Bài viết HƯỚNG DẪN QUẢN LÝ CẤP CỨU TIÊU HÓA – Tải file PDF Tại đây.
Biên dịch: NT HN
CÁC XEM XÉT QUANH PHẪU THUẬT
Cấp cứu tiêu hóa là nguyên nhân thường gặp nhất gây nhập viện ở trẻ em, và mặc dù nhiêu nguyên nhân gây ra, các nguyên tắc quân lý là giống nhau. Điều trị ban đàu nên bao gôm hồi sức đầy đủ với đường truyền TM, truyền dịch TM với dung dịch đẳng trương như Ringer Lactate, điều chỉnh giải nếu có rối loạn, và xem xét đặt sonde tiếu để theo dõi sát cân bằng dịch. Bệnh nhân nên được nhịn ăn (NPO), đặt sonde mũi dạ dày dược xem xét trong trường hợp nôn dai dẳng hoặc bận tâm về tắc nghẽn hoặc thiếu máu cục bộ. Ngoài ra, điêu trị kháng sinh phổ rộng dường TM thường được chỉ định khi nghi ngờ nhiễm trùng hoặc sepsis.
VIÊM RUỘT HOẠI TỬ (NEC)
TỔNG QUAN
Viêm ruột hoại từ (NEC – Necrotizing Enterocolitis) ảnh hưởng đến 5% – 10% các trẻ nhập khoa NICU. 90% bệnh nhân viêm ruột hoại từ là trẻ đẻ non. Mặc dù nguyên nhân chính xác là không rõ, nhưng giả thiết cơ chế bao gôm sự hiện diện vi khuẩn trong dường ruột chưa trưởng thành, phân ứng viêm, suy giảm hàng rào miễn dịch tại ruột. Các yếu tố nguy cơ chính bao gôm đẻ non và nhẹ cân.
TRIỆU CHỨNG
Triệu chứng có thế từ mức độ nhẹ, không đặc hiệu đến diễn tiến cấp tính có bằng chứng thủng ruột
- Triệu chứng: Chướng bụng, phân máu, ăn không tiêu, nè đỏ thành bụng, ngưng thở, rối loạn huyết động.
- Xét nghiệm: Tăng bạch cầu hoặc giảm bạch cầu, giảm tiểu cầu, tăng CRP, toan chuyến hóa.
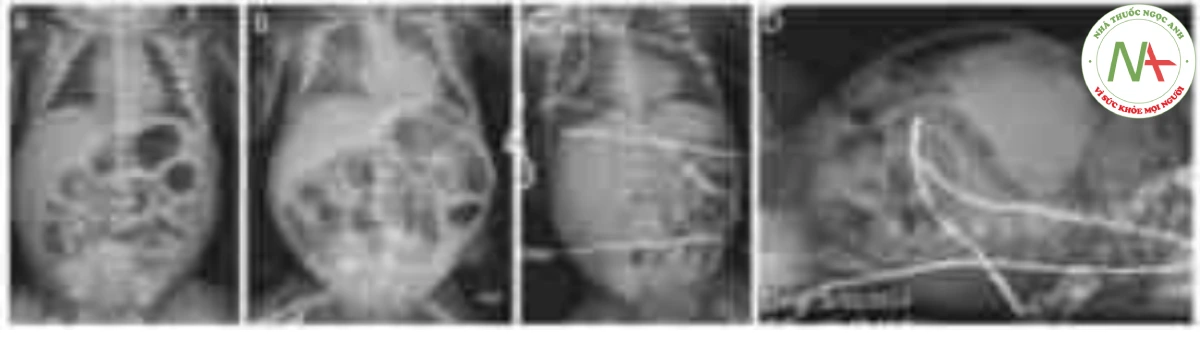
- Hình ảnh học (x quang bụng thẳng): liệt ruột, khí thành ruột, khí tĩnh mạch cửa, tràn khí phúc mạc (Hình 64-1).
TIÊU CHUẨN PHÂN ĐỘ BELLS CÓ ĐIỀU CHỈNH (BẢNG 64-1)
BÁNG 64-1. Tiêu chuẩn phân độ Bell có điều chình
Giai Phân nhóm Đặc điếm lâm Hình ảnh học Triệu chứng tiêu
| Giai đoạn | Phân nhóm | Đặc điếm lâm sàng | Hình ảnh học | Triệu chứng tiêu hóa |
| la | Nghi ngờ | Ngưng thờ, tim chậm, thân nhiệt không ổn định | Liệt ruột nhẹ | Ăn không tiêu, chướng bụng nhẹ, có máu trong phân |
| Ib | Nghi ngờ | Như trên | Như trên | Phân máu |
| lla | Xác định, mức dộ nhẹ | Như trên | Liệt ruột, giản quai ruột, khí thành ruột khu trú | Chướng bụng nhiều, mát nhu động ruột, phân máu |
| Ilb | Xác định, mức độ trung bình | Giảm tiếu cầu, toan chuyến hóa sớm | Khí thành ruột lan tỏa, báng bụng, khí tĩnh mạch cửa | Ấn đau, thành bụng nè |
| Illa | Tiến triển, mức độ nặng | Toan máu, thiếu niệu, tụt huyết áp, rối loạn dông máu | Như trên, quai ruột giãn nổi bật | Thành bụng nè nhiều, đỏ, sờ thẩy quai ruột |
| IIIb | Tiến triển, thủng ruột | Shock, mát bù | Tràn khí phúc mạc | Thủng ruột |
QUẢN LÝ
- Điều trị nội khoa (giai đoạn I-II): cho ruột nghỉ ngơi, giải áp dạ dày, truyền dịch TM và hồi sức, kháng sinh phó rộng. Cấy máu và nước tiếu trước khi bắt đầu dùng kháng sinh. Sau dó thăm khám và chụp xquang bụng. Diễn tiến lâm sàng xẩu đi hoặc không cải thiện là chỉ định điều trị phẫu thuật
- Điều trị phẫu thuật (giai đoạn Ill): Mổ cắt đoạn ruột hoại tử.
ĐÚC KẾT LÂM SÀNG
- Thủng ruột khu trú (FIP – Focal intestinal perforation)
- Thủng ruột tự phát xuất hiện chủ yếu ờ trẻ sơ sinh dẻ cực non.
- Có thế diều trị vời dẫn lưu phúc mạc đơn độc trong một số trường hợp
- Biến chứng
- Hội chứng ruột ngắn – NEC là nguyên nhân gây hội chứng ruột ngắn, chiếm tỉ lệ > 50% các trường họp
- Hẹp – Không dung nạp cho ăn sau điều trị nội khoa nên được đánh giá ngay với chụp cản quang dế xem xét hẹp. Hẹp thường gặp ở đoạn đại tràng và đoạn xa hồi tràng.
- Định hướng tương lai
- Các bài review Cochrane cho tháy dùng probiotic ở trẻ đẻ non có thổ giảm ti lệ viêm ruột hoại tử.
RUỘT XOAY BẤT TOÀN/XOẮN RUỘT
TỔNG QUAN
Ruột xoay bình thường trong thai kỳ là 270° ngược chiều kim đồng hồ. Ruột xoay thất bại sẻ hình thành Ladd’s band (dải dính từ thành bụng nối với manh tràng) và mạc treo hẹp, khuynh hướng xoắn đoạn ruột giữa.
ĐẶC ĐIỂM LÂM SÀNG
- Triệu chứng
- Biếu hiện cấp tính: nôn dịch mật khỏi phát cấp tính dược cho là ruột xoay bất toàn đoạn ruột giữa cho đến khi loại trừ dược nó. Bụng có thế chướng và đau khi ẩn vào. Can thiệp phẫu thuật ngay lập tức là căn thiết dể tránh thiếu máu cục bộ ruột, viêm phúc mạc, shock và tiềm ẩn nguy cơ mất toàn bộ đoạn ruột non.
- Mạn tính: Ruột xoay bất toàn không cỏ xoắn ruột có thể biểu hiện bất dung nạp cho ăn, châm lờn, và đau bụng từng cơn. Triệu chứng có thế do tắc tá tràng do Ladd’s band và/hoặc xoắn một phần từng đợt.
- Xét nghiệm: Tăng bạch câu và toan chuyến hóa (đa dạng)
- Hình ảnh học
- Không chỉ định hình ảnh học nếu biểu hiện lâm sàng bận tâm đến xoắn đoạn ruột giữa gây thiếu máu cục bộ ruột Tiễn hành phẫu thuật ngay lập tức.
- Xquang bụng (2 chiều) – bụng chướng, không có khí trong ố bụng, dấu hiệu “2 bóng khí hay double bubble sign’ trong tắc tá tràng. Hình ảnh học đa dạng.
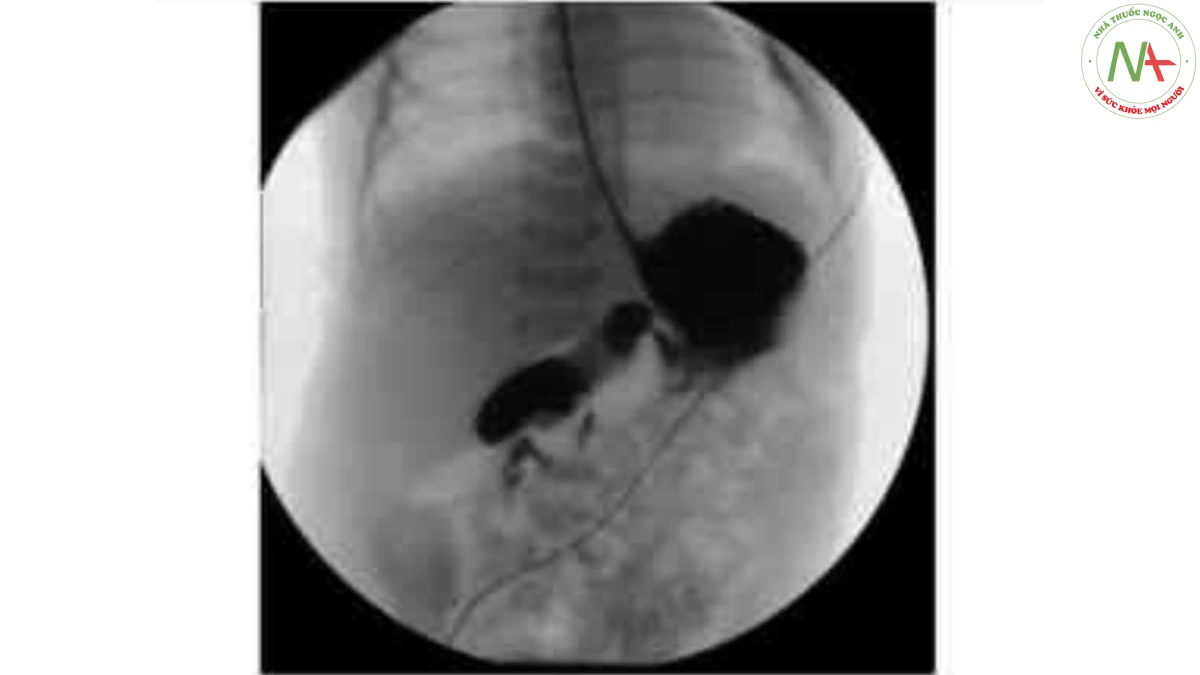
- Đường tiêu hóa trên – Đế chẩn đoán xác định ruột xoay bát toàn. Dây chằng Treitz không thế bát qua bên trái dường giữa và ở mức môn vị theo trục dầu-thân. Dấu hiệu Corkscrew hoặc “beaking” nghĩ nhiêu đến xoắn ruột (Hình 64-2).
- Siêu âm – “dẩu hiệu whirlpool” của SMV (tĩnh mạch mạc ưeo tràng trên) xung quanh động mạch mạc treo tràng trên (SMA).
ĐIỀU TRỊ
- Biếu hiện cấp tính (nghĩ đến xoắn ruột): truyền dịch hòi sức, đặt sonde mũi dạ dày giải áp, kháng sinh TM phố rộng, phẫu thuật ngay lập tức.
- Biếu hiện mạn tính (ruột xoay bất toàn nhưng không có xoắn ruột): Thủ thuật Ladd có chọn lọc (mổ nội soi hoặc mổ mở).
TẮC RUỘT NON
TỔNG QUAN
Nguyên nhân thường gặp ở trẻ em bao gồm tắc ruột do dính, thoát vị nội, lồng ruột, xoắn ruột, dải dây rốn-mạc treo, và hẹp lòng ruột.
ĐẶC ĐIỂM LÂM SÀNG
- Triệu chứng: Đau bụng co thắt, nôn ra dịch mật, chướng bụng, táo bón
- Xét nghiệm: Có thể bình thường hoặc cho thẩy dẩu hiệu mất nước, toan chuyển hóa, tăng bạch cầu
- Hình ảnh học:
- Xquang bụng – quai ruột giãn, không có khí trong trực tràng, mức khí dịch
- CT bụng – hữu ích trong phát hiên vị trí chuyến tiếp, phân biệt giữa tắc ruột bán phẫn và tắc ruột hoàn toàn, và phát hiện các dẩu hiệu cáp cửu như thoát vị nội.
ĐIỀU TRỊ
- Không phẫu thuật: Truyền dịch TM và đặt sonde mũi dạ dày giải áp dược chỉ định trên những bệnh nhân không có viêm phúc mạc hoặc các dẩu hiệu khác của thiểu máu cục bộ ruột, dặc biệt trong bệnh cảnh tắc ruột bán phăn do dính.
- Phẫu thuật: Phẫu thuật nội soi hoặc mổ mờ được chi định khi có bất kỳ dấu hiệu nào của viêm phúc mạc, bất kỳ tắc nghẽn nào mà không giải thích dược (eg, không có tiên sừ phẫu thuật Ố bụng), và/hoặc không cải thiện với điều trị bảo tôn (thường là trong vòng 48-72 giờ).
ĐÚC KẾT LÂM SÀNG
- Lông ruột
- Lông ruột nguyên phát có thế gặp sau viêm dạ dày ruột hoặc nhiễm trùng hô hấp. Lông ruột thứ phát cỏ thể do lead point (eg, Meckel’s).
- Thường gặp nhẫt ở trỏ từ 3 tháng-3 tuổi. Các trường hợp không điến hình bao gôm trẻ lớn hem và ở tuổi teen – thời điếm mà các nguyên nhân khác và lead points như khối u có thể căn dược xem xét.
Mặc dù “dẩu hình bia” thỉnh thoảng có thể dược tìm thẩy trên xquang, nhưng chẩn đoán thường dựa vào siêu âm.
- Điều trị đầu thay ờ những bệnh nhân điển hình với tháo lông bằng dung dịch càn quang tan trong nước hoặc tháo lông bằng khí, và ti lệ thành công lên đến 85% bệnh nhân.
- Mackel’s band
- Xem xét dải rốn-mạc treo nếu bệnh nhân có tắc ruột mà không có tiền sử phẫu thuật Ổ bụng trước đó hoặc các nguyên nhân khác.
- Túi thừa cũng có thế là lead point gây lông ruột.
- Thoát vị
- Thoát vị bẹn là nguyên nhân thường gặp gây tắc ruột, đặc biệt là ờ trẻ nhỏ.
- Thăm khám thực thể là quan trọng ờ những bệnh nhân tắc ruột.
- Hẹp
- Xem xét quan trọng ờ những bệnh nhân có tiên sử viêm ruột hoại tử trước dó hoặc thiếu máu cục bộ ruột.
- Chẩn đoán với chụp có cản quang đường tiêu hỏa trên và dưới.
VIÊM RUỘT THỪA
TỐNG QUAN
Viêm ruột thùa do tắc nghẽn lòng ruột thừa gây viêm, thiếu máu cục bộ, hoại từ và cuối cùng dẫn tối thủng. Tắc nghẽn có thể do nhiều nguyên nhân khác nhau, bao gôm sỏi phân, tăng sản mô lympho, và dị vật. Nhiễm trùng thường do nhiêu tác nhân, và vi khuẩn dường ruột là nguyên nhân thường gặp nhất.
ĐẶC ĐIẼM LĂM SÀNG
Biểu hiện lâm sàng da dạng và có thể không theo dặc điểm cổ điển – đau bụng lan tỏa quanh rón sau đó khu trú vùng hố chậu phải, đặc biệt là ở trẻ nhỏ. Triệu chứng thường gặp nhất bao gôm đau bụng, sốt, buồn nôn/nôn, và tim nhanh. Thăm khám thường nổi bật với ẩn đau vùng hố chậu phải. Xét nghiệm cũng da dạng, nhưng tăng bạch càu neutro ưu thế là thường gặp. Chẩn đoán có thế dựa vào hình ảnh học. Siêu âm thường là cận lâm sàng đầu tay ở trẻ em, CT hoặc MRI dành cho những trường hợp siêu âm không chẩn đoán được.
QUẢN LÝ
Trẻ viêm ruột thừa cấp tính, không thủng được điêu trị với phẫu thuật cắt ruột thừa và có thể ra viện trong vòng 24 giờ sau phẫu thuật, thường là trong cùng một ngày. Những trẻ viêm ruột thừa có biến chứng (thủng) cỏ hường quản lý phức tạp hơn và nhiều thách thức, thỉnh thoảng cần nhập ICU.
- Điều trị ban đầu
- Hàu hết trẻ biểu hiện lâm sàng và hình ảnh học bận tâm đến thủng vẫn có được lợi ích từ phẫu thuật cắt ruột thừa. Phẫu thuật cắt ruột thừa sớm liên quan đến chi phí thấp hơn và tỉ lệ tái nhập viện thấp hơn so vói nhóm diêu trị không phẫu thuật ban đầu.
- Trong một số trường hợp hiếm, viêm ruột thừa thủng có thể ờ vùng đáy ruột thừa tại manh tràng, căn phẫu thuật cắt hôi tràng-manh tràng.
Những trẻ biểu hiện áp xe khu trú giới hạn rõ có thế có lợi từ điều trị dẫn lưu dưới hướng dẫn của siêu âm và điều trị kháng sinh theo kết quả cáy.
- Ở những trẻ được diêu trị không phẫu thuật giai đoạn đầu, trì hoãn phẫu thuật thường sau 6-12 tuần, được một số bác sĩ ngoại khoa khuyên cáo dể tránh tái phát.
- Điều trị sau phẫu thuật với các trường hợp viêm ruột thừa bị thủng
- Bệnh nhân viêm ruột thừa thủng dược phẫu thuật cắt bỏ căn truyền dịch hôi sức, theo dõi sát lượng dịch vào và ra, và dùng kháng sinh kéo dài.
- Hầu hét bác sĩ ngoại khoa giữ kháng sinh phố rộng TM ờ những dứa trẻ này (piperacillin-tazobactam hoặc ceftriaxone/metronidazole) cho đến khi trẻ hết sốt, ăn uống được và hết đau.
Một số trường hợp kiếm tra công thức máu và/hoặc CRP trước khi xuất viện.
- Bệnh nhân sau khi ra viện vê nhà có thế hoàn thành liệu trinh đièu trị vói kháng sinh uống.
- Áp xe sau phẫu thuật
- Áp xe sau phẫu thuật xuất hiện vời tỉ lệ 20% – 25% những trẻ trải qua phẫu thuật cắt ruột thừa thủng.
- Bệnh nhân sốt, đau, và/hoặc không dung nạp cho ăn dai dẳng sau 5-7 ngày cần được chụp CT dé đánh giá áp xe.
- Áp xe sau phẫu thuật có thể được quản lý với dẫn lưu dưới hướng dẫn của siêu âm (hoặc, một sổ trường hợp hiếm là phẫu thuật dẫn lưu), sau dó là diều trị kháng sinh kéo dài (thường là 10-14 ngày) theo kết quả cấy. Bệnh nhân có ổ áp xe nhỏ, không thế dẫn lưu có thế được quản lý với điều trị kháng sinh.
VIÊM ĐẠI TRÀNG
TỔNG QUAN
Nhiều nguyên nhân khác nhau, bao gôm nhiễm trùng và các tác nhân gây viêm.
ĐẶC ĐIỂM LÂM SÀNG
Sốt, chướng bụng, tiêu chảy, tăng bạch cầu.
QUẢN LÝ
Mặc dù quân lý dựa vào nguyên nhân gây viêm dại tràng, nhưng điều trị ban đầu thường là không phẫu thuật trừ các trường hợp thủng hoặc septic shock.
NGUYÊN NHÂN
- Viêm loét dại tràng với phình dại tràng nhiễm dộc
- Can thiệp phẫu thuật cấp cứu có thể cẫn ờ những trẻ biểu hiện bệnh tối cấp với chướng bụng, tiêu chảy phân máu, đau bụng nhiều, sốt, tim nhanh và sepsis.
- Xquang bụng cho thấy giãn đại tràng.
Điều trị phẫu thuật
- Closưidium difficile
- Septic shock do viêm dại tràng tối cấp là hiếm gặp nhưng biến chứng nghiêm trọng của nhiễm difficile.
- Vi khuẩn giải phóng các ngoại độc tố gây tốn thương niêm mạc và phân ứng viêm ờ đại tràng, gây hình thành giả mạc, loét và nhiễm dộc toàn thân.
- Phình dại tràng nhiễm dộc là chẩn đoán lâm sàng dựa vào bắng chứng hình ảnh học của giãn to đại tràng trong bệnh cảnh sepsis nặng.
- Không cải thiện sau hối sức và điều trị kháng sinh thích hợp là chỉ định điều trị phẫu thuật cấp cứu.
- Viêm ruột liên quan đến Hirschprung (HAC)
- HAC là biến chứng tiêm ẩn gây đe dọa tính mạng của bệnh Hirschprung. Nỏ có thể là biếu hiện ban đầu ở trê HD chưa được chán đoán.
- Nguyên nhân quá phát vi khuẩn trong bệnh cảnh tác đoạn xa của ruột và cơ thắt trong.
Điều trị ban đầu với truyền dịch hồi sức, kháng sinh phổ rộng và làm sạch trực tràng ngay lập tức.
- Viêm ruột do giâm bạch cầu hạt
- Nhiễm trùng hoại tử đoạn ruột ờ những bệnh nhân giảm bạch cầu hạt. thường do độc tế bào trong hóa trị. Nguyên nhân chưa dược hiểu rõ nhưng khả năng do tổn thương niêm mạc và mất hàng rào vật chủ thứ phát do hóa trị, thường được tìm thẩy ờ những bệnh nhân có bệnh lý ác tính huyết học.
- Trước đây là “typhlitis” – thường gặp nhất ờ vùng hôi manh tràng. Tuy nhiên, nó có thể được tìm thẩy ờ bất kỳ đoạn nào của ruột non hoặc dại tràng. Thường do nhiễm trùng da tác nhân.
- u quan trọng là căn xem xét ờ trẻ sốt, đau bụng trong bệnh cảnh giảm bạch cầu hạt nặng (bạch câu hạt tuyệt đối hay ANC < 500 té bào/uL); CT là cân lâm sàng hình ảnh học được lựa chọn.
- Điều trị nội khoa tối ưu bao gôm cho ruột nghỉ ngơi, giải áp dạ dày, truyền dịch TM, điều chỉnh rối loạn đông máu, và kháng sinh phổ rộng dường TM. Can thiệp phẫu thuật hiểm khi cần thiết và dành cho những trường hợp thủng, diễn tiến lâm sàng xấu di, hoặc xuất huyết tiêu hóa dai dắng.
DỊ VẬT ĐƯỜNG TIÊU HÓA
TỐNG QUAN
Dị vật thường gặp nhất bao gồm đồng tiền, đô chơi và pin. VỊ trí thường gặp nhát là thực quản dưới cơ nhẫn hầu. Phẫn lớn dị vật di vào dạ dày sẽ qua dược phần còn lại của dường tiêu hóa. Xquang thẳng thường đủ để phát hiện dị vật.
DỊ VẬT THỰC QUẢN
- Dặc điểm lâm sàng bao gồm chảy dãi, ăn kém, đau cổ hoặc họng
- 3 vùng chính chịu ảnh hường: cơ thắt thực quản trên, mức cung dộng mạch chủ, và cơ thắt thực quàn dưới.
- Dị vật ờ đoạn trên và đoạn giữa thực quản cần lẩy ra bằng dụng cụ nội soi ống cứng hoặc Ống mềm hoặc Foley balloon dưới nội huỳnh quang.
- Bảo vệ dường thà và tránh dị vật rơi vào dường thở trong quá trình loại bỏ dị vật thực quản.
DỊ VẬT DƯỜNG TIÊU HÓA
- Khi dị vật xuống dạ dày, hiếm khi chỉ định loại bô
- Vùng tiêm ẩn chịu ảnh hường bao gôm môn vị và van hôi manh tràng
- Đau khới phát cáp tính căn chụp x quang để loại trừ khí tự do
DỊ VẬT CỤ THẼ
- Pin
- Có thể giải phóng dòng điện cường độ thấp hoặc rò dung dịch kiềm – gây hoại tử hóa lỏng
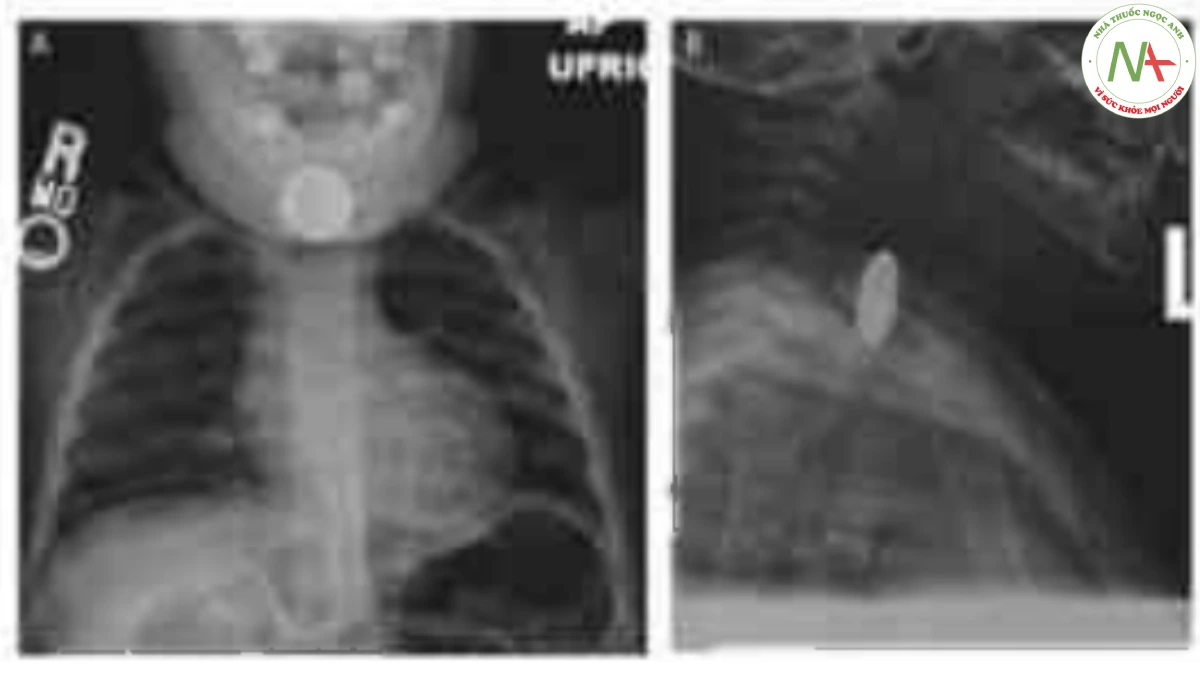
- Nhìn thấy double contour rim trên xquang (Hình 64-3).
- Tổn thương có thể xuất hiện trong vòng 60 phút; căn loại bỏ ngay lập tức khi dị vật trong thực quản.
- Biến chứng bao gôm thủng, hẹp, rò khí-thực quản (TEF).
- Dung dịch kiềm (lye)
- Nguy hiếm hơn vói mức độ tổn thương lan rộng hơn là nuốt dung dịch acid, gây hoại tử hóa lỏng vói thủng vào mô sâu hơn.
- Nguy cơ cao thủng thực quàn trong giai đoạn lành (5-10 ngày).
- Hình thành sẹo nguy cơ cao gây hẹp.
- Quản lý bao gôm hôi sức và diều trị hỗ trợ.
- Nội soi nên được thực hiện ở cả bệnh nhân cỏ triệu chứng từ 24-48 giờ sau tổn thương để đánh giá mức độ tổn thương (xem Bảng 64-2).
- Chụp thực quản có cản quan khi lâm sàng chỉ điếm hẹp.
- Nam châm
- Có vẩn dè khi (1) nhiêu và (2) tách biệt dọc theo chiêu dài dường tiêu hóa. Có thế gắn vào thành ruột ờ hai vùng khác nhau trong lòng ruột gây thủng, tắc, hoặc hình thành lỗ rò.
- Quản lý vói theo dõi sát và thăm khám liên tục.
- Vật nhọn
- Nguy cơ thủng thẩp; tuy nhiên, theo dõi sát cho đến khi dị vật vào đại tràng.
- Có thế rửa dường tiêu hỏa với polyethylene glycol đế hỗ trợ dào thải.
| Bảng 64-2 | Phân độ tốn thương thực quân Biếu hiên trên nôi soi |
| Mức đó | |
| 0 | Niêm mạc bình thường |
| 1 | Nề, đỏ niêm mạc |
| 2a | Niêm mạc dễ vờ, bóng nước, xuất huyết, trợt, xuất tiết trắng |
| 2b | Giống với 2a nhưng đường kính vết loét rộng hoặc sâu |
| 3a | Những vùng hoại tử nhỏ, rải rác |
| 3b | Hoại từ lan sâu |
CÁC TÌNH HUỐNG ĐẶC BIỆT
THỦNG THỰC QUẢN
Tống quan
Phăn lớn các trường hợp thủng thực quản do nhân viên y tế; bao gôm đặt nội khí quản, đặt sonde mũi-dạ dày, và nông hẹp. Các nguyên nhân thường gặp khác bao gôm nuốt dị vật hoặc chẫn thương. VỊ trí thường gặp nhất ưong thủng là đoạn thực quản ngực.
Đặc điếm lâm sàng
- Khó nuốt, suy hô hấp, sốt, đau ngực, tràn khí dưới da
- Xquang ngực cho thẩy tràn khí màng phổi, tràn dịch màng phổi, tràn khí trung thất, tràn khí màng tim, hoặc tràn khí dưới da
- Chụp thực quản cản quang có bằng chứng rò là cân lâm sàng chẩn đoán dược lựa chọn.
Quàn lý
- Kháng sinh phổ rộng ban đầu
- Nếu phát hiện sám (< 24 giờ), có thể phẫu thuật Nếu chẩn đoán muộn, chuyến hướng sang dẫn lưu lỗ rò dược ưu tiên.
- Phần lớn sẽ tự lành.
THỦNG TÁ TRÀNG
Tổng quan
Nguyên nhân gây thủng bao gôm chấn thương, tắc nghẽn (thiếu sản), loét (hiếm), bệnh Crohn, hoặc do nhân viên y tế. Triệu chứng tương tự với thủng các đoạn ruột khác, bao gôm đau bụng, chưởng bụng, nôn và buôn nôn, tăng bạch cẵu, sepsis, và khí tự do trên hình ảnh học.
Quàn lý
- Phẫu thuật
- Mở hỗng tràng cho ăn nên dược xem xét đế đảm bảo dinh dưỡng đường tiêu hóa.
HỘI CHỨNG CHÉN ÉP KHOANG BỤNG
Tổng quan
T3ng áp lực trong ổ bụng liên quan đến rối loạn chức năng/suy cơ quan mối khởi phát Tầng áp lực giường mao mạch gây giảm tưới máu các tạng ố bụng, gây thiểu máu cục bộ, toan máu, và cuối cùng dẫn đến suy tim phổi. Các nguyên nhân bao gôm chẩn thương, sepsis, và bù dịch lượng lớn.
Đặc điếm lâm sàng
- Bụng chường căng, cứng, thiếu niệu, giảm thế tích khí lưu thông, tăng áp lực đỉnh và áp lực bình nguyên trong thở máy
- T3ng áp lực trong ổ bụng >20 mmHg
Quàn lý
- Đo áp lực bàng quang.
- Giảm sức đàn thành bụng với thuốc an thân và gây liệt Tối ưu cân bằng dịch.
- Mờ bụng giải áp và lợi tiếu cho đến khi giâm nè cho phép dóng ổ bụng tension-free.