Mẹ và Bé
Các kỹ thuật Doppler phổ và hình ảnh tim thai trong Doppler phổ
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Bài viết HÌNH ẢNH TIM THAI TRONG DOPPLER PHỔ – Tải file PDF Tại đây.
Biên dịch: Bác sĩ Vũ Tài
GIỚI THIỆU
Sự ra đời của các kỹ thuật Doppler phổ và màu trong thập niên tám mươi cho phép khảo sát không xâm lấn hệ thống tim mạch thai nhi. Sự tiến bộ đáng kể về công nghệ hình ảnh này giúp tăng cường sự hiểu biết của chúng ta về những thay đồi huyết động thai nhi ở tình trạng bình thường và bất thường, bao gồm dị tật tim cấu trúc cũng như các bệnh của thai nhi như thai chậm tăng trưởng, thiếu máu, phù thai, và vv… Doppler phổ mạch máu thai nhi cung cấp thông tin định lượng về các dạng dòng chảy, giúp chẩn đoán bất thường tim về mặt phẫu thuật và rối loạn lưu lượng máu trong các tình trạng bệnh lý của thai nhi. Trong chương này, chúng tôi tập trung vào việc sử dụng Doppler phổ trong nghiến cứu lưu lượng máu huyết động ở mức các van tim và động mạch và tĩnh mạch lân cận. Đánh giá chức năng tim thai bằng các kỹ thuật khác nhau sẽ được thảo luận trong Chương 18.
Nguyên lý Doppler
Khái niệm siêu âm Doppler màu và phổ có nguồn gốc từ hiệu ứng Doppler, dựa vào sự biến thiên rõ ràng về tần số của ánh sáng hoặc sóng âm khi nguồn phát của nó đến gần hoặc đi xa người quan sát (1). Khi sóng siêu âm với tần số lan truyền nhất định tới mạch máu, tần số phản hồi hoặc tần số chuyển dịch tỷ lệ thuận với vận tốc mà các tế bào hồng cầu đang di chuyển (vận tốc dòng máu) trong một mạch máu cụ thể (Hình 1). Tần số chuyển dịch này cũng tỷ lệ thuận với cosin của góc mà chùm sóng siêu âm hợp với mạch máu này (góc tới-góc Doppler) và với tần số của sóng siêu âm đi tới mạch máu (xem Hình 1). Do đó, tần số chuyển dịch Doppler phản ánh vận tốc của dòng máu nhưng không phải vận tốc thực sự.
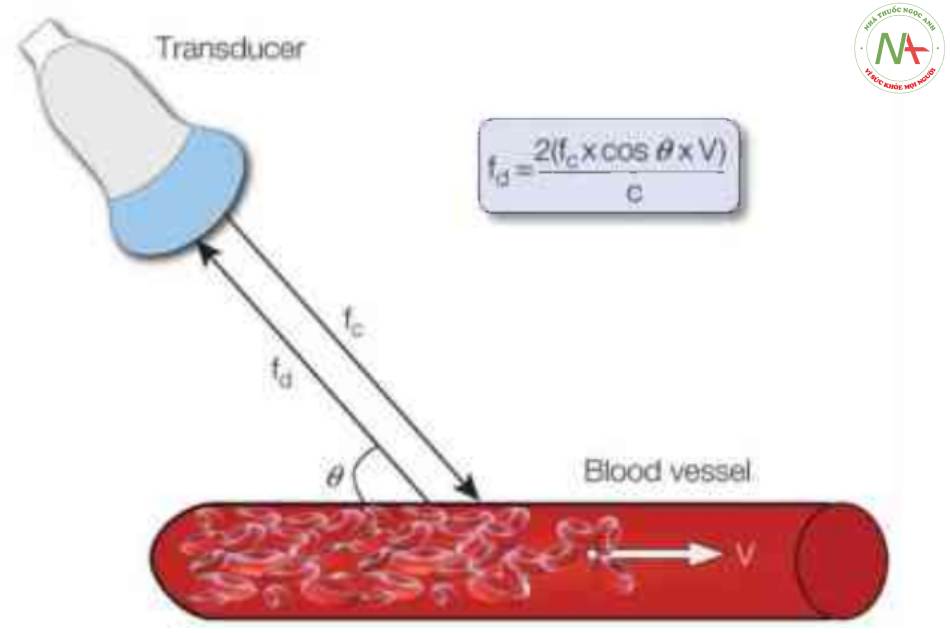
Khi sóng siêu âm đi tới một mạch máu, tần số chuyển dịch của sóng siêu âm phản hồi (fd) tỷ lệ thuận với tần số của sóng siêu âm đi tới (fc), vận tốc của dòng máu trong mạch máu (V) và cosin của góc mà chùm sóng siêu âm hợp với hướng của dòng máu (0); và tỷ lệ nghịch với một hằng số (C), phản ánh môi trường mà chùm sóng siêu âm truyền qua.
Trong siêu âm Doppler phổ, phổ tần số được hiển thị ở dạng đồ họa (Hình 2). Ở dạng hiển thị này, trục tung biểu thị tần số chuyển dịch (hoặc vận tốc tính toán) và trục hoành biểu thị sự thay đổi thời gian (thời gian) của tần số chuyển dịch này vì nó liên quan đến các sự kiện của chu chuyển tim (Hình 2). Do đó, tần số chuyển dịch có thế được đo dễ dàng ở bất kỳ thời điếm nào trong chu chuyển tim và các thông số chức năng tim có thể được tính toán từ các dạng sóng Doppler tương ứng (Hình 3 và 4).
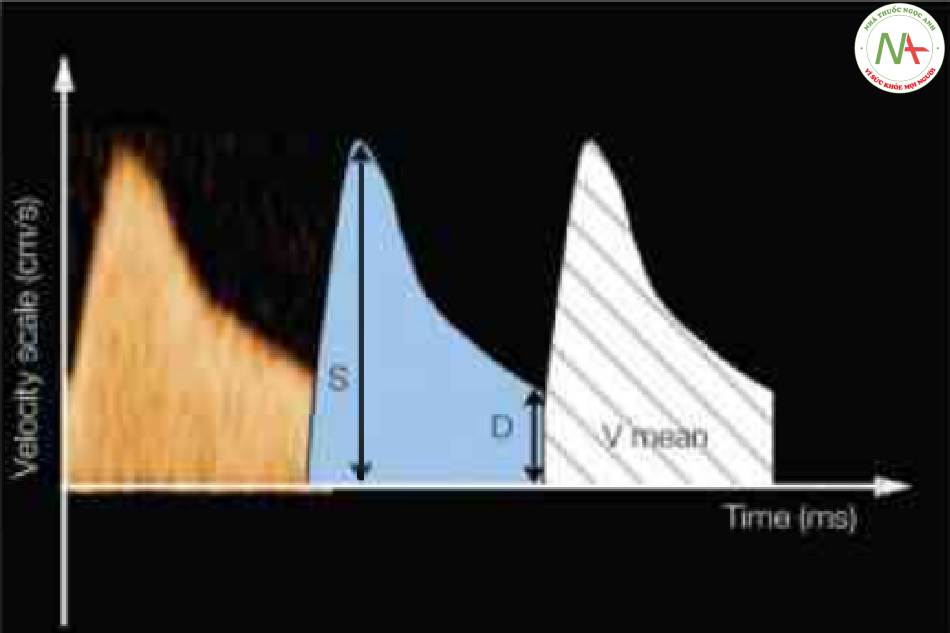
Trục tung biểu thị tần số chuyển dịch (thang vận tốc) (cm/giây) và trục hoành biếu thị thời gian (mill giây). Trong phố này, sự thay đổi thời gian của tần số chuyển dịch được hiển thị vì nó liên quan đến các sự kiện của chu chuyển tim. Các chỉ số Doppler thường được sử dụng trong hệ mạch của thai nhi được trình bày trong Bảng 14.2. Vận tốc đỉnh tâm thu (S), vận tốc cuối tâm trương (D) và vận tốc trung bình (Vmean) là các thông số thường được sử dụng trong định lượng dạng sóng.
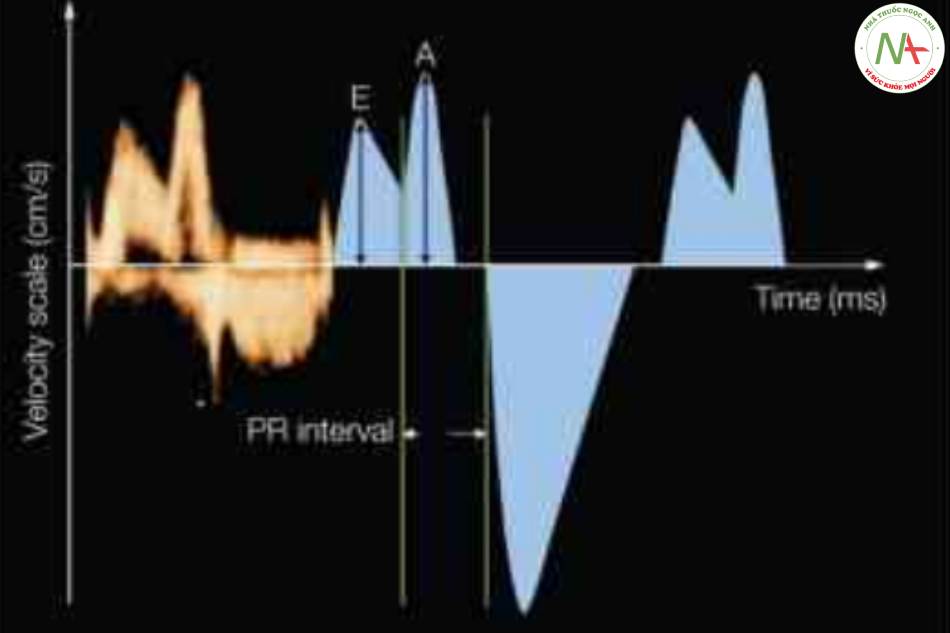
Tỷ số E/A được dùng để định lượng dạng sóng, trong đó E là vận tốc đỉnh trong quá trình đổ đầy tâm thất sớm và A là vận tốc đỉnh trong giai đoạn tâm nhĩ co ở thì tâm trương. Khoảng PR cơ học, tương ứng với sóng điện p và R từ điện tâm đồ, có thể được đo từ dạng sóng này. Xem văn bản và Bảng 14.3 để biết thêm chi tiết.

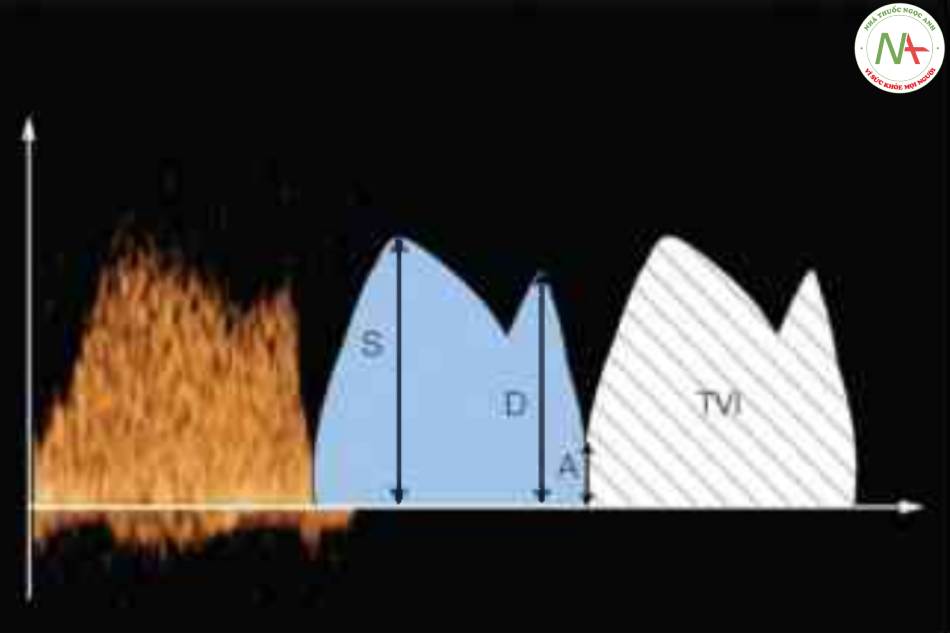
AT là thời gian tăng tốc hoặc thời gian để vận tốc đạt đỉnh, DecT là thời gian giảm tốc. s là vận tốc đỉnh tâm thu. ET là thời gian tống máu tâm thu. TVI là tích phân vận tốc-thời gian (diện tích dưới đường cong). Xem văn bản và Bảng 14.2 đế biết thêm chi tiết.
Trong các ứng dụng lâm sàng, vận tốc Doppler thường được sử dụng nhất đế đánh giá sức cản dòng máu xuôi dòng (2). Điều này dựa trên khái niệm rằng dòng chảy trung bình tỷ lệ thuận với áp lực trung bình và tỷ lệ nghịch với sức cản xuôi dòng trung bình (QM = PM / RM). Tuy nhiên, khái niệm này chỉ áp dụng cho tình trạng dòng chảy ổn định không phải dạng xung. Trong môi trường y tế, dòng chảy dạng xung, trở kháng mạch máu chứ không phải sức cản mạch máu mô tả tình trạng chống lại dòng chảy (3). Sức cản xuôi dòng chỉ là một thành phần của trở kháng mạch máu, cũng phụ thuộc vào tần số xung, quán tính của máu, khả năng căng giãn của thành mạch và sự phản hồi sóng (3-6). Trong môi trường phòng thí nghiệm, nơi có khả năng đo trở kháng mạch máu, các chỉ số Doppler tương quan tốt với trở kháng dòng chảy dạng xung, áp lực xung và sức cản mạch máu (7). Do đó, tần số chuyển dịch cung cấp thông tin về trở kháng dòng chảy xuôi dòng của bất kỳ giường mạch máu nào đang được khảo sát. Các ứng dụng Doppler cũng cho phép đo vận tốc thực sự của dòng máu, có giá trị trong thiếu máu thai nhi và lưu lượng máu qua các van tim. Hơn nữa, Doppler các mạch máu lớn, cùng với đo đường kính mạch máu, cho phép tính toán cung lượng tim.
ĐỊNH LƯỢNG DẠNG SÓNG DOPPLER
Định lượng phổ Doppler phụ thuộc nhiều vào vùng được khảo sát. Nói chung, có thể phân chia hệ thống tim mạch thành ba phần: hệ thống động mạch, van tim và hệ thống tĩnh mạch. Ở mỗi vùng này, có thể thấy dạng sóng vận tốc rất giống nhau với một số thay đổi đặc hiệu, nhưng việc định lượng là tương tự nhau. Trong siêu âm tim thai, để thu được các dạng sóng Doppler chính xác, thể tích lấy mẫu (sample volume) phải đặt cách xa các van tim tương ứng hoặc bên trong mạch máu, góc tới phải nằm trong khoảng từ 15° đến 20° so với hướng của dòng máu, lấy các dạng sóng Doppler trong lúc thai nhi ngừng thở, và nên thực hiện nhiều phép đo. Doppler màu được sử dụng để hướng dẫn đặt thể tích lấy mẫu; đặt thể tích lấy mẫu ở đoạn dòng máu có màu sáng nhất sẽ đảm bảo các phép đo tốt nhất. Thực hiện một số phép đo ở các chu chuyển tim khác nhau cũng sẽ đảm bảo khả năng lặp lại kết quả. Bảng 14.1 liệt kê cách tiếp cận từng bước siêu âm Doppler phổ tim thai.
Bảng 14.1: Phưong pháp tiếp cận Siêu âm Doppler phổ tim thai
Đặt thể tích lấy mẫu cách xa các van tim cần khảo sát hoặc bên trong mạch máu (tĩnh mạch)
Giữ góc tới < 30° so với hướng của dòng máu.
Đặt thể tích lấy mẫu ở đoạn dòng máu có màu sáng nhất
Lấy các dạng sóng Doppler trong lúc thai nhi ngừng thở.
Thực hiện nhiều phép đo.
Đánh giá Doppler phổ các động mạch thai nhi
Dạng sóng vận tốc dòng chảy trong hệ thống động mạch thai nhi được đặc trưng bởi chỉ số xung cao với sự hiện diện của đỉnh tâm thu và dòng chảy thấp trong kỳ tâm trương (Hình 2 và 4). Một ngoại lệ là dòng chảy động mạch vành (8), không được thảo luận trong chương này. Các chỉ số Doppler thường được sử dụng để định lượng dạng sóng của các động mạch ngoại vi được liệt kê trong Bảng 14.2, cụ thể là chỉ số xung, chỉ số sức cản và tỷ số s / D (tỷ số giữa vận tốc tâm thu và vận tốc tâm trương), không phụ thuộc vào góc tới. Các động mạch thường được quan tâm là động mạch rốn, động mạch chủ xuống, động mạch não giữa, ống động mạch, eo động mạch chủ và nhánh động mạch phổi. Bảng 14.2 liệt kê định nghĩa các chỉ so Doppler và định lượng dạng sóng Doppler.
| Bảng 14.2 • Các phép đo Doppler các mạch máu lớn | |
| Giá trị | Định nghĩa |
| Vận tốc đỉnh tâm thu (S) (cm/giây) | Vận tốc tối đa của phổ Doppler trong thì tâm thu |
| Vận tốc cuối tâm trương (D) (cm/giây) | Vận tốc dòng chảy cuối tâm trương |
| Tích phân vận tốc – thời gian (TVI) (cm) | Diện tích dưới dạng sóng Doppler trên một chu chuyển tim |
| Vận tốc trung bình (Vm) (cm/giây) | TVI
Khoảng thời gian chu chuyến tim |
| Chỉ số xung (PI) | Vận tốc tâm thu — Vận tốc tâm trương Vận tốc trung bình |
| Chỉ số sức cản (RI) | Vận tốc tâm thu — Vận tốc tâm trương Vận tốc tâm thu |
| Tỷ số S/D | Vận tốc tằm thu Vặn tốc tấm trương |
| Thể tích nhát bóp (SV) thất trái (LV) | TVI X diện tích mặt cắt ngang van động |
| (mL) | mạch chủ |
| Thể tích nhát bóp (SV) thất phải (RV) | TVI X diện tích mặt cắt ngang van động |
| (mL) | mạch phổi |
| Cung lượng tim (CO) thât trái (mL/phút) | Thể tích nhát bóp thất trái X tấn số tim thai |
| Cung lượng tim (CO) thất phải (mL/phút) | Thể tích nhát bóp thất phải X tấn số tim thai |
| Viết tắt: LV, tâm thất trái; RV, tâm thất phải; TVI, tích phân vận tốc- thời gian. | |
Đánh giá Doppler phổ các van tim
Mặc dù các chỉ số Doppler được sử dụng rộng rãi trong việc đánh giá tuần hoàn ngoại vi thai nhi, định lượng dạng sóng Doppler ở mức tim hầu hết dựa vào các giá trị tuyệt đối của các phép đo, không giống như các chỉ số Doppler, phụ thuộc vào góc. Đánh giá Doppler qua cả van nhĩ thất và van bán nguyệt được giải thích ở các phần tiếp theo. Dòng chảy qua các van cho thấy các sự kiện dòng chảy tâm trương và tâm thu riêng biệt. Bởi vì góc của chùm sóng siêu âm tới các van có thể tiệm cận với góc tối ưu, do đó có thể thu được các giá trị tuyệt đối của các phép đo ngoài tỷ số vận tốc hoặc số đo thời gian. Tỷ số giữa vận tốc đỉnh đầu tâm trương và vận tốc đỉnh khi tâm nhĩ co (tỷ số E/A) (Hình 3) có thể được tính toán cùng với vận tốc đỉnh của van bán nguyệt (Hình 4). Thông thường, vận tốc trung bình có thể được đo và kết hợp với số đo diện tích mạch máu, từ đó lưu lượng tim có thể được định lượng một cách đáng tin cậy. Các phép đo Doppler van tim được tóm tắt trong Bảng 14.3.
| Bảng 14.3 • Các phép đo Doppler van tim | |
| Giá trị | Định nghĩa |
| Sóng E | Vận tốc đỉnh trên đỉnh tâm trương sớm (E) của van hai lá hoặc van ba lá |
| Sóng A | Vận tốc đỉnh trong pha tâm nhĩ co ở thì tâm trương (A) của van hai lá hoặc van ba lá |
| Tỷ số E/A | Vận tốc đỉnh đầu tâm trương
Vận tốc đỉnh tâm trương khi tâm nhĩ co |
| Thời gian tăng tôc = thời gian đê vận tốc đạt đỉnh | Thời gian từ lúc khởi phát đến vận tốc đỉnh tâm thu (mill giây) |
| Thời gian giảm tốc | Thời gian từ đỉnh tâm thu đến khi dốc xuống cắt đường cơ bản (mill giây) |
| Thời gian tống máu (hoặc tâm thu) | Thời gian tâm thu của chu chuyển tim |
| Thời gian làm đầy (hoặc tâm trương) | Thời gian tâm trương của chu chuyến tim |
| Tổng thời gian | Khoảng thời gian của một chu chuyến tim |
| Thời gian co đẳng tích (ICT) (mill giây) | Cơ tim co với tăng áp lực tâm thất, trong khi thể tích không thay đổi. Tất cả các van đều đóng. |
| Thời gian giãn đẳng tích (IRT)
(mill giây) |
Cơ tim giãn với giảm áp lực tâm thất, trong khi thể tích không thay đổi. Tất cả các van đều đóng. |
| Khoảng PR | Thời gian từ cuối giai đoạn đổ đầy tâm trương sớm đến khi bắt đầu tâm thu, tương tự thời gian từ sóng p đến R trên điện tâm đồ |
Đánh giá Doppler phổ tĩnh mạch thai nhi
Các dạng sóng vận tốc dòng chảy trong hệ thống tĩnh mạch thai nhi thường cho thấy dòng chảy liên tục ở các tĩnh mạch ngoại vi và tăng chỉ số xung ở các tĩnh mạch đổ vào hoặc gần với tim thai. Ngoại trừ tĩnh mạch rốn trong gan cho thấy dòng chảy liên tục, các dạng sóng Doppler tĩnh mạch thai nhi đổ vào tim được đặc trưng bởi ba đỉnh: sóng s, D và A (9). s tương ứng với vận tốc đỉnh khi tâm thất co trong thì tâm thu, D tương ứng với vận tốc đỉnh trong thì tâm trương, và A tương ứng với vận tốc thuận dòng hoặc ngược dòng khi tâm nhĩ co ở cuối thì tâm trương (Hình 5 và 14.6). Một số tĩnh mạch, chẳng hạn như ống tĩnh mạch và tĩnh mạch phổi, cho thấy dòng chảy thuận dòng trong suốt chu chuyển tim, trong khi các tĩnh mạch khác, chẳng hạn như tĩnh mạch chủ trên và dưới và tĩnh mạch gan, cho thấy dòng chảy ngược trong khi tâm
nhĩ co. Chỉ số xung và chỉ số vận tốc đỉnh là các chỉ số Doppler dùng để định lượng dòng chảy trong tĩnh mạch. Khi có dòng chảy ngược của sóng A, phần trăm dòng chảy ngược hoặc chỉ số tiền tải cũng có thể được đánh giá. Các phép đo Doppler của tĩnh mạch thai nhi được tóm tắt trong Bảng 14.4.
| Bảng 14.4 • Các phép đo Doppler của tĩnh mạch thai nhi | |
| Giá trị | Định nghĩa |
| Vận tốc tâm thu (S) (cm/giây) | Vận tốc đỉnh khi tâm thất co trong thì tâm thu |
| Vận tốc tâm trương (D) (cm/giây) | Vận tốc đỉnh tâm trương trong giai đoạn đầu tâm trương |
| Vận tốc tâm nhĩ (A) (cm/giây) | Vận tôc đỉnh tâm trương khi tâm nhĩ co (có thê là một giá trị âm) |
| Tích phân vận tốc – thời gian
(TVI) (cm) |
Diện tích dưới dạng sóng Doppler trên một chu chuyển tim |
| Vận tốc trung bình (Vm) (cm/giây) | TVI
Khoảng thời gian chu chuyển tim |
| Chỉ số xung tĩnh mạch (PIV) | Vận tốc tâm thu — Vận tốc tâm trương
Vận tốc trung bình |
| Chỉ số vận tốc đỉnh tĩnh mạch
(PVIV) |
Vận tốc tâm thu — Vận tốc tâm nhĩ Vận tốc tâm trương |
| Chỉ số tiền tải tĩnh mạch chủ dưới | Vận tốc tâm nhĩ Vận tốc tâm thu |
| Phần trăm dòng chảy ngược | TVI của đoạn dòng chảy ngược
TVI của tổng đoạn dòng chảy thuận dòng |
s là vận tốc tâm thu tối đa, D là vận tốc tâm trương tối đa và A là vận tốc thấp nhất trong khi tâm nhĩ co. TVI là tích phân vận tốc-thời gian (diện tích dưới đường cong). Xem văn bản để biết thêm chi tiết và Hình 13. Dạng sóng Doppler qua các tĩnh mạch phổi có hình dạng tương tự như dạng sóng DV và sử dụng các chỉ số định lượng tương tự.
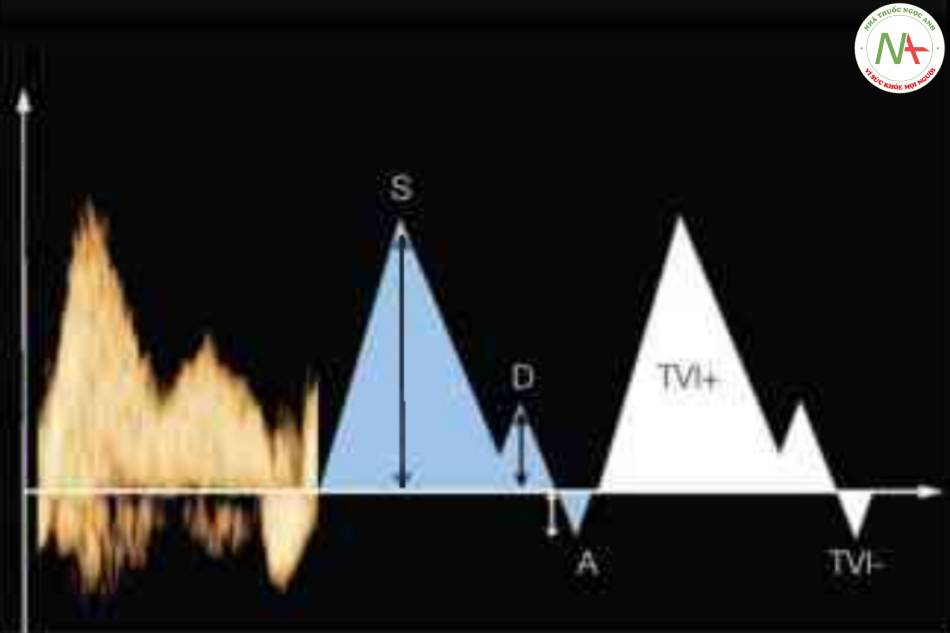
(Dạng sóng Doppler qua cả ba tĩnh mạch có hình dạng và đặc điểm giống nhau.) s là vận tốc tâm thu tối đa, D là vận tốc tâm trương tối đa và A là dòng chảy ngược trong khi tâm nhĩ co. TVI là tích phân vận tốc-thời gian (diện tích dưới đường cong), +TVI cho dòng chảy thuận dòng và -TVI cho phần dòng chảy ngược của dạng sóng. Xem văn bản để biết thêm chi tiết.
CÁC VAN TIM VÀ MẠCH MÁU ĐƯỢC QUAN T M
Van nhĩ thất
Kỹ thuật Doppler
Có được mặt cắt từ đỉnh hoặc bốn buồng cơ bản. Đảm bảo rằng góc tới của bạn nhỏ hơn 20° so với hướng dòng máu qua van nhĩ thất. Sử dụng Doppler màu để xác định lưu lượng máu qua van nhĩ thất. Đặt thể tích lấy mẫu Doppler trong tâm thất và trên đỉnh của van hai lá hoặc van ba lá, ở những màu sáng nhất của đoạn dòng máu.
Dạng sóng Doppler
Hình 7 cho thấy các dạng sóng Doppler điến hình thu được qua các van nhĩ thất. Các dạng sóng Doppler này có dạng hai pha, tương ứng với sự đố đầy tâm thất trong thì tâm trương. Pha đầu tiến của dạng sóng được gọi là sóng E, tương ứng với sự đổ đầy tâm thất sớm trong thì tâm trương. Pha thứ hai của dạng sóng được gọi là sóng A, tương ứng với sự đồ đầy tâm thất tích cực trong thì tâm trương (tâm nhĩ co). Do tính liên tục của lá van giữa vòng van hai lá và vòng van động mạch chủ, các dạng sóng Doppler qua van hai lá cho thấy dòng chảy động mạch chủ trong thành phần tâm thu (Hình 7B). Mặt khác, dòng chảy động mạch phổi không thể hiện rõ qua van ba lá (Hình 7A) vì có nón dưới van động mạch phổi ngăn cách vòng van ba lá với vòng van động mạch phối. Tỷ số E/A được dùng đế định lượng dạng sóng Doppler qua van nhĩ thất (Hình 3 và 14.7), và có thể thu được khoảng thời gian chu chuyển tim từ dạng sóng Doppler qua van nhĩ thất (Hình 8).
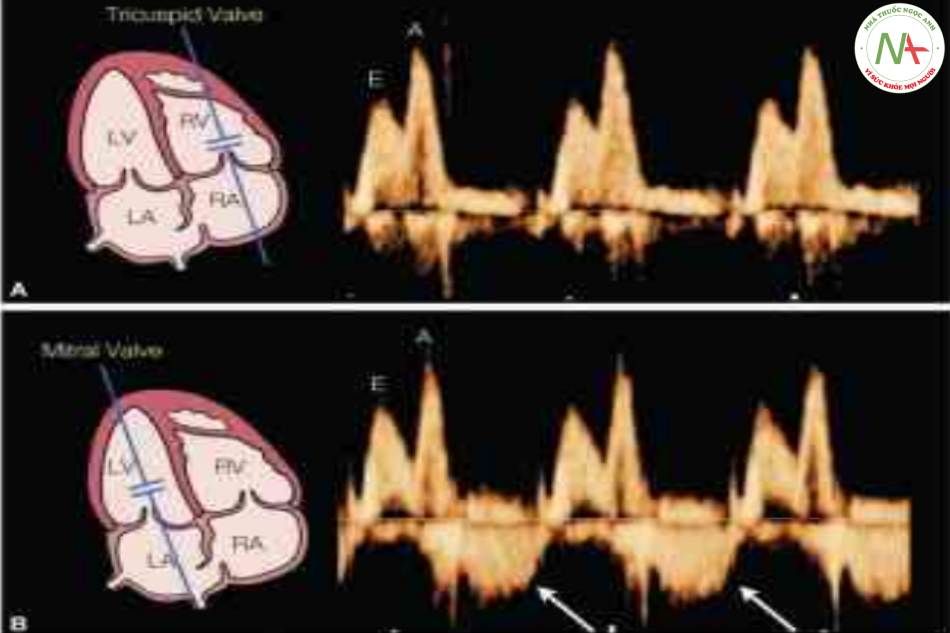
Một cổng lấy mẫu nhở được chọn và đặt hơi xa van với góc tới < 20°. Các dạng sóng Doppler có dạng hai pha, như thể hiện trong Hình 3. Dạng sóng Doppler qua van hai lá (B) cho thấy dòng chảy động mạch chủ trong thành phần tâm thu (các mũi tên ở B) vì tính liên tục dạng sợi giữa van hai lá và van động mạch chủ. Dòng chảy động mạch phổi không rõ ràng qua van ba lá (A). E tương ứng với vận tốc đỉnh đầu tâm trương, và A tương ứng với vận tốc đỉnh trong khi tâm nhĩ co. Xem văn bản và Bảng 14.3 để biết thêm chi tiết. LA, tâm nhĩ trái; LV, tâm thất trái; RA, tâm nhĩ phải; RV, tâm thất phải.
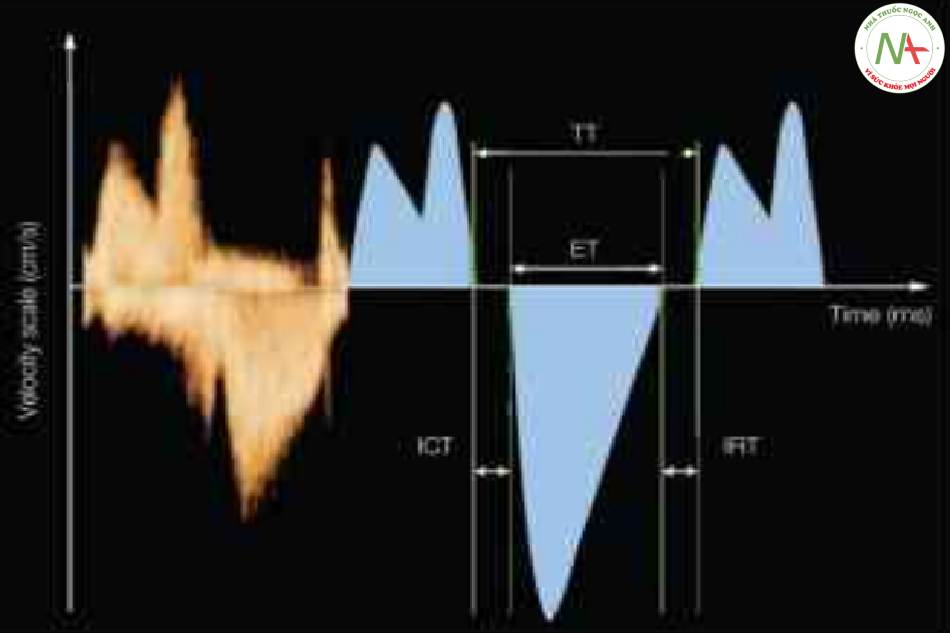
ET là thời gian tống máu tâm thu, ICT là thời gian co đẳng tích, IRT là thời gian giãn đẳng tích và TT là tổng thời gian. TT = ET + ICT + IRT.
Các dạng sóng Doppler qua van nhĩ thất phụ thuộc vào khả năng co giãn (compliance) của cơ tâm thất, tiền tải và hậu tải (10,11). Tỷ số E/A là một chỉ số của chức năng tâm trương tâm thất. Không giống như cuộc sống sau sinh, ở thai nhi, vận tốc của sóng A cao hơn vận tốc của sóng E. Tinh trạng này được cho là thứ phát do sự gia tăng độ cứng cơ tim trong thời kỳ bào thai (12), nhấn mạnh vai trò quan trọng của tâm nhĩ co để đổ đầy tâm thất ở thai nhi. Độ cứng của tâm thất giảm khi tuồi thai lớn dần, tỷ số E/A tăng từ 0,53 ± 0,05 trong tam cá nguyệt thứ nhất lên khoảng 0,70 ± 0,02 ở nửa sau của thai kỳ (13,14). Thật vậy, tỷ số E/A khi đủ tháng khoảng 0,82 ± 0,04 (15). Tỷ số E/A tăng khi tuổi thai lớn dần gợi ý sự chuyển dịch dòng máu từ cuối thì tâm trương sang đầu thì tâm trương. Sự chuyển dịch dòng máu này có thể là thứ phát do tăng khả năng co giãn (compliance) của tâm thất (giảm độ cứng cơ), tăng tốc độ giãn tâm thất, hoặc giảm hậu tải với giảm sức cản của nhau thai, tất cả đều xảy ra khi tuổi thai lớn dần (16). Khi so sánh dạng sóng Doppler hai lá và ba lá, vận tốc dòng chảy tối đa ở cả đầu và cuối thì tâm trương qua van ba lá cao hơn (14-16). Phát hiện này phù hợp với các nghiên cứu trước đây cho thấy ở thai nhi, lưu lượng máu qua van ba lá lớn hơn lưu lượng máu qua van hai lá (17-19) và do đó, ủng hộ khái niệm ưu thế tim phải ở thai nhi. Sự chuyển dịch sang ưu thế thất trái bắt đầu trong tử cung ở gần cuối thai kỳ (20). Tỷ số E/A là một chỉ số của tiền tải và khả năng co giãn (compliance) tâm thất.
ứng dụng lâm sàng và dấu hiệu bất thường
Đổ đầy tâm trương bất thường với dạng sóng nhỏ qua van hai lá được phát hiện khi mắc hội chứng thiểu sản tim trái với van hai lá còn mở thông và trong bệnh hẹp van động mạch chủ nặng. Dạng sóng qua van ba lá bất thường gặp trong tình trạng teo van động mạch phổi với vách ngăn còn nguyên vẹn liên quan với thiểu sản thất phải. Bệnh cơ tim thể giãn và phì đại thường liên quan với dạng sóng Doppler bất thường ở cả hai van nhĩ thất. Những dấu hiệu bất thường trên van nhĩ thất trong thì tâm thu chủ yếu liên quan đến hở van hai lá và van ba lá. Hở van hai lá chủ yếu được phát hiện trong xơ giãn nội tâm mạc kèm theo hẹp van động mạch chủ nặng, trong một số dạng hội chứng thiểu sản tim trái, hoặc quá tải thể tích kèm theo hở van ba lá. Hở van ba lá là một phát hiện khá phổ biến và được thảo luận chi tiết trong Chương 25.
Van bán nguyệt
Kỹ thuật Doppler
Động mạch chủ. Thực hiện mặt cắt bốn buồng từ mỏm hoặc đáy tim. Xoay mặt trong đầu dò hơi về phía đầu để xem động mạch chủ xuất phát từ tâm thất trái (mặt cắt năm buồng). Điều chỉnh hướng đầu dò trên bụng thai phụ để đảm bảo rằng góc tới < 20° so với hướng của dòng máu động mạch chủ. Sử dụng Doppler màu để xác định dòng máu
qua van động mạch chủ. Đặt thể tích lấy mẫu Doppler trong lòng động mạch chủ, cách xa vòng van, ở đoạn dòng máu có màu sáng nhất (Hình 9A).
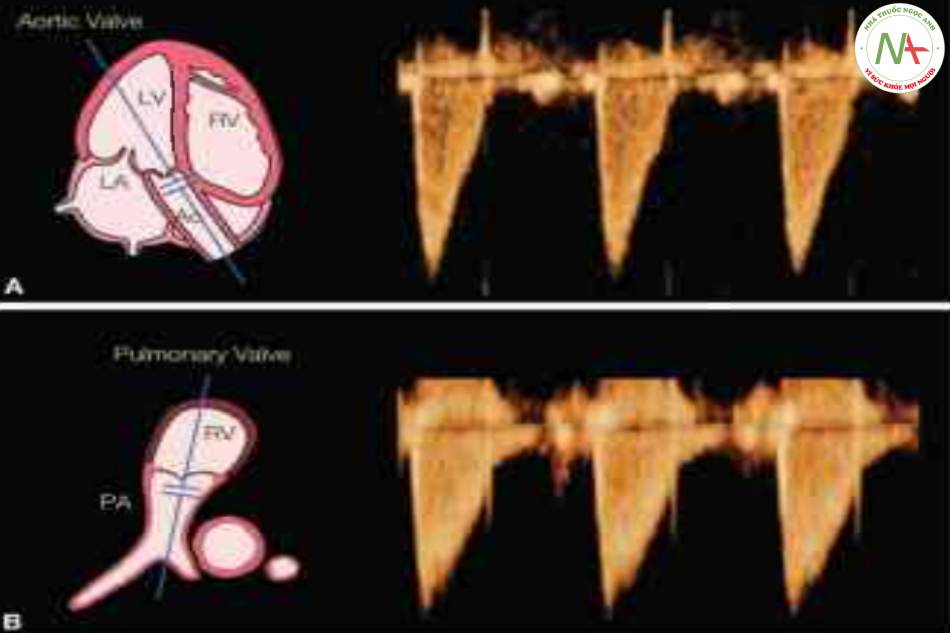
Động mạch phổi. Từ mặt cắt năm buồng của tim thai, xoay hoặc nghiêng đầu dò về phía đầu đế xem động mạch phổi xuất phát từ tâm thất phải. Điều chỉnh hướng đầu dò trên bụng thai phụ đế đảm bảo rằng góc tới < 20° so với hướng của dòng máu động mạch phối. Sử dụng Doppler màu đế xác định dòng máu qua van động mạch phổi. Đặt thể tích lấy mẫu Doppler trong lòng động mạch phổi, cách xa vòng van, ở đoạn dòng máu có màu sáng nhất (Hình 9B).
Dạng sóng Doppler
Hình 9A và B cho thấy các dạng sóng Doppler điển hình thu được lần lượt qua van động mạch chủ và van động mạch phổi. Vận tốc đỉnh tâm thu và thời gian để vận tốc đạt đỉnh là các chỉ số thường được sử dụng nhất để định lượng dạng sóng Doppler (Hình 4). Các chỉ số Doppler này phản ánh sức co bóp của tâm thất, áp lực động mạch và hậu tải. Vận tốc đỉnh tâm thu là một hàm của sức co bóp cơ tim, kích thước vòng van, tiền tải và hậu tải (21,22), trong khi thời gian để vận tốc đạt đỉnh là hàm của áp lực động mạch trung bình (23). Ờ động mạch chủ và động mạch phổi, vận tốc đỉnh tâm thu và thời gian để vận tốc đạt đỉnh tăng theo tuổi thai (24-27). Vận tốc đỉnh tâm thu ở động mạch chủ lớn hơn ở động mạch phổi (28,29). Vòng van động mạch phổi lớn hơn một chút hoặc giảm hậu tải ở động mạch chủ thứ phát do tuần hoàn não có thể giải thích cho tình trạng vận tốc đỉnh tâm thu cao hơn ở động mạch chủ (28,30). Ở thai nhi, thời gian để vận tốc đạt đỉnh trong động mạch phổi ngắn hơn trong động mạch chủ, cho thấy, áp lực động mạch trung bình trong động mạch phổi cao hơn (25).
ứng dụng lâm sàng và dấu hiệu bất thưòng
Các dạng sóng Doppler bất thường qua van động mạch chủ gặp trong hẹp van động mạch chủ nặng và hẹp eo động mạch chủ. Các dạng sóng Doppler bất thường qua động mạch phổi xảy ra trong hẹp và hở van động mạch phổi.
Nhánh động mạch phổi
Kỹ thuật Doppler
Có thể dễ dàng thấy được các động mạch phổi phải và trái ở mặt cắt trục ngắn đối với nhánh phải và mặt cắt chếch ba mạch máu-khí quản hoặc mặt cắt dọc bên đối với nhánh trái (31) (Hình 10). Bằng cách đặt đầu dò thích hợp từ bến phải tim, có thể thấy dòng máu chảy trong nhánh phải song song với góc tới. Thể tích lấy mẫu Doppler
được đặt tốt nhất ở vị trí thân động mạch phổi phân nhánh, nhưng có thế đặt ngoại vị hơn một chút ở lối vào rốn phối để tránh bị nhiễu bởi các mạch máu lân cận khác.
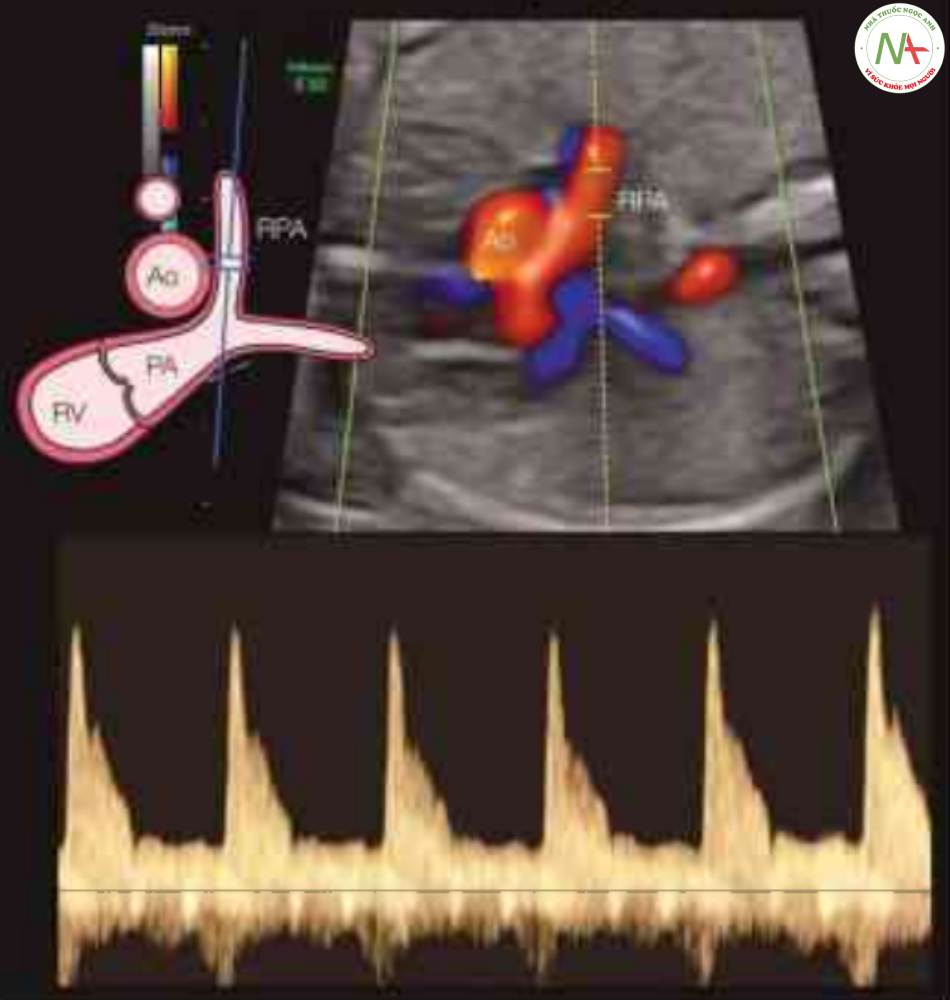
Lưu ý vị trí đặt cổng lấy mẫu và góc tới gần như song song với hướng dòng chảy. Xem văn bản để biết thêm chi tiết. Ao, động mạch chủ; PA, động mạch phổi; RV, tâm thất phải.
Dạng sóng Doppler
Dạng sóng vận tốc dòng chảy của các nhánh động mạch phổi phản ánh sự thay đổi trở kháng trong phổi và có dạng đặc trưng (32). Trong tam cá nguyệt thứ hai và thứ ba, dòng chảy thuận dòng trong hầu hết thời gian tâm thu, với đỉnh tâm thu nhọn “như cây kim” do dòng chảy ban đầu gia tăng vận tốc cực kỳ nhanh, sau đó là giảm tốc sớm (Hình 10). Một khuyết mạch dội đôi (dicrotic notch), đôi khi cho thấy dòng chảy ngược, cho biết kết thúc giai đoạn tưới máu tâm thu và theo sau bởi dòng chảy thuận dòng tâm trương thấp (32) (Hình 10).
ứng dụng lâm sàng và dấu hiệu bất thường
Khảo sát tuần hoàn động mạch phối ngoại vi đã được thực hiện vào cuối những năm 90 (32,33) và đôi khi vẫn được áp dụng trong một số tình trạng lâm sàng (34). Ở thai nhi có nguy cơ cao bị tăng áp động mạch phổi hoặc thiểu sản phổi, người ta thấy rằng dạng sóng mất dòng chảy cuối tâm trương và tăng chỉ số xung. Các nghiên cứu cũng đã báo cáo ở những thai nhi bị thiểu ối do bất sản thận, ối vỡ non và các bệnh lý khác, cũng như thoát vị hoành bẩm sinh và chậm tăng trưởng. Do tuần hoàn phổi thai nhi nhạy cảm với sự thay đối nồng độ oxy trong ba tháng cuối thai kỳ, nghiên cứu đánh giá phản ứng với oxy trước và sau khi cho mẹ thở oxy nồng độ cao đã được báo cáo (34). Trong các thực nghiệm gần đây, siêu âm Doppler đánh giá động mạch phối ở những thai nhi bị thoát vị hoành bẩm sinh trước và sau khi làm tắc khí quản bằng bóng qua nội soi trong tử cung cho thấy cải thiện chức năng phổi.
Eo động mạch chủ
Kỹ thuật Doppler
Có thể thấy rõ eo động mạch chủ của thai nhi ở hai mặt cắt: mặt cắt dọc bên cho thấy mặt cắt dọc cung động mạch chủ và mặt cắt ba mạch máu-khí quản (35) (Hình 11). Khu vực đặt thể tích lấy mẫu tốt nhất là cách xa động mạch dưới đòn trái và gần vị trí ống động mạch nối với động mạch chủ xuống.
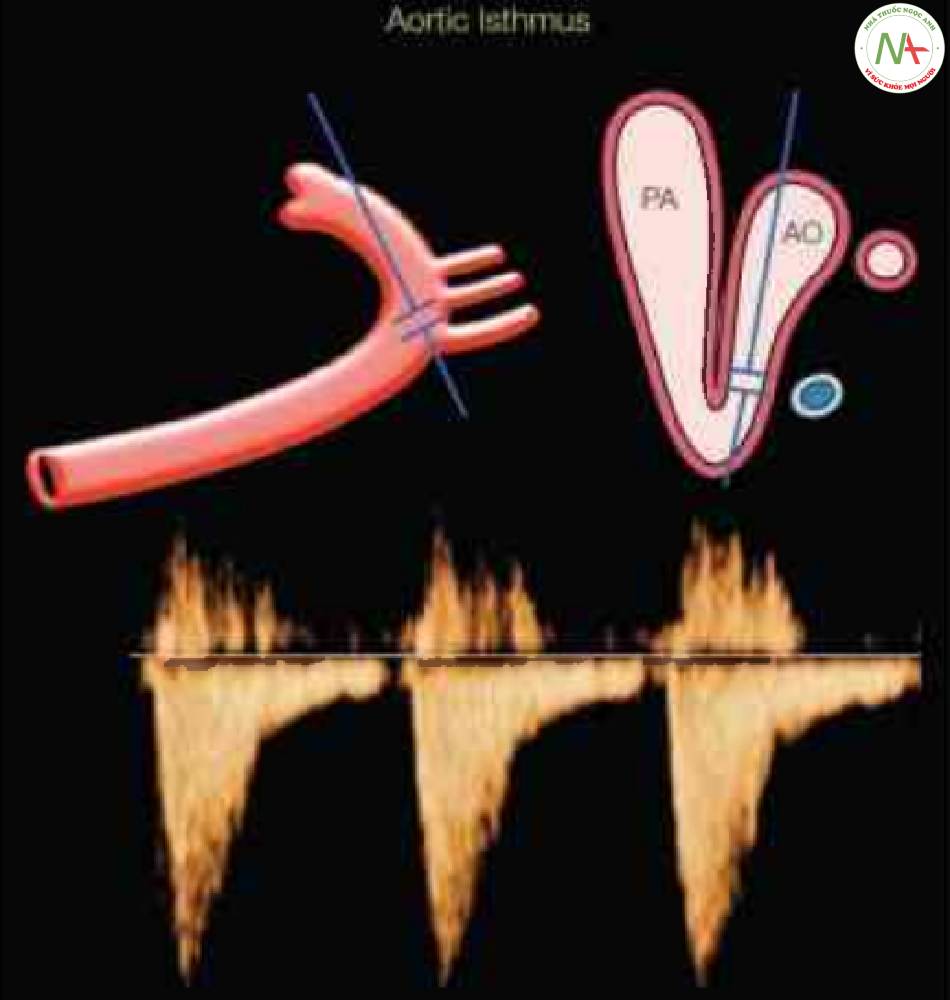
Lưu ý rằng có thể tiếp cận eo động mạch chủ để đánh giá Doppler từ mặt cắt dọc bên cung động mạch chủ hoặc mặt cắt ba mạch máu-khí quản. Xem văn bản đế biết thêm chi tiết. Ao, động mạch chủ; PA, động mạch phổi.
Dạng sóng Doppler
Dạng sóng vận tốc dòng chảy của vùng eo tương tự như động mạch chủ xuống, với tốc độ đỉnh tăng nhanh và giảm chậm ở cuối thì tâm thu, tiếp tục bởi dòng chảy giảm thuận dòng ở thì tâm trương (Hình 11) (35).
ứng dụng lâm sàng và dấu hiệu bất thường
Khảo sát Doppler vùng eo đã được báo cáo ở những thai nhi bị chậm tăng trưởng nặng. Hiệu ứng bảo vệ não, một dấu hiệu của tình trạng trung tâm hóa tuần hoàn, chỉ có thể được duy trì bởi shunt máu từ cung ống động mạch và động mạch chủ xuống (36,37). Shunt máu này dẫn đến dòng chảy ngược trong vùng eo ở thì tâm trương, và khoảng thời gian cũng như phần trăm dòng chảy ngược có liên quan đến tình trạng chậm phát triển thần kinh (36,37). Ngoài ra, dòng chảy ngược trong eo động mạch chủ cũng thường thấy ở các dị tật tim nặng với tắc nghẽn đường ra như trong hội chứng thiểu sản tim trái và hẹp van động mạch chủ nặng (để biết thêm chi tiết, xem Chương 32).
Ống động mạch
Kỹ thuật Doppler
Có thể thấy rõ ống động mạch của thai nhi ở hai mặt cắt: mặt cắt dọc bên cho thấy mặt cắt dọc ống động mạch và mặt cắt ba mạch máu-khí quản (Hình 12) (38). Bổ sung Doppler màu giúp xác định vị trí lý tưởng để đặt thể tích lấy mẫu Doppler trên cung ống động mạch, ở vị trí động mạch phổi tiếp nối với ống động mạch. Vị trí này có thể nhận biết được vì nó hơi hẹp và trên Doppler màu, hiển thị vận tốc cao với hiện tượng aliasing màu.
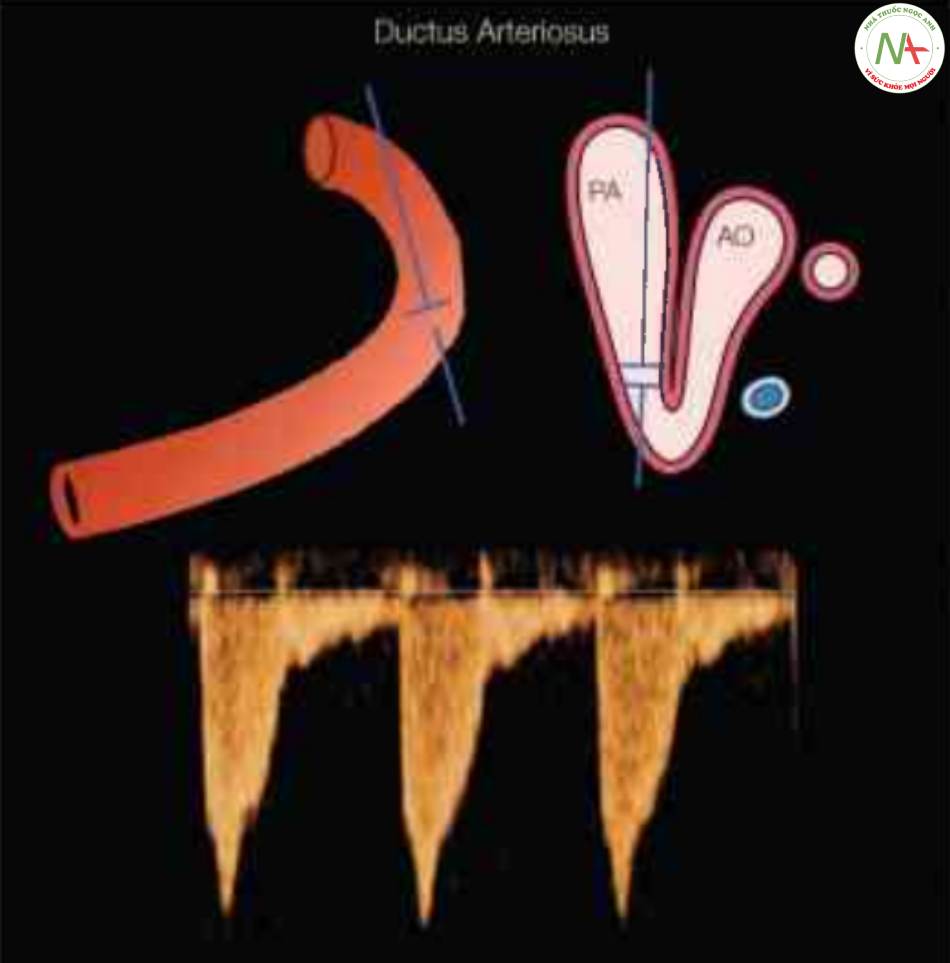
Lưu ý rằng, có thể tiếp cận ống động mạch để đánh giá Doppler từ mặt cắt dọc cung ống động mạch hoặc mặt cắt ba mạch máu-khí quản. Các dạng sóng vận tốc Doppler cho thấy một khuyết tâm trương nổi bật. Xem văn bản và để biết thêm chi tiết. Ao, động mạch chủ; PA, động mạch phổi.
Dạng sóng Doppler
Dạng sóng vận tốc dòng chảy của ống động mạch có dạng đặc trưng (39). Nó tăng chậm với thời gian đế vận tốc đạt đỉnh dài, sau đó là vận tốc đỉnh tâm thu cao, cao nhất ở thai nhi và dao động trong khoảng 80 – 200 cm/giây ở nửa sau của thai kỳ (Hình 12). Thời gian giảm tốc chậm dẫn đến dạng sóng rộng so với dạng sóng Doppler của động mạch chủ. Một khuyết mạch dội đôi (dicrotic notch) báo hiệu kết thúc thì tâm thu và thường được theo sau bởi sự gia tăng vận tốc dòng chảy khác ở thì tâm trương với đỉnh tâm trương.
ứng dụng lâm sàng và dấu hiệu bất thường
Các phép đo Doppler ống động mạch đã được thực hiện trong thời kỳ đầu của siêu âm Doppler tim thai và tập trung vào việc đánh giá tình trạng co thắt hoặc đóng ống động mạch trong tử cung hoặc tự phát (hiếm gặp) hoặc như là một biến chứng khi điều trị bằng indomethacin hoặc các thuốc chống viêm không steroid khác (chương 47). Trong trường hợp co thắt ống động mạch, hình dạng của đường cong thay đổi, với sự gia tăng vận tốc đỉnh đạt hơn 200 cm/giây và chỉ số xung giảm < 1,8. Một ứng dụng khác của Doppler phổ ống động mạch là trong trường hợp có dị tật tim, trong đó, sau sinh, tuần hoàn phối phụ thuộc vào ống động mạch. Thông tin chi tiết hơn sẽ được thảo luận ở các chương tương ứng.
Tĩnh mạch chủ dưói
Kỹ thuật Doppler
Thực hiện mặt cắt dọc của ngực và bụng thai nhi trong Doppler màu. Bằng cách trượt đầu dò sang mặt cắt dọc bên phải, có thể thấy hình ảnh tĩnh mạch chủ dưới đổ vào tâm nhĩ phải. Tĩnh mạch chủ dưới có thể được đánh giá ở hai vị trí: ở vị trí đổ vào tâm nhĩ phải hoặc ở đoạn giữa tĩnh mạch thận và ống tĩnh mạch đổ vào. Hai vị trí đo này có hệ số tương quan tốt và nên chọn vị trí có góc tới nhỏ nhất với dòng máu (40).
Dạng sóng Doppler
Hình 6 cho thấy phổ Doppler thu được ở mức tĩnh mạch chủ dưới. Các dạng sóng Doppler này có dạng ba pha, với pha đầu tiên tương ứng với tâm trương nhĩ và tâm thu thất, pha thứ hai tương ứng với tâm trương sớm, và pha thứ ba tương ứng với tâm trương muộn hoặc tâm nhĩ co (40,41). Thông thường, dòng chảy trong tĩnh mạch chủ dưới ở giai đoạn tâm trương muộn bị đảo ngược (40-42). Phần trăm dòng chảy ngược, là tỷ số của tích phân vận tốc-thời gian trong khi tâm nhĩ co chia cho tích phân vận tốc-thời gian của tổng dòng chảy thuận dòng và nhân với 100, được dùng để định lượng dạng sóng Doppler tĩnh mạch chủ dưới (41) (xem Bảng 14.4). Chỉ số dòng chảy này phản ánh chênh lệch áp lực giữa tâm nhĩ phải và tâm thất phải ở cuối tâm trương, phụ thuộc vào khả năng co giãn (compliance) của tâm thất và áp suất cuối tâm trương trong thất phải (40,43-45). Phần trăm dòng chảy ngược trong tĩnh mạch chủ dưới giảm tuyến tính khi tuổi thai lớn dần, từ trung bình 14,7% ± 2,55% lúc 20 tuần tuổi xuống trung bình 4,7% ± 2,55% khi đủ tháng (40). Sự sụt giảm này có lẽ liên quan đến sự cải thiện khả năng co giãn (compliance) của tâm thất và giảm sức cản ngoại vi khi tuổi thai lớn dần. Mặc dù dòng chảy thuận dòng trong tĩnh mạch chủ dưới không có sự khác biệt nhiều so với tĩnh mạch chủ trên, nhưng lượng máu tương đối di chuyển ngược dòng khi tâm nhĩ co trong tĩnh mạch chủ dưới lớn hơn tĩnh mạch chủ trên (41 ).
ứng dụng lâm sàng và dấu hiệu bất thưòTig
Dấu hiệu bất thường ở dạng sóng Doppler tĩnh mạch chủ dưới xảy ra khi thai nhi bị chậm tăng trưởng nặng và chủ yếu liên quan đến sự gia tăng đoạn dòng chảy ngược của dạng sóng, tương ứng với giai đoạn tâm trương muộn.
Ống tĩnh mạch
Kỹ thuật Doppler
Thực hiện mặt cắt dọc bên bụng thai nhi ở mức cơ hoành, cần phải điều chỉnh một chút để xem tĩnh mạch chủ dưới đổ vào tâm nhĩ phải. Bằng cách chồng thêm Doppler dòng màu lên hình ảnh thang xám, có thể xác định được ống tĩnh mạch là một mạch máu xuất phát từ tĩnh mạch rốn, gần với tĩnh mạch chủ dưới, ngay trước vị trí nó đổ vào tâm nhĩ phải (Hình 13). Thường thấy hiện tượng aliasing trong ống tĩnh mạch trên Doppler màu. Tĩnh mạch gan trái cạnh ống tĩnh mạch. Cũng có thế thấy ống tĩnh mạch ở mặt cắt ngang bụng thai nhi, nhưng mặt cắt dọc bên là mặt cắt được ưu tiên ở tuổi thai nhỏ. Có thể dễ dàng lấy được mặt cắt ngang hơn vì nó thu được thông qua mặt cắt ngang/chếch qua chu vi bụng (xem Chương 10). Bắt đầu với mặt cắt ngang qua chu vi bụng. Thêm Doppler màu vào hình ảnh thang xám và hơi gập góc về phía đầu trong khi theo dõi đường đi của tĩnh mạch rốn trong ổ bụng.
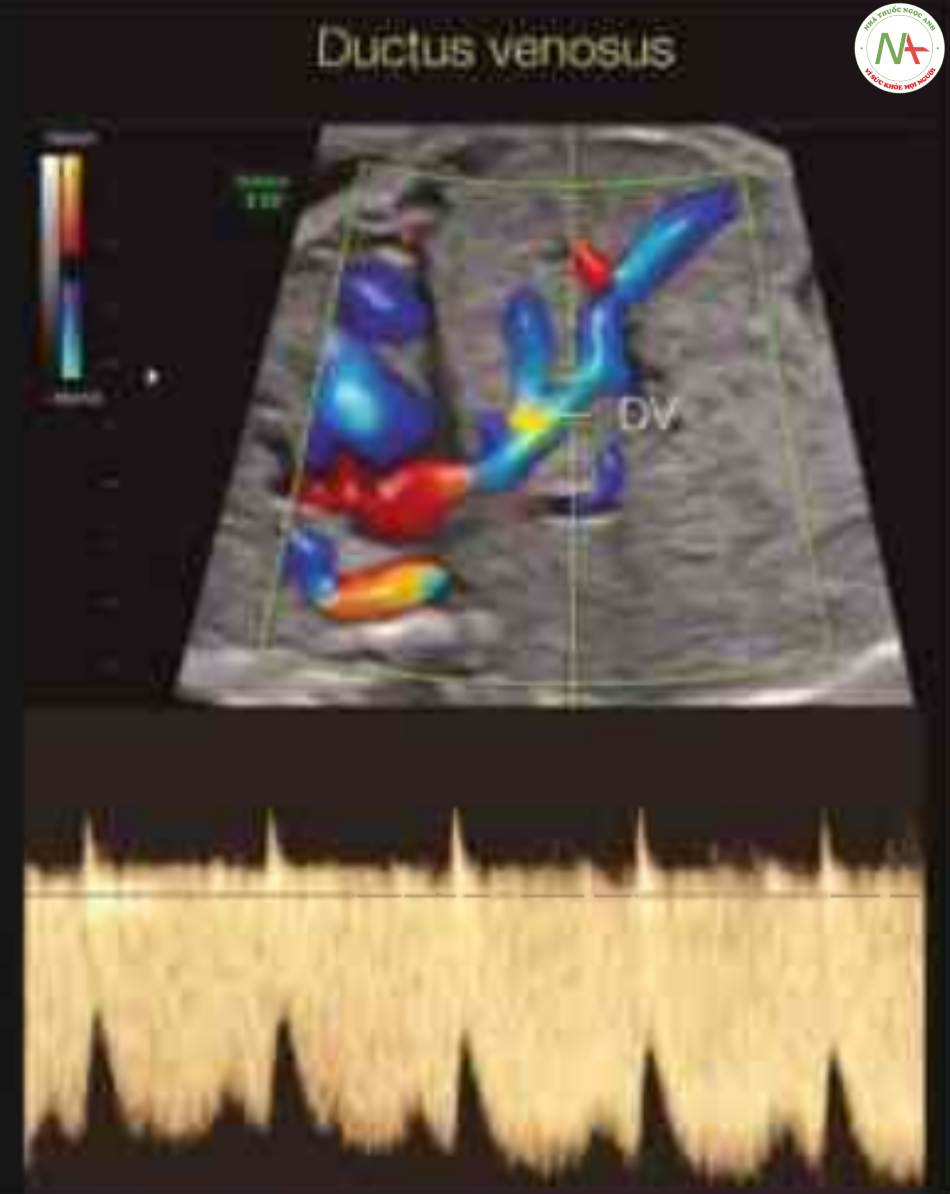
Lưu ý rằng cổng lấy mẫu Doppler nhỏ và được đặt bên trong DV, với góc tới < 20° đến 30°. Các dạng sóng Doppler cho thấy dạng ba pha đặc trưng. Xem Hình 6 để định lượng dạng sóng và văn bản và Bảng 14.3 để biết thêm chi tiết.
Dạng sóng Doppler
Hình 13 cho thấy phổ Doppler thu được ở mức ống tĩnh mạch. Các dạng sóng Doppler này có dạng ba pha, với đỉnh thứ nhất tương ứng với tâm thu (S), đỉnh thứ hai tương ứng với tâm trương sớm (D), và đỉnh thấp nhất tương ứng với tâm nhĩ co (A) (46). Không giống như tĩnh mạch chủ dưới, dòng chảy thuận dòng hiện diện trong toàn bộ chu chuyển tim trong tĩnh mạch chủ ở thai nhi bình thường (42). Ông tĩnh mạch là một tĩnh mạch nhỏ dài khoảng 2 cm và rộng 2 mm khi đủ tháng (47). Vì ống tĩnh mạch có lòng hẹp, dòng chảy vận tốc cao trong ống tĩnh mạch hướng về phía lỗ bầu dục (48). Vận tốc đỉnh trung bình trong ống tĩnh mạch tăng từ 65 cm/giây lúc 18 tuần tuổi lên 75 cm/giây khi đủ tháng (48). Vì phép đo vận tốc đỉnh phụ thuộc vào góc, do đó các chỉ số khác đã được phát triển để định lượng dạng sóng vận tốc dòng chảy trong ống tĩnh mạch. Hai chỉ số như vậy được phát triển dựa vào vận tốc đỉnh trong thì tâm thu và trong khi tâm nhĩ co (S/A, S-A/S) (49). Các chỉ số này thay đổi khi tuổi thai lớn dần và nói chung phản ánh tốt tiền tải thất phải.
ứng dụng lâm sàng và dấu hiệu bất thưòng
Dấu hiệu bất thường ở dạng sóng Doppler ống tĩnh mạch xảy ra khi thai nhi bị chậm tăng trưởng nặng và chủ yếu liên quan đến dòng chảy giảm, không có hoặc đảo ngược ở phần tâm nhĩ co của dạng sóng (A). Cũng có thể thấy dạng sóng ống tĩnh mạch bất thường trong các tổn thương tắc nghẽn tim phải.
Tĩnh mạch phổi
Kỹ thuật Doppler
Có thể thấy các tĩnh mạch phổi ở vị trí đổ vào tâm nhĩ trái. Có thể thấy tĩnh mạch phổi dưới phải ở mặt cắt bốn buồng từ đáy và tĩnh mạch phổi dưới trái ở mặt cắt bốn buồng từ bên (Hình 14). Sử dụng Doppler màu với cách tiếp cận đã được mô tả, có thể
thấy dòng chảy trong các tĩnh mạch phổi dưới phải và trái song song với góc tới (Hình 14). Nên đặt thế tích lấy mẫu Doppler vào nhu mô phổi, ngay trước vị trí đổ vào tâm nhĩ trái.
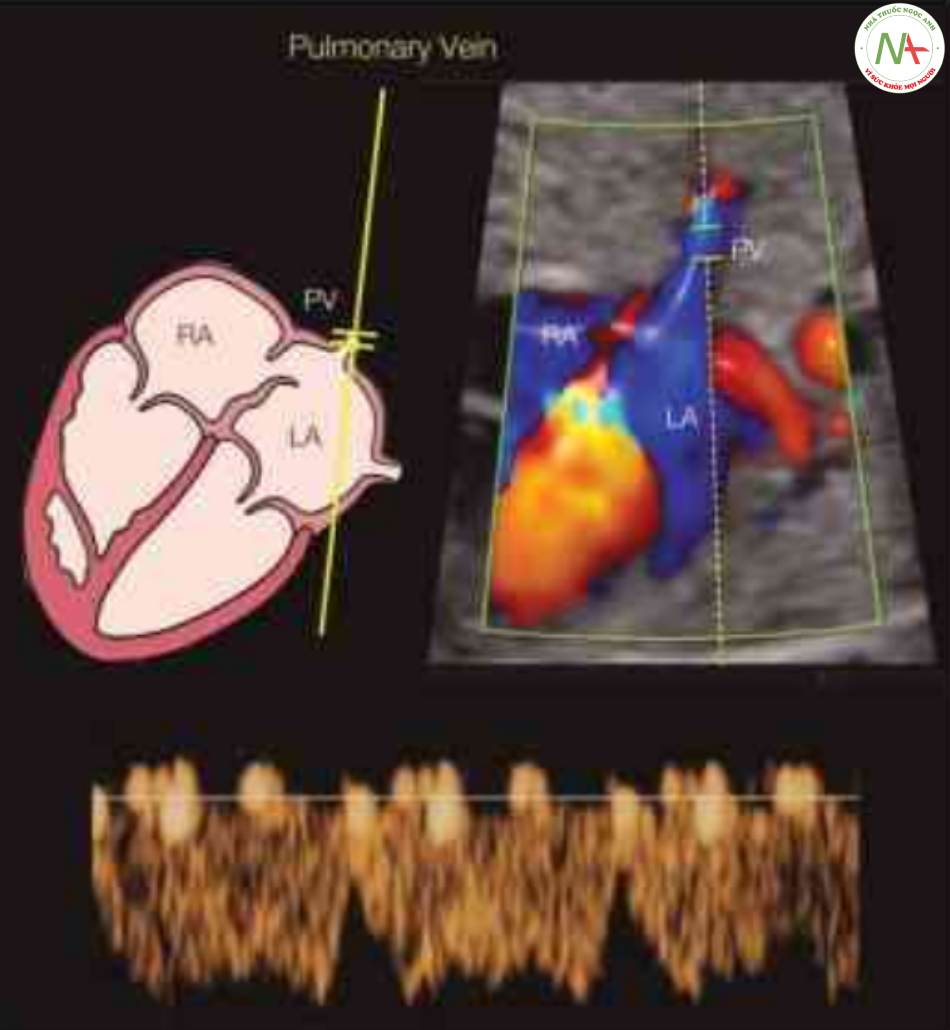
Lưu ý rằng cổng lấy mẫu Doppler nhỏ và được đặt trong tĩnh mạch phổi, trong nhu mô phổi, với góc tới từ 20° đến 30°. Các dạng sóng Doppler cho thấy dạng ba pha đặc trưng. Xem Hình 6 để định lượng dạng sóng và văn bản và Bảng 14.3 để biết thêm chi tiết.
Dạng sóng Doppler
Các dạng sóng vận tốc dòng chảy của tĩnh mạch phổi phản ánh sự thay đổi áp lực ở tâm nhĩ trái trong chu chuyển tim. Dạng sóng Doppler tĩnh mạch phổi tương tự như ống tĩnh mạch với dạng ba pha. Một đỉnh tâm thu (S) được theo sau bởi một đỉnh tâm trương (D), và trong khi tâm nhĩ co, sóng A với đỉnh thấp nhất (Hình 14).
ứng dụng lâm sàng và dấu hiệu bất thường
Các dạng sóng Doppler tĩnh mạch phổi bất thường được thấy ở thai nhi mắc hội chứng thiểu sản tim trái, với lỗ thông liên nhĩ nhỏ cho thấy sự đảo ngược dòng chảy ở giai đoạn cuối tâm trương.
Ở thai nhi có kết nối tĩnh mạch bất thường, Doppler tĩnh mạch phổi cho thấy không có dạng ba pha điển hình.
KẾT LUẬN
Doppler phổ là một phần quan trọng của siêu âm tim thai vì nó cho phép định lượng dòng máu và các dạng sóng Doppler để đánh giá các bất thường và chức năng của tim.
CÁC ĐIẾM CHÍNH
- Tần số chuyển dịch Doppler tỷ lệ thuận với vận tốc của dòng máu trong mạch máu được khảo sát, cosin của góc tới và tần số của sóng siêu âm đi tới.
- Tần số chuyển dịch Doppler cung cấp thông tin về trở kháng dòng chảy xuôi dòng của giường mạch được khảo sát.
- Hầu hết các định lượng dạng sóng Doppler ở mức tim dựa vào các giá trị tuyệt đối, nó phụ thuộc vào góc.
- Tuần hoàn thai nhi diễn ra song song chứ không phải theo chuỗi sự kiện, và cung lượng tim thất phải lớn hơn cung lượng tim thất trái.
- Máu từ ống tĩnh mạch được ưu tiên chảy vào tâm nhĩ trái qua lỗ bầu dục.
- Với tuổi thai lớn dần, khả năng co giãn (compliance) của tâm thất tăng, sức cản toàn phần ngoại vi giảm, tăng tiền tải và kết hợp với tăng cung lượng tim.
- Ở thai nhi, sức cản mạch máu phổi cao.
- Các dạng sóng Doppler qua van nhĩ thất có dạng hai pha.
- Ở thai nhi, vận tốc qua các van nhĩ thất của sóng A cao hơn sóng E.
- Vận tốc đỉnh tâm thu và thời gian để vận tốc đạt đỉnh là các chỉ số được dùng để định lượng dạng sóng qua các van bán nguyệt.
- Dạng sóng Doppler tĩnh mạch chủ dưới có dạng ba pha.
- Ở thai nhi bình thường, dòng chảy trong tĩnh mạch chủ dưới ở giai đoạn tâm trương muộn bị đảo ngược.
- Dạng sóng Doppler ống tĩnh mạch có dạng ba pha.
- Dòng chảy thuận dòng hiện diện trong toàn bộ chu chuyển tim trong tĩnh mạch chủ ở thai nhi bình thường
- Các dạng sóng vận tốc dòng chảy của tĩnh mạch phổi phản ánh sự thay đổi áp lực ở tâm nhĩ trái trong chu chuyển tim
- Các dạng sóng Doppler tĩnh mạch phổi tương tự như ở tĩnh mạch chủ với dạng ba pha.
THAM KHẢO
- Doppler c. ửber das farbige Licht der Doppelsteme und einiger anderer Gestime des Himmels [On the colored light of the double stars and certain other stars of heaven]. Abh Konigl Bohm Ges Wiss. 1843;2:465-482.
- Schulman H, Winter D, Farmakides G, et al. Doppler examinations of the umbilical and uterine arteries during pregnancy. Clin Obstet Gynecol. 1989;32:738-745.
- Nichols w, O’Rourke M. McDonald’s Blood Flow in Arteries. Edward Arnold; 1990.
- Stuart B, Drumm J, FitzGerald DE, et al. Fetal blood velocity waveforms in normal pregnancy. Br J Obstet Gynaecol. 1980;87:780-785.
- Gosling R, King DH. Ultrasound angiology. In: Marcus AW, Adamson L, eds. Arteries and Veins. Churchill-Livingstone; 1975;62-83.
- Pourcelot L. Applications Clinique de 1’examen Doppler transcutane [Clinical applications of transcutaneous Doppler examination]. In: Peronneau p, ed. Velocimetrie Ultrasonore Doppler [Doppler Ultrasound Velocimetry]. Paris, France: INSERM; 1974:213-220.
- Adamson SL, Langille BL. Factors determining aortic and umbilical blood flow pulsatility in fetal sheep. Ultrasound Med Biol. 1992;18:255-266.
- Chaoui R. Coronary arteries in fetal life: physiology, malformations and the “heart sparing effect.” Acta Paediatr Suppl. 2004;93:6-12.
- Sinkovskaya E, Klassen A, Abuhamad A. A novel systematic approach to the evaluation of the fetal venous system. Semin Fetal Neonatal Med. 2013;18:269- 278.
- Stoddard MF, Pearson AC, Kern MJ, et al. Influence of alteration in preload on the pattern of left ventricular diastolic filling as assessed by Doppler echocardiography in humans. Circulation. 1989;79:1226-1236.
- Labovitz AJ, Pearson AC. Evaluation of left ventricular diastolic function: clinical relevance and recent Doppler echocardiographic insights. Am Heart J. 1987;114:836-851.
- Romero T, Covell J, Friedman WF. A comparison of pressure-volume relations of the fetal, newborn, and adult heart. Am J Physiol. 1972;222: 1285-1290.
- Wladimiroff JW, Huisman TW, Stewart PA. Fetal cardiac flow velocities in the late 1st trimester of pregnancy: a transvaginal Doppler study. J Am Coll Cardiol. 1991;17:1357-1359.
- van der Mooren K, Barendregt LG, Wladimiroff JW. Fetal atrioventricular and outflow tract flow velocity waveforms during normal second half of pregnancy. Am J Obstet Gynecol. 1991;165:668-674.
- Reed KL, Sahn DJ, Scagnelli s, et al. Doppler echocardiographic studies of diastolic function in the human fetal heart: changes during gestation. J Am Coll Cardiol. 1986;8:391-395.
- Wladimiroff JW, Stewart PA, Burghouwt MT, et al. Normal fetal cardiac flow velocity waveforms between 11 and 16 weeks of gestation. Am J Obstet Gynecol. 1992;167:736-739.
- De Smedt MC, Visser GH, Meijboom EJ. Fetal cardiac output estimated by Doppler echocardiography during mid-and late gestation. Am J Cardiol. 1987;60:338-342.
- Kenny JF, Plappert T, Doubilet p, et al. Changes in intracardiac blood flow velocities and right and left ventricular stroke volumes with gestational age in the normal human fetus: a prospective Doppler echocardiographic study. Circulation. 1986;74:1208-1216.
- Reed KL, Meijboom EJ, Sahn DJ, et al. Cardiac Doppler flow velocities in human fetuses. Circulation. 1986;73:41-46.
- Chang CH, Chang FM, Yu CH, et al. Systemic assessment of fetal hemodynamics by Doppler ultrasound. Ultrasound Med Biol. 2000;26: 777-785.
- Bedotto JB, Eichhorn EJ, Graybum PA. Effects of left ventricular preload and afterload on ascending aortic blood velocity and acceleration in coronary artery disease. Am J Cardiol. 1989;64:856-859.
- Gardin JM. Doppler measurements of aortic blood flow velocity and acceleration: load-independent indexes of left ventricular performance? Am J Cardiol. 1989;64:935-936.
- Kitabatake A, Inoue M, Asao M, et al. Noninvasive evaluation of pulmonary hypertension by a pulsed Doppler technique. Circulation. 1983;68: 302-309.
- Groenenberg IA, Stijnen T, Wladimiroff JW. Blood flow velocity waveforms in the fetal cardiac outflow tract as a measure of fetal well-being in intrauterine growth retardation. Pediatr Res. 1990;27:379-382.
- Machado MV, Chita sc, Allan LD. Acceleration time in the aorta and pulmonary artery measured by Doppler echocardiography in the midtrimester normal human fetus. Br Heart J. 1987;58:15-18.
- R1ZZO G, Arduini D, Romanini c. Doppler echocardiographic assessment of fetal cardiac function. Ultrasound Obstet Gynecol. 1992;2:434-445.
- Severi FM, Rizzo G, Bocchi c, et al. Intrauterine growth retardation and fetal cardiac function. Fetal Diagn Ther. 2000;15:8-19.
- Allan LD, Chita SK, Al-Ghazali w, et al. Doppler echocardiographic evaluation of the normal human fetal heart. Br Heart J. 1987;57: 528-533.
- Reed KL, Anderson CF, Shenker L. Fetal pulmonary artery and aorta: two dimensional Doppler echocardiography. Obstet Gynecol. 1987;69: 175-178.
- Comstock CH, Riggs T, Lee w, et al. Pulmonary-to-aorta diameter ratio in the normal and abnormal fetal heart. Am J Obstet Gynecol. 1991; 165: 1038-1044.
- Taddei F, Chaoui R, Lenz F, et al. Doppler examination of the fetal left and right pulmonary artery. Relation to fetal position and gestational age: a methodological study [in German]. Ultraschall Med. 1997;18:14-18.
- Chaoui R, Taddei F, Rizzo G, et al. Doppler echocardiography of the main stems of the pulmonary arteries in the normal human fetus. Ultrasound Obstet Gynecol. 1998;11:173-179.
- R1ZZO G, Capponi A, Angelini E, et al. Blood flow velocity waveforms from fetal peripheral pulmonary arteries in pregnancies with preterm premature rupture of the membranes: relationship with pulmonary hypoplasia. Ultrasound Obstet Gynecol. 2000;15:98-103.
- Cruz-Martinez R, Castanon M, Moreno-Alvarez o, et al. Usefulness of lung-to- head ratio and intrapulmonary arterial Doppler in predicting neonatal morbidity in fetuses with congenital diaphragmatic hernia treated with fetoscopic tracheal occlusion. Ultrasound Obstet Gynecol. 2013;41:59-65.
- Fouron JC, Zarelli M, Drblik p, et al. Flow velocity profile of the fetal aortic isthmus through normal gestation. Am J Cardiol. 1994;74:483-486.
- Fouron JC. The unrecognized physiological and clinical significance of the fetal aortic isthmus. Ultrasound Obstet Gynecol. 2003;22:441-447.
- Fouron JC, Gosselin J, Raboisson MJ, et al. The relationship between an aortic isthmus blood flow velocity index and the postnatal neurodevelopmental status of fetuses with placental circulatory insufficiency. Am J Obstet Gynecol. 2005;192:497-503.
- Brezinka c, Gittenberger-de Groot AC, Wladimiroff JW. The fetal ductus arteriosus, a review. Zentralbl Gynakol. 1993;115:423-432.
- Brezinka c, Huisman TW, Stijnen T, et al. Normal Doppler flow velocity waveforms in the fetal ductus arteriosus in the first half of pregnancy. Ultrasound Obstet Gynecol. 1992;2:397-401.
- R1ZZO G, Arduini D, Romanini c. Inferior vena cava flow velocity waveforms in appropriate-and small-for gestational-age fetuses. Am J Obstet Gynecol. 1992;166:1271-1280.
- Reed KL, Appleton CP, Anderson CF, et al. Doppler studies of vena cava flows in human fetuses. Insights into normal and abnormal cardiac physiology. Circulation. 1990;81:498-505.
- Huisman TW, Stewart PA, Wladimiroff JW. Flow velocity waveforms in the fetal inferior vena cava during the second half of normal pregnancy. Ultrasound Med Biol. 1991;17:679-682.
- Brawley RK, Oldham HN, Vasko JS, et al. Influence of right atrial pressure pulse on instantaneous vena caval blood flow. Am J Physiol. 1966;211: 347- 353.
- Reuss ML, Rudolph AM, Dae MW. Phasic blood flow patterns in the superior and inferior venae cavae and umbilical vein of fetal sheep. Am J Obstet Gynecol. 1983;145:70-78.
- Wexler L, Bergel DH, Gabe IT, et al. Velocity of blood flow in normal human venae cavae. Circ Res. 1968;23:349-359.
- Soregaroli M, Rizzo G, Danti L, et al. Effects of maternal hyperoxygenation on ductus venosus flow velocity waveforms in normal third-trimester fetuses. Ultrasound Obstet Gynecol. 1993;3:115-119.
- Chacko AW, Reynolds SR. Embryonic development in the human of the sphincter of the ductus venosus. Anat Rec. 1953;115:151-173.
- Kiserud T, Eik-Nes SH, Blaas HG, et al. Ultrasonographic velocimetry of the fetal ductus venosus. Lancet. 1991; 338:1412-1414.
- DeVore GR, Horenstein J. Ductus venosus index: a method for evaluating right ventricular preload in the second-trimester fetus. Ultrasound Obstet Gynecol. 1993;3:338-342.
