Bệnh sản phụ khoa
Xương đùi/ xương cánh tay ngắn nhẹ (MILDLY SHORT FEMUR/HUMERUS)
Biên dịch: BS. Vũ Tài
Bài viết Xương đùi/ xương cánh tay ngắn nhẹ (MILDLY SHORT FEMUR/HUMERUS)– tải pdf tại đây
Chẩn đoán phân biệt
Thường gặp
- Vô căn
- Thai chậm tăng trưởng
- Bất thường nhiễm sắc thể
- Trisomy 21
- Hội chứng Turner
Ít gặp hơn
- Loạn sản sụn (achondroplasia) dị hợp tử
- Bệnh tạo xương bất toàn (osteogenesis imperfecta)
- Loạn sản xương đùi khu trú đoạn gần (Proximal Focal Femoral Dysplasia)
Thông tin cần biết
Các vấn đề chẩn đoán phân biệt chính
- Chiều dài xương đùi (FL) hoặc chiều dài xương cánh tay (HL) ngắn ở cả 2 bên hay 1 bên (kiểu bất đối xứng đơn độc)?
- Phải đánh giá thường quy xương dài ở cả 2 bên. Đo cả 2 nếu đánh giá chủ quan thấy 1 bên ngắn (để xác nhận)
- Đo tất cả các xương chi nếu xương đùi/xương cánh tay ngắn đáng kể. Xác định loại và mức độ nặng của loạn sản
- Chỉ bị đơn độc ở 1 xương dài gợi ý tổn thương khu trú của chi đó. Kiểm tra hình thái chỉ bị ảnh hưởng (siêu âm 3D sẽ rất hữu ích)
- Đánh giá hình thái của tất cả các xương
- Xương dài có thẳng hay cong hay gập góc không?
- Tìm kiếm vết gãy và mô sẹo
- Lưu ý độ hồi âm của xương. Bình thường, ↑, ↓
- Hình dạng hộp sọ, độ hồi âm và khả năng biến dạng (compressibility) có bình thường không?
- Kết quả có thể đưa đến chẩn đoán cụ the
- Xương dài có thẳng hay cong hay gập góc không?
- Các dấu hiệu nhẹ hay nặng, đơn độc hay không, sớm hay muộn?
- Nhiều hội chứng liên quan với xương dài ngắn nhẹ. Bất thường NST, khiếm khuyết di truyền, rối loạn đa cơ quan
- Các dấu hiệu nặng biểu hiện sớm gợi ý loạn sản xương nặng
Manh mối hữu ích cho các chẩn đoán thường gặp
- Vô căn
- Kiểu di truyền của bố mẹ (thường đối xứng)
- Phần lớn gặp trong quý 3
- Có thể thấy ở thai nhi gốc Châu Á hoặc Tây Ban Nha
- Xương đùi và xương cánh tay trung bình ngắn hơn thai nhi da trắng hoặc da đen
- Thai chậm tăng trưởng
- Xác định tuổi thai chính xác là rất quan trọng để chẩn đoán. Xác nhận tuổi thai (GA) thật cẩn thận
- Các số đo sinh trắc học không đáng tin cậy nếu GA sai
- Cân nặng ước tính của thai nhi < bách phân vị thứ 10 so với GA. Khoảng thời gian tăng trưởng kém có liên quan với thai chậm tăng trưởng (FGR)
- FGR bất đối xứng khởi phát muộn: Chu vi bụng (AC) nhỏ so với chu vi đầu (hiện tượng sinh lý bảo vệ đầu (head sparing physiology))
- Thường gặp nhất là do suy tử cung-nhau thai
- AC < bách phân vị thứ 5-10 thường là dấu hiệu đầu tiên
- FL tăng chậm
- Các số đo sinh trắc học của đầu tăng chậm
- Thường gặp ở quý 3
- Dạng sóng động mạch rốn có 1 sức cản. ↑ sức cản nhau thai dẫn đến | dòng chảy tâm trương
- Kèm theo thiểu ối
- FGR đối xứng khởi phát sớm có liên quan mạnh hơn với lệch bội, khiếm khuyết di truyền và hội chứng
- Các chỉ số sinh trắc học thai nhi đều nhỏ so với GA
- Thường gặp trong quý 2
- Liên quan bất thường NST: tam bội (Triploidy), trisomy 18, trisomy 13,…Tìm kiếm cẩn thận các bất thường khác
- Trisomy 21 (T21)
- HL/FL ngắn được coi là marker trisomy 21 (T21) yếu; HL ngắn có độ nhạy cao hơn FL ngắn
- FL và HL được so sánh với đường kính lưỡng đỉnh (BPD)
- FL kỳ vọng = -9,3 + 0,90 (BPD)
- HL kỳ vọng = -7,9 +0,84 (BPD)
- Bất thường nếu số đo: FL kỳ vọng <0,91 hoặc HL <0,9
- Tìm kiếm các marker T21 khác
- ≥m 1 “marker” gặp ở 2/3 số thai T21. ↑ độ mờ/nếp gấp da gáy và bất sản xương mũi là marker quan trọng nhất
- Các dị tật lớn gặp ở 1/3 số thai T21. Bất thường tim, teo tá tràng,…
- Tương quan với DNA tự do và các kết quả sàng lọc huyết thanh mẹ khác. Tỷ lệ phát hiện T21 được báo cáo >90%
- Hội chứng Turner
- Monosomy X là monosomy hay gặp nhất
- Ngắn chi đoạn gần nhẹ tại thời điểm siêu âm hình thái. FL/HL ngắn với chiều dài xương quay, xương trụ, xương chày, xương mác tương đối bình thường
- Nang bạch huyết (cystic hygroma- CH) vùng gáy là dấu hiệu đặc trưng
- CH thường lớn
- Nằm ở cổ bên và cổ sau
- Thường có nhiều vách mỏng
- 60% thai nhi có CH mắc hội chứng Turner
- Liên quan mạnh với phù thai không do miễn dịch
- Tích dịch quá mức ở 2 vùng riêng biệt
- CH được coi là 1 trong 2 vùng
- Các vị trí tích dịch khác
- Da (phù da toàn thân (anasarca))
- Ngực (tràn dịch màng phổi)
- Bụng (cổ trướng)
- Tim (tràn dịch màng ngoài tim)
- Các vị trí tích dịch khác
- Liên quan với bất thường tim mạch (20-40%)
- Hẹp eo động mạch chủ
- Cung động mạch chủ hẹp
- Doppler màu cho thấy dòng chảy xoáy khu trú (focal turbulence) ở vùng bị thu hẹp
- Shunt trái-phải qua lỗ bầu dục
- Thiểu sản tim trái
- Thất trái (LV) thiểu sản, phì đại
- Giảm co bóp khi đánh giá theo thời gian thực
- Thất phải giãn
- Hẹp eo động mạch chủ
- Có thể có bất thường niệu-dục
- Thận móng ngựa là bất thường liên quan kinh điển
- Hai cực dưới thận dính nhau bắt chéo qua đường giữa
- Eo mô thận hoặc vùng kết nối nằm trước động mạch chủ
- Thận móng ngựa là bất thường liên quan kinh điển
- FGR đối xứng khởi phát sớm có liên quan với chẩn đoán
Manh mối hữu ích cho các chẩn đoán ít gặp hơn
- Loạn sản sụn (achondroplasia) dị hợp tử
- Loạn sản xương không gây chết phổ biến nhất
- Di truyền trội trên NST thường
- 80% là đột biến mới
- Nguy cơ tái phát tùy thuộc vào việc bố mẹ có bị bệnh hay không
- Loạn sản sụn đồng hợp tử gây chết với biểu hiện sớm và nặng
- Xương dài ngắn tiến triển
- Thường biểu hiện ở tuần thứ 21 – 27. Siêu âm sớm có thể bình thường
- Xương cánh tay bị ảnh hưởng nặng hơn xương đùi
- Đánh giá mức độ mở rộng góc thân xương-hành xương đùi đoạn gần (diaphysis- metaphysis angle (DMA))
- DMA rộng hơn đáng kể ở thai có HA so với thai bình thường có FL ngắn do FGR
- >120-130° gợi ý nhiều nhất đến HẠ
- Góc trung bình của thai nhi bình thường là 95°
- DMA tăng theo GA ở thai nhi bị ảnh hưởng (không phải ở thai nhi bình thường)
- DMA rộng hơn đáng kể ở thai có HA so với thai bình thường có FL ngắn do FGR
- Mặt khác, tình trạng cốt hóa và hình thái bình thường
- Không bị gãy hoặc cong
- Các dấu hiệu khác (có thể thay đổi)
- Trán dô là dấu hiệu bổ sung hay gặp nhất
- Sống mũi lõm, chóp mũi hếch
- Đầu to
- Gù cột sống ngực-thắt lưng
- Bàn tay đinh ba (Trident hands)
- Đa ối có thể phát triển trong quý 3
- Thường ở mức độ nhẹ đến trung bình
- Bệnh tạo xương bất toàn (osteogenesis imperfecta)
- Cong và gãy xương
- ↓ khoáng hóa. Đè ép đầu dò có thể làm biến dạng hộp sọ
- Đo tất cả các xương dài ở thai nhi nghi ngờ
- Xương ngắn nặng gặp ở bệnh tạo xương bất toàn (osteogenesis imperfecta) loại II
- Loại ít nghiêm trọng hơn thì xương ngắn nhẹ hơn
- Chu vi ngực nhỏ có đính cườm. Do gãy nhiều xương sườn
- Hầu hết các đột biến đều di truyền trội trên NST thường. Biểu hiện kiểu hình có thể thay đổi.
- Loạn sản xương đùi khu trú đoạn gần
- Khiếm khuyết khu trú đơn độc ở xương đùi đoạn gần
- Đa số ở một bên (90%)
- Xương đùi bị ảnh hưởng gập góc vào trong do xương đùi đoạn gần mất liên tục
- Đầu xương đùi có thể bất sản trong trường hợp nặng
- Nửa xương chậu thường bị ảnh hưởng (mức độ nặng khác nhau). Ổ cối nông → thiểu sản nửa xương chậu
- Liên quan
- Thiểu sản/bất sản xương mác
- Bệnh phôi thai do đái tháo đường (với hội chứng xương đùi-mặt)
- Tìm kiếm các bất thường khác liên quan với bệnh đái tháo đường của mẹ
- Tùy thuộc vào mức độ nghiêm trọng của khiếm khuyết và theo dõi lâm sàng sau sinh, có thể có tiên lượng rất tốt nếu phẫu thuật chỉnh hình được
- Khiếm khuyết khu trú đơn độc ở xương đùi đoạn gần
Thông tin cần thiết khác
- Chú ý, xương đùi, xương cánh tay không nằm chính xác trong mặt phẳng chùm sóng siêu âm sẽ gây ngắn nhẹ giả tạo
- Đo tất cả các xương dài nếu nghi ngờ, ngay cả với 1 xương dài ngắn đơn độc cũng là bất thường
- Xác định kiểu ngắn xương
- Đo DMA nếu phát hiện ngắn chi đoạn gần. Dấu hiệu quan trọng với loạn sản sụn (achondroplasia)
- Cần đặc biệt chú ý đến độ hồi âm của các xương dài và hình dạng hộp sọ
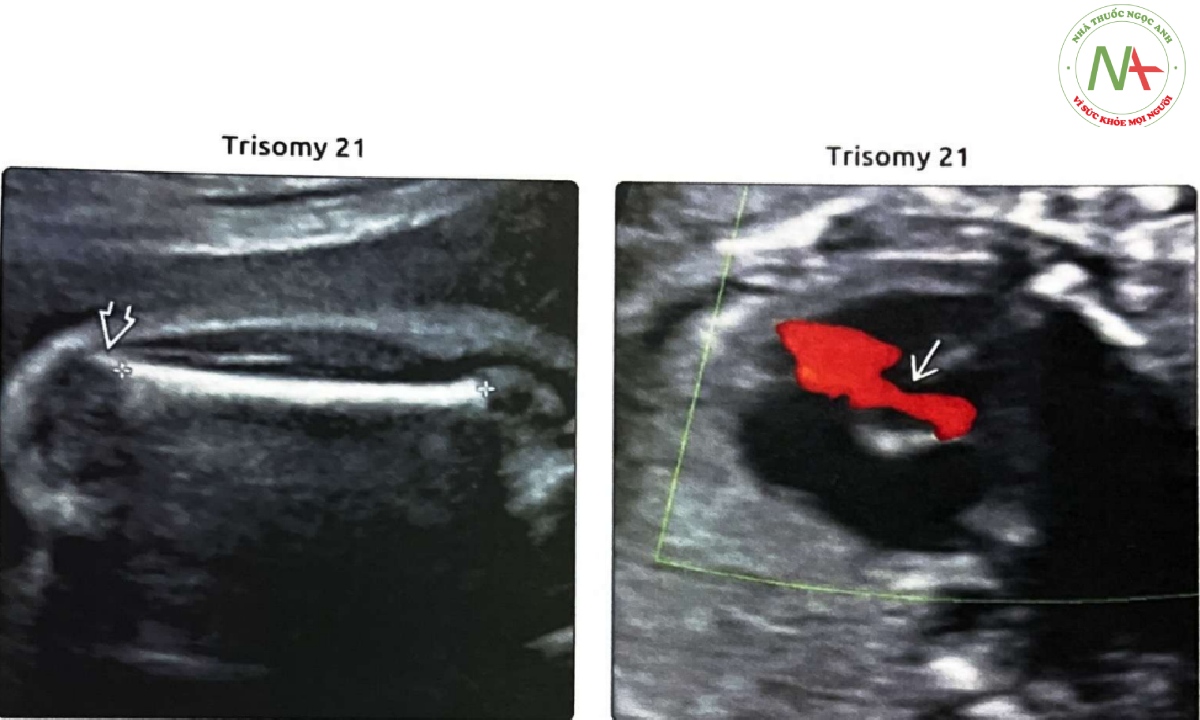
(Trái) Siêu âm cho thấy chiều dài xương đùi (FL) được đo chính xác (đo hành xương, loại trừ phần đầu xương tăng âm). Chiều dài xương đùi < bách phân vị thứ 5 với tỷ số FL:đường kính lưỡng đỉnh (BPD) bất thường. Thai phụ đã được chỉ định chọc ối và xác nhận trisomy 21 (T21). (Phải) Ở một thai nhi có chiều dài xương cánh tay (HL) và FL ngắn kèm theo kênh nhĩ thất (AVSD). HL và FL ngắn là các “marker” của T21, trong khi AVSD là bất thường liên quan mạnh với T21. Có tới 40% trường hợp
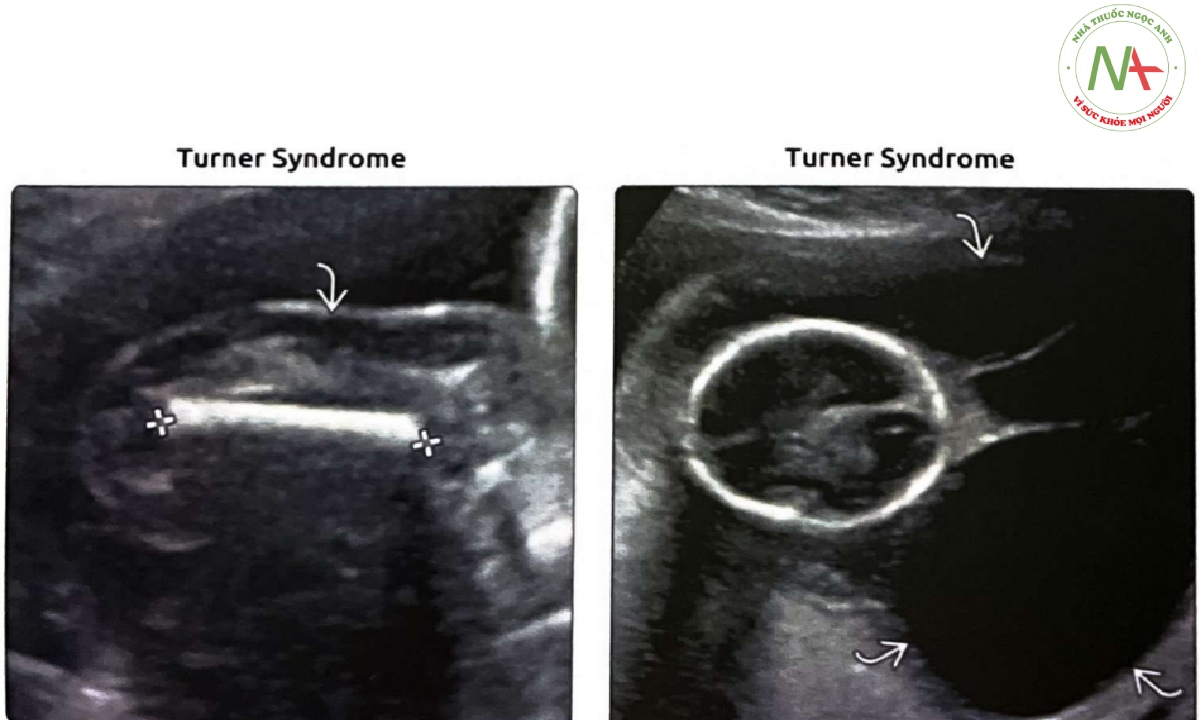
(Trái) Thai nhi mắc hội chứng Turner này, FL (thước cặp) bị trễ 2 tuần khi thai được 20 tuần tuổi. Ngoài ra, còn thấy phù da giảm âm, dấu hiệu gợi ý thai nhi có thể bị phù thai. (Phải) Thấy một nang bạch huyết (cystic hygroma) lớn ở cổ sau và bên cà ở cùng một thai nhi mắc hội chứng Turner. Sự kết hợp ngắn chi đoạn gần, nang bạch huyết lớn và phù da toàn thân gợi ý nhiều đến hội chứng Turner. Hầu hết thai nhi có nang bạch huyết đều bị khiếm khuyết di truyền, ngay cả khi nang bạch huyết nhỏ.
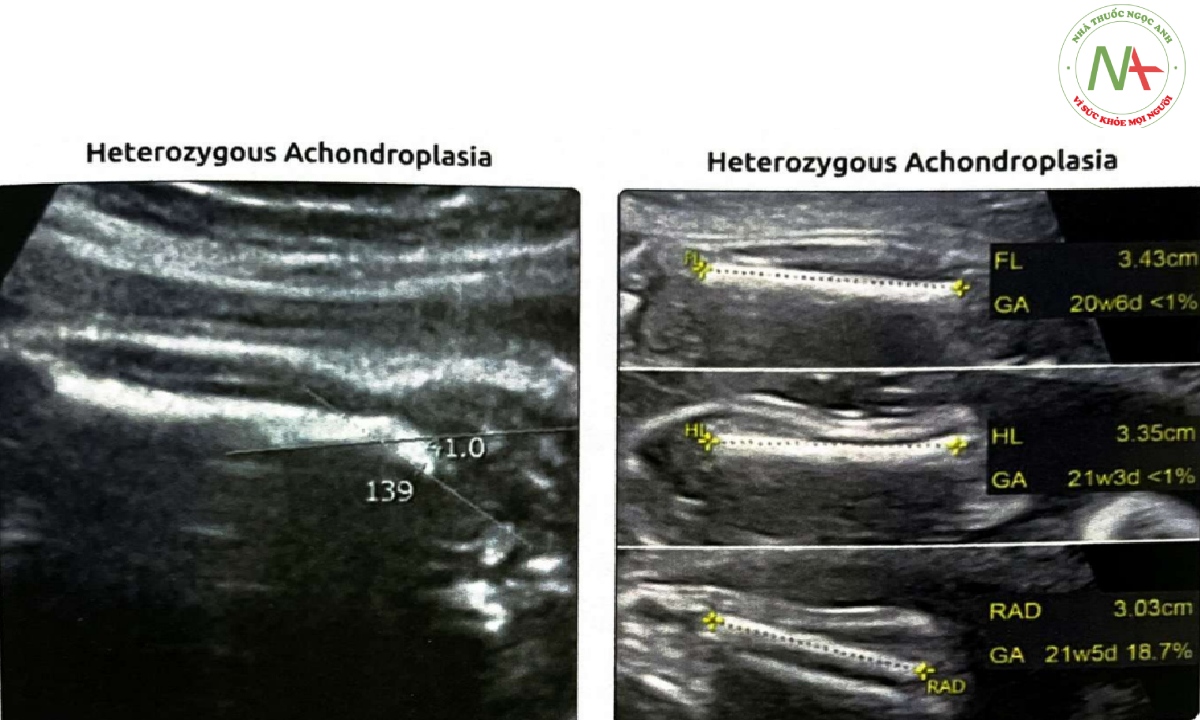
(Trái) Mở rộng góc thân xương-hành xương đùi đoạn gần (diaphysis-metaphysis angle (DMA)) gợi ý loạn sản sụn (achondroplasia) dị hợp tử, là nguyên nhân gây FL ngắn trong trường hợp này. Góc xương đùi được đo gần hông và DMA > 120-130° gần như luôn là bất thường (bình thường xấp xỉ 95°). (Phải) Tất cả các xương dài đều được đo ở cùng một thai nhi và một số phép đo được hiển thị. Thấy kiểu ngắn chi đoạn gần với FL và HL bị ảnh hưởng nặng hơn so với xương quay, xương trụ, xương chày và xương mác. Kiểu ngắn chi này cũng gặp ở T21 và loạn sản xương nhẹ khác.
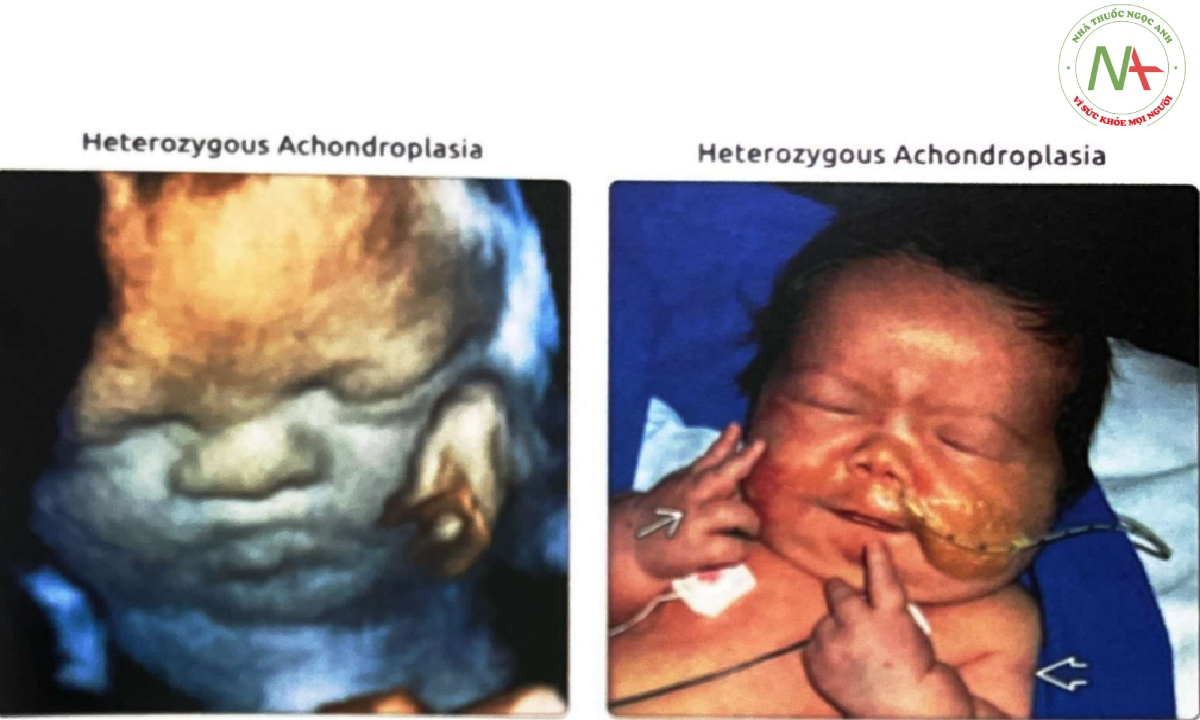
(Trái) Siêu âm 3D của cùng một thai nhi mắc loạn sản sụn (achondroplasia) cho thấy trán dô và mũi nhỏ hếch. Các đặc điểm này rất kín đáo và FL và HL ngắn tiến triển là dấu hiệu chính dẫn đến nghỉ ngờ chẩn đoán. (Phải) Hình ảnh lâm sàng của một đứa trẻ mắc loạn sản sụn (achondroplasia) cho thấy các dấu hiệu điển hình trên khuôn mặt như vùng giữa mặt phẳng, sống mũi lõm và chóp mũi hếch. Lưu ý, bàn tay đinh ba và xương cánh tay ngắn E. Trước sinh, xương đùi đo được tương đương 24 tuần tuổi khi thai được 31 tuần tuổi.
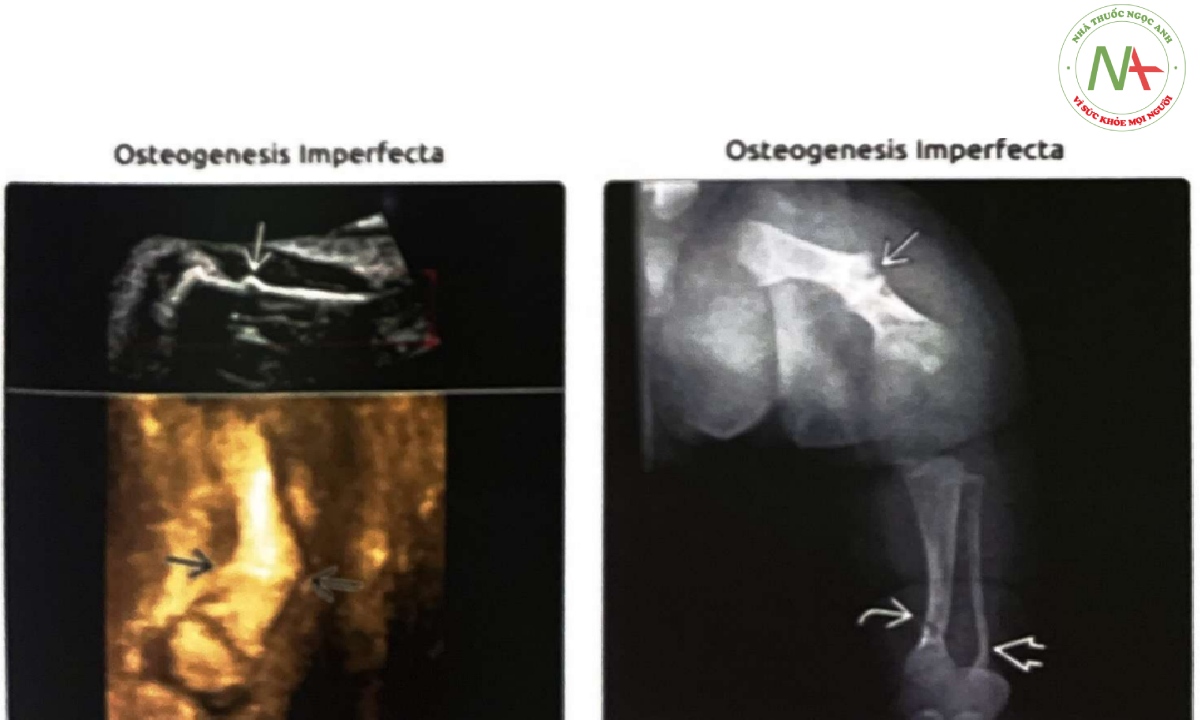
(Trái) Thai nhi này có xương dài ngắn, thứ phát do bệnh tạo xương bất toàn (osteogenesis imperfecta-OI), trên siêu âm 2D thấy vỏ xương không đều khu trú. Đánh giá 3D cho thấy rõ nhất xương đùi gập góc và gãy xương. (Phải) Phim X- quang của cùng một trường hợp cho thấy xương đùi gập góc và mô sẹo hiệu khác bao gồm gãy xương chày và gập góc xương mác). Trước sinh, độ hồi âm của xương dài có thể bình thường với OI, và các dấu hiệu quan trọng bao gồm xương cong và gãy xương ± mô sẹo.
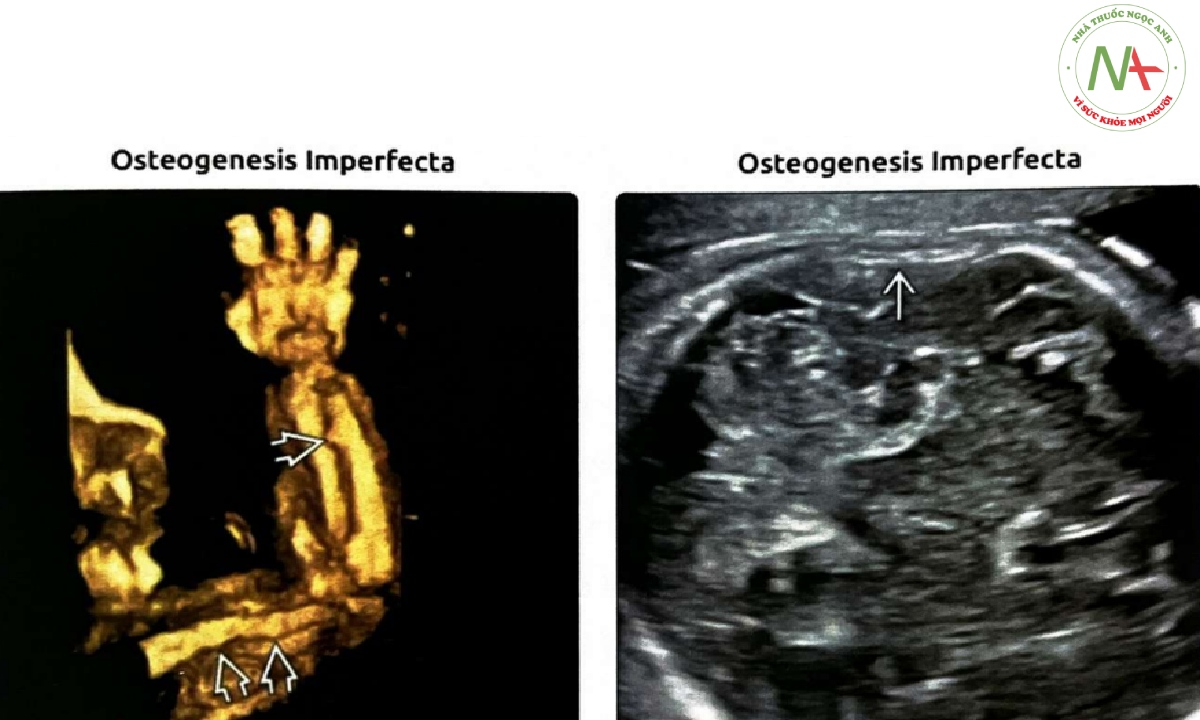
(Trái) Trường hợp này có dấu hiệu kín đáo với xương cong nhẹ và “gợn sóng” liên quan với OI. HL và FL hơi ngắn, nhưng lưu ý, hình thái xương cho thấy vùng vỏ xương không đều). (Phải) Cùng một trường hợp với “xương gợn sóng” kín đáo, kỹ thuật viên siêu âm thấy rằng ngay cả khi đè ép nhẹ đầu dò cũng gây xẹp hộp sọ. Dấu hiệu này là bằng chứng bổ sung cho thấy “xương mềm”. Minh hoạ dấu hiệu này một cách nhẹ nhàng không làm tổn thương thai nhi và giúp đưa ra chẩn đoán OI.
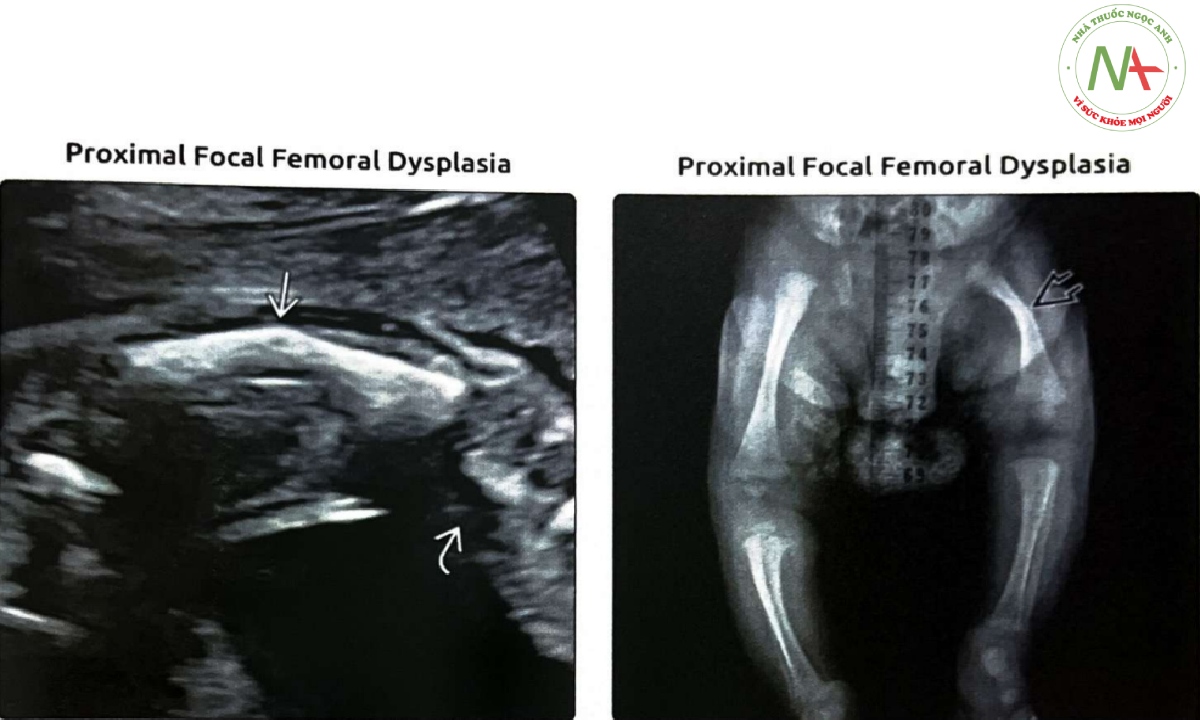
(Trái) Xương đùi ngắn, gập góc với mở góc vào trong ở đầu gối là một dấu hiệu điển hình của loạn sản xương đùi khu trú đoạn gần (PFFD), như trong trường hợp này. Xương đùi còn lại bình thường. Điều quan trọng là phải đánh giá và đo tất cả các xương dài khác trước khi đưa ra chẩn đoán PFFD là nguyên nhân gây FL ngắn. (Phải) Ở một trẻ có dấu hiệu kín đáo tương tự, xương đùi trái ngắn, gập góc vào trong với chi dưới bên phải bình thường. Ô cối và nửa xương chậu trái tương đối bình thường trong trường hợp này.
