Bệnh sản phụ khoa
Tổng quan Bệnh chân khoèo (CLUBFOOT): Hình ảnh, chẩn đoán phân biệt
Biên dịch: BS. Vũ Tài
Bài viết Bệnh chân khoèo (CLUBFOOT)– tải pdf tại đây
Các điểm chính
Thuật ngữ
- Bàn chân khoèo bẩm sinh (Congenital talipes equinovarus)
- Đơn độc nếu không có bất thường hoặc khiếm khuyết di truyền khác (50-70%)
- Phức tạp nếu có bất thường hoặc khiếm khuyết di truyền khác (30-50%)
Hình ảnh
- Mặt cắt vành xương chày/xương mác cho thấy bàn chân vẹo trong. Bàn chân xoay vào trong ở mắt cá chân
- Mặt cắt dọc cho thấy ngón chân nhọn
- Mặt cắt lòng bàn chân cho thấy bàn chân ngắn và gập góc
- Siêu âm 3D giúp đánh giá mức độ nặng và hình thái và nên được thực hiện trong mọi
- trường hợp
- 60-70% trường hợp ở hai bên
Chẩn đoán phân biệt hàng đầu
- Bàn chân đu lắc (Rocker-bottom foot)
- Bàn tay/chân chẻ đôi/Bàn tay/chân càng tôm hùm (Ectrodactyly)
- Hội chứng dải sợi ối
Bệnh học
- Bất thường NST ở 30% trường hợp phức tạp và 2% trường hợp đơn độc
- Các bất thường liên quan
- Bất thường hệ thần kinh trung ương và cột sống (52%).Tật chẻ đôi đốt sống (Spina bifida) là hay gặp nhất
- Bất thường cơ xương (28%). Co cứng đa khớp (Arthrogryposis multiplex sequence) khá phổ biến
- Các yếu tố bên ngoài ảnh hưởng đến tư thế bàn chân. Thiểu ối là hay gặp nhất
Các vấn đề lâm sàng
Bàn chân khoèo đơn độc có tiên lượng tốt
Bảng kiểm chẩn đoán
- Cần cảnh giác với tư thế bàn chân nhất thời giống bàn chân khoèo
- Đánh giá cẩn thận tất cả các chi và cử động của thai nhi
- Tất cả các trường hợp phải được tư vấn di truyền
- Tham vấn bác sĩ chỉnh hình nhi ngay trong thai kỳ
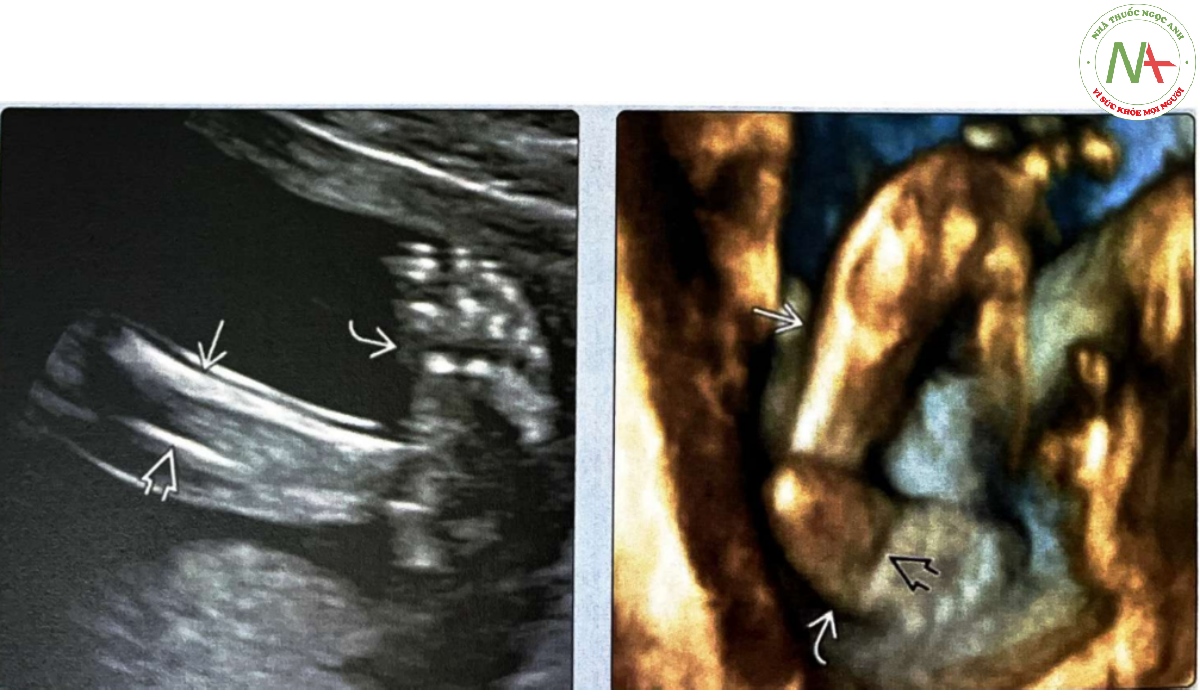
(Trái) Thai nhi 21 tuần tuổi này có bàn chân khoèo một bên đơn độc, mặt phẳng vành trục dài của bàn chân nằm cùng mặt phẳng vành của xương chày và xương mác. Bình thường, xương bàn chân nên được thấy ở mặt cắt ngang ngắn khi xương chày và xương mác ở mặt cắt vành. (Phải) Hình ảnh dựng hình 3D bề mặt ở một thai nhi khác có bàn chân khoèo đơn độc cho thấy lòng bàn chân . ở tư thế xoay trong so với cẳng chân. Ngoài ra, còn thấy một nếp gấp do bàn chân gập góc ngắn lại.
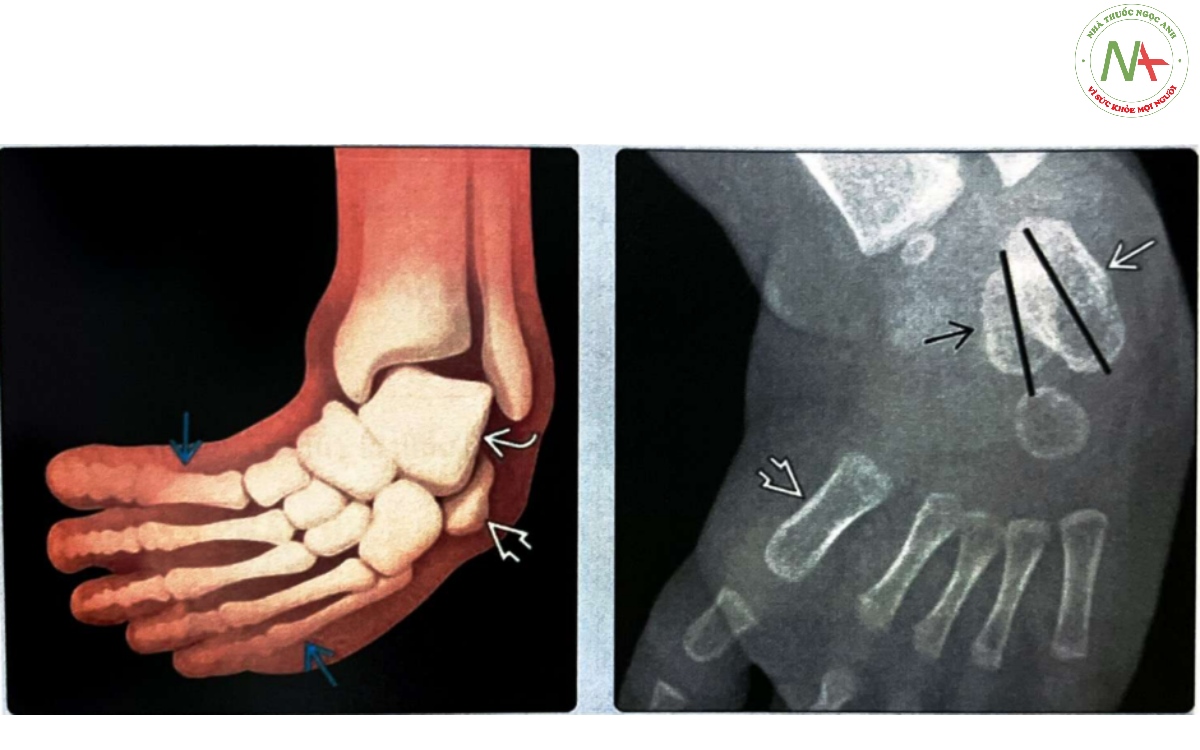
(Trái) Hình ảnh đồ hoạ bàn chân khoèo cho thấy xương sênvà xương bàn chân trước xoay vào trong với xương gót đảo ngược, tạo ra hình thái bàn chân khoèo đảo ngược điển hình. (Phải) Phim X-quang AP bàn chân của trẻ 9 tháng tuổi cho thấy các dấu hiệu bàn chân khoèo điển hình với giảm góc tạo bởi xương sên và xương gót (bàn chân sau vẹo trong). Bàn chân trước gập góc xoay vào trong với trục dài xương sên nằm rất ngoài so với xương bàn chân thứ nhất
Bệnh chân khoèo (CLUBFOOT)
Thuật ngữ
Các từ viết tắt
Bàn chân khoèo (CF)
Định nghĩa
- Bàn chân khoèo bẩm sinh
- Bàn chân thuổng (Hindfoot equinus) (lòng bàn chân gập lại)
- Tư thế gót chân xoay trong
- Ngửa lòng bàn chân
- Khép bàn chân trước (lòng bàn chân lõm)
- Một bên 30-40%
- Hai bên 60-70%
- CF đơn độc (không có bất thường hoặc khiếm khuyết di truyền khác) ở 50-70%
- CF phức tạp (+ bất thường hoặc khiếm khuyết di truyền khác) ở 30-50%
Hình ảnh
Đặc điểm chung
Manh mối chẩn đoán tốt nhất: Thấy lòng bàn chân ở cùng mặt phẳng với xương chày và xương mác
Dấu hiệu trên siêu âm
- Mặt cắt vành xương chày/xương mác cho thấy bàn chân vẹo trong. Có thể thấy toàn bộ xương bàn chân ở mặt phẳng vành thay vì trục ngắn
- Mặt cắt dọc cho thấy ngón chân nhọn
- Mặt cắt lòng bàn chân cho thấy bàn chân ngắn và gập góc
- 85% được thấy trong khoảng từ 13 đến 23 tuần tuổi. Lưu ý, tư thế bàn chân hướng vào trong bình thường khi thai < 13 tuần tuổi
Khuyến nghị về hình ảnh
Công cụ chẩn đoán hình ảnh tốt nhất
- Thực hiện đầy đủ các mặt cắt chi dưới
- Mặt cắt vành của xương chày/xương mác + trục ngắn bàn chân
- Mặt cắt lòng bàn chân
- Siêu âm 3D giúp đánh giá mức độ nặng và hình thái
Chẩn đoán phân biệt
Bàn chân đu lắc (Rocker-Bottom Foot)
- Bàn chân cong lồi ± CF
- Liên quan mạnh với trisomy 18
Bàn tay/chân chẻ đôi/Bàn tay/chân càng tôm hùm (Ectrodactyly)
- Biến dạng bàn tay/chân chẻ đôi
- Đơn độc hoặc kèm các bất thường khác
Hội chứng dải sợi ối
- Màng ối vỡ mắc vào các phần của thai nhi
- Cắt cụt chi (Amputations), co thắt chi (limb constriction), khiếm khuyết trên cơ thể (body clefts)
Bệnh học
Đặc điểm chung
- Nguyên nhân
- Gián đoạn phát triển chi sớm
- Thai nhi thiếu cử động do mọi nguyên nhân
- Di truyền học
- Bất thường nhiễm sắc thể ở 30% trường hợp CF phức tạp và 2% trường hợp CF đơn độc
- Trisomy 18, 13, 21
- Mất đoạn 4p, 184 và 22q11.2
- Bất thường NST giới tính
- Vi mất đoạn, lặp đoạn
- CF liên quan với hội chứng di truyền: Larson, Pena-Shokeir, Smith-Lemli-Opitz,…
- CF có tính chất gia đình: 12-20%
- Bất thường nhiễm sắc thể ở 30% trường hợp CF phức tạp và 2% trường hợp CF đơn độc
- Các bất thường liên quan
- Bất thường hệ thần kinh trung ương và cột sống (52%). Tật chẻ đôi đốt sống (Spina bifida) là hay gặp nhất
- Bất thường cơ xương (28%)
- Co cứng đa khớp (Arthrogryposis multiplex sequence)
- Loạn dưỡng tăng trương lực cơ (Myotonic dystrophy), teo cơ tuỷ sống (spinal muscular atrophy),…
- Loạn sản xương
- Phức hợp VACTERL
- Các yếu tố bên ngoài ảnh hưởng đến tư thế bàn chân
- Thiểu ối
- Ngôi mông (Breech presentation)
- Mẹ bị dị tật müllerian
- Da thai
Các vấn đề lâm sàng
Dịch tễ học
- Tỷ lệ mắc 1-3/1.000
- Nam/Nữ = 2/1
Diễn tiến tự nhiên và Tiên lượng
- CF đơn độc có tiên lượng rất tốt: Hầu hết lớn lên đều có cuộc sống bình thường và năng động
- CF phức tạp có tiên lượng xấu hơn
Điều trị
- Phương pháp Ponseti là phổ biến nhất. Nắn bàn chân, vài lần bó bột, đeo nẹp
- Điều trị ngoại khoa (12-50%)
- Cắt hoặc kéo dài gân Achilles
- Phẫu thuật xương nếu cần (hiếm khi thực hiện < 6 tháng tuổi)
Bảng kiểm chẩn đoán
Xem xét
- Cần đánh giá thêm với siêu âm tim và MRI thai nhi nếu nghi ngờ hội chứng hoặc các bất thường kèm theo
- Tham vấn bác sĩ chỉnh hình nhi ngay trong thai kỳ: Giúp điều trị sớm hơn và thời gian nằm viện ngắn hơn
Các vấn đề cần lưu ý
Đánh giá cẩn thận tất cả các chi và cử động của thai nhi
- Cần cảnh giác với tư thế bàn chân nhất thời giống CF. ↑ tỷ lệ dương tính giả trong quý 3
- Đề nghị tư vấn di truyền: Chỉ định xét nghiệm chẩn đoán (chọc ối, sinh thiết gai nhau) với phân tích microarray NST
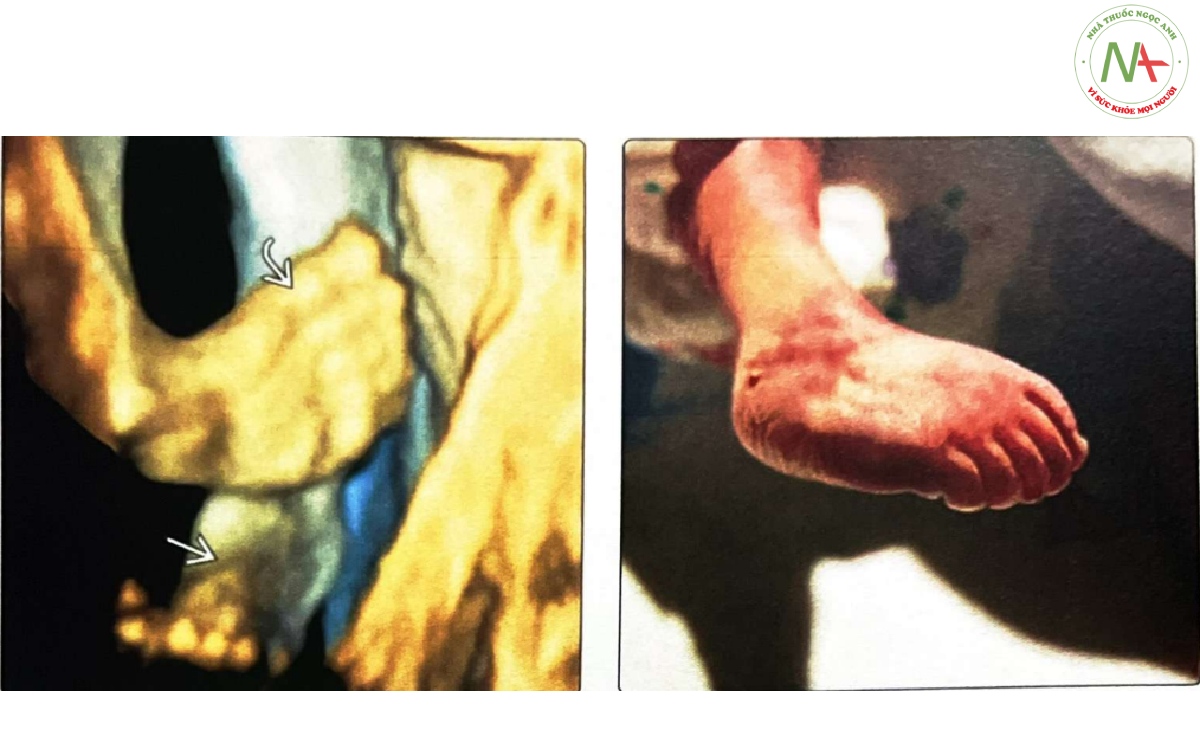
(Trái) Trường hợp bàn chân khoèo một bên đơn độc ở tuần thứ 24, siêu âm 3D cho thấy bàn chân phải khoèo và bàn chân trái bình thường. Hình ảnh 3D cho phép đánh giá tốt hơn mức độ nặng của bàn chân khoèo. (Phải) Hình ảnh lâm sàng của một trường hợp bàn chân khoèo và nhiều bất thường khác cho thấy tư thế bàn chân khoèo bẩm sinh. Bàn chân phải xoay vào trong (varus) và lòng bàn chân gập lại (equinus). Tiên lượng bàn chân khoèo phức tạp thường được quyết định bởi mức độ nghiêm trọng của các bất thường khác.
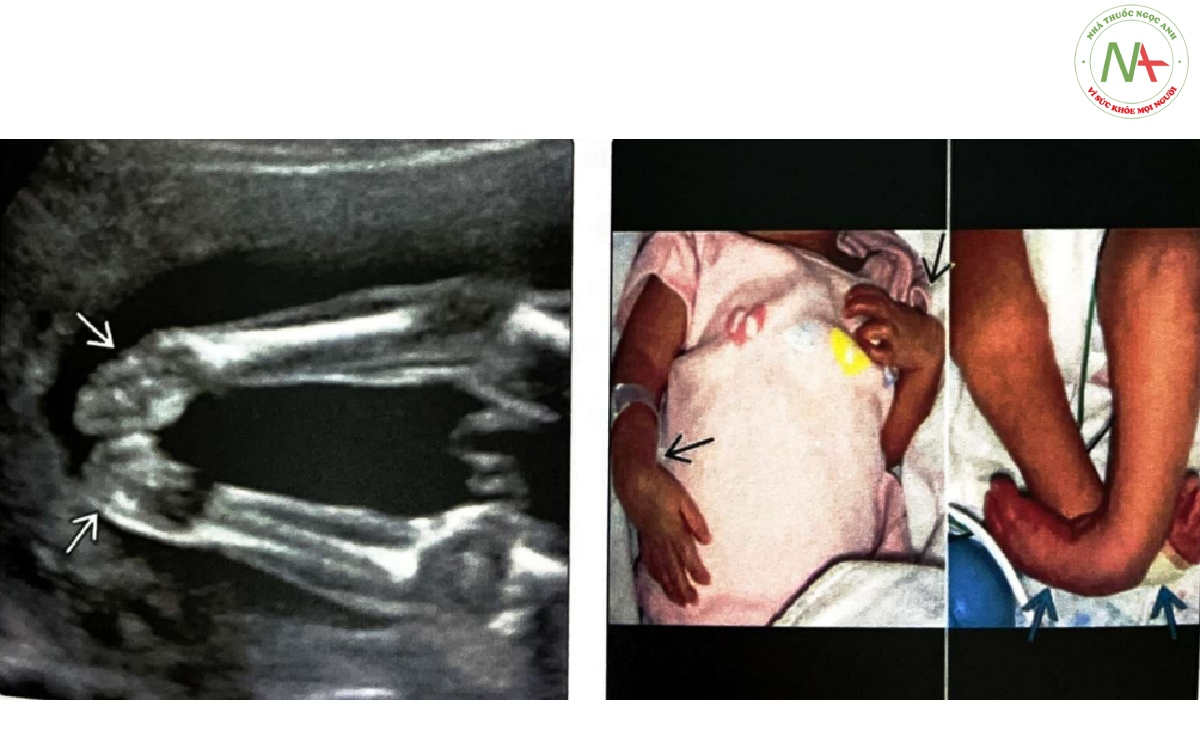
(Trái) Tại thời điểm siêu âm hình thái, thai nhi 20 tuần 4 ngày tuổi này được phát hiện có biến dạng bàn chân khoèo hai bên. Trên mặt cắt vành chi dưới này, thấy bàn chân đảo ngược về phía đường giữa và hướng vào nhau. Không thấy bất thường nào khác. (Phải) Ở một đứa trẻ khác có bàn chân khoèo hai bên là do co cứng đa khớp, và còn thấy co rút cổ tay. Tiên lượng bàn chân khoèo hai bên đơn độc rất tốt trong khi bàn chân khoèo do co cứng khớp khó điều trị hơn.
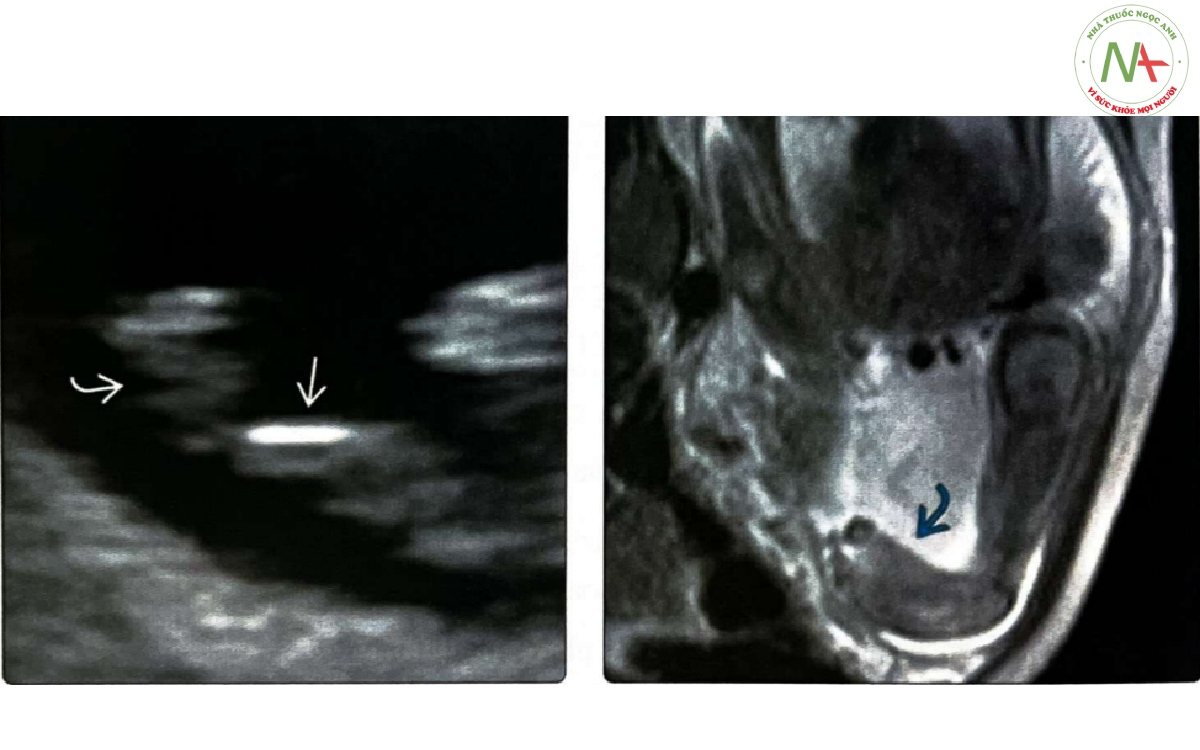
(Trái) Thai nhi 13 tuần tuổi này có bàn chân khoèo, thấy trục dài bàn chân và xương chày, trong cùng mặt phẳng vành. Dấu hiệu này đã được xác nhận ở tuần thứ 18. Cần thận trọng khi chẩn đoán bàn chân khoèo < 13 tuần tuổi vì tư thế bàn chân thai nhi khi đó thường vẹo vào trong. (Phải) Bàn chân trái khoèo được thấy trên MR ở một thai nhi khác có đa dị tật hệ thần kinh trung ương (không được hiển thị). Siêu âm đánh giá các chi tốt hơn nhiều, nhưng MRI có thể rất hữu ích trong việc đánh giá chẩn đoán bàn chân khoèo phức tạp, đặc biệt khi kèm theo dị tật hệ thần kinh trung ương.
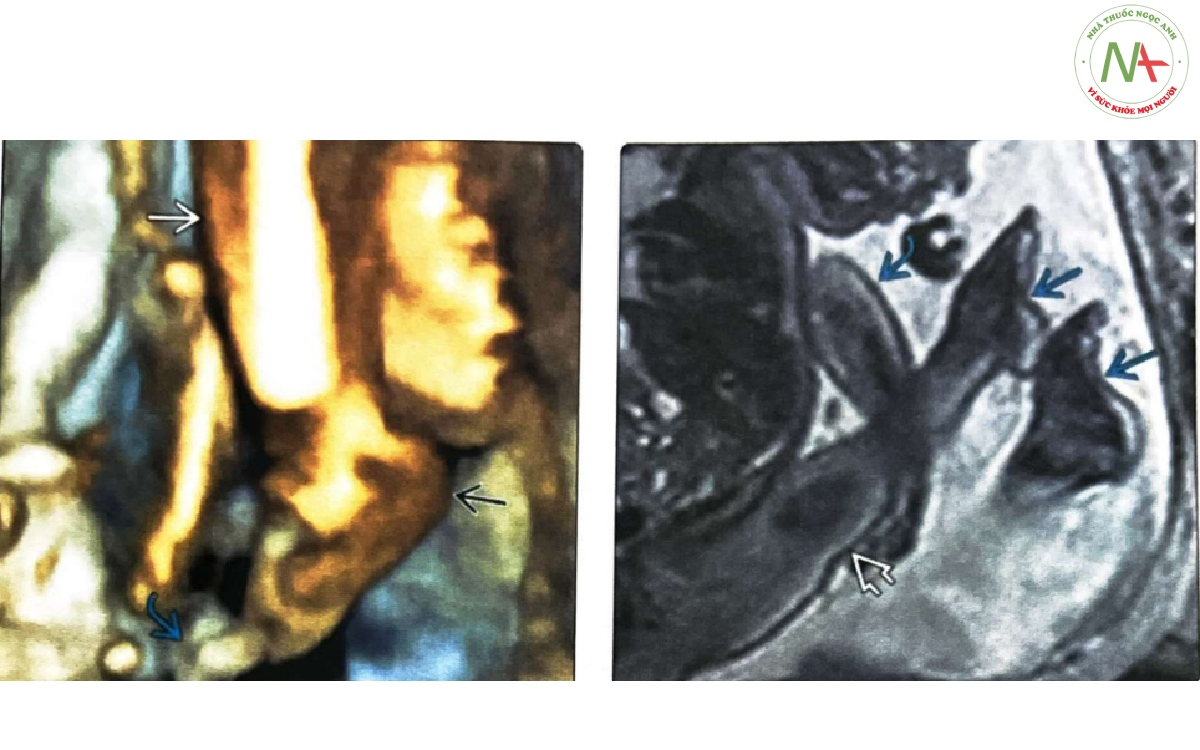
(Trái) Mặt cắt dọc chi dưới của thai nhi 26 tuần tuổi này cho thấy hình cái thuổng (lòng bàn chân gập lại) của bàn chân khoèo. Đặc biệt khi nhìn nghiêng, cẳng chân, gót chân cao hơn đáng kể so với các ngón chân à. (Phải) MR được thực hiện ở một thai nhi khác có bàn chân khoèo cũng như co rút chi trên cho thấy tư thế bàn chân hình cái thuổng với lòng bàn chân gập lại ở giữa (vòm cao). Thai nhi này bị co cứng khớp, chân, và cánh tay và cánh tay được cố định ở tư thế duỗi quá mức.
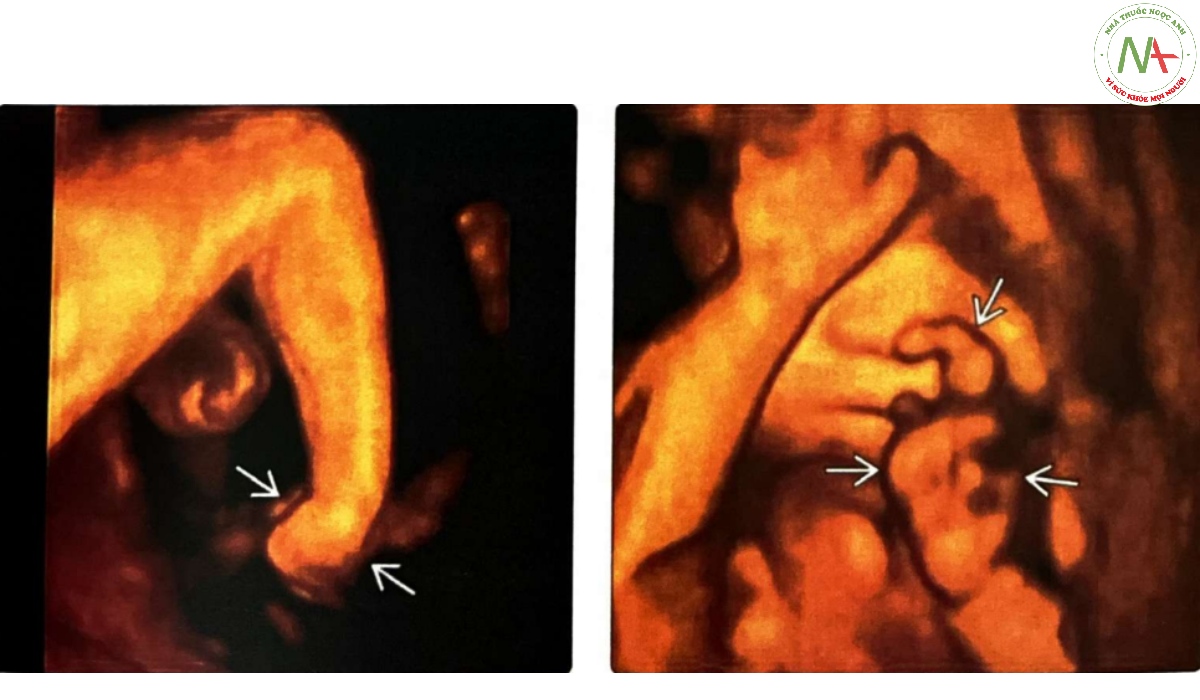
(Trái) Thai nhi mắc loạn dưỡng tăng trương lực cơ này, thấy rõ bàn chân đảo ngược vào trong nhìn từ phía sau chân ở hình ảnh dựng hình 3D này. (Phải) Ngoài ra, bàn tay trái nắm chặt với một ngón tay chồng lên, tư thế bàn tay thường thấy hơn ở trisomy 18. Tuy nhiên, trường hợp này, xét nghiệm sau sinh cho thấy loạn dưỡng tăng trương lực cơ. Các bất thường hình thái phức tạp thường được đánh giá tốt hơn khi sử dụng 3D.
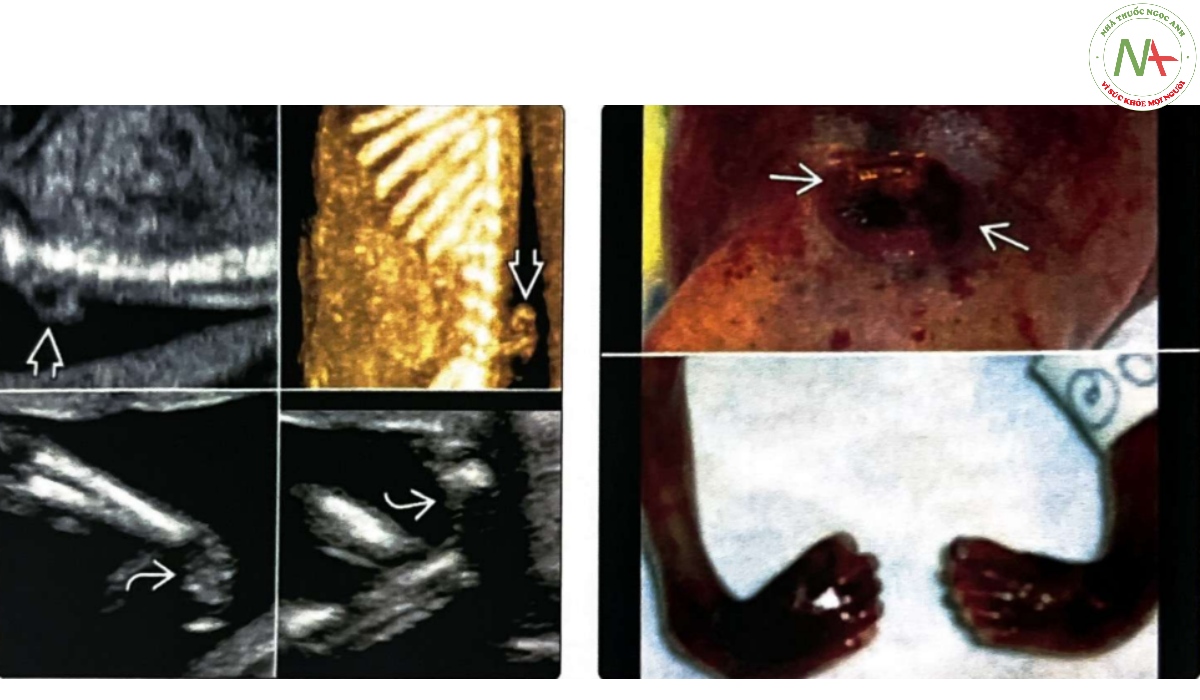
(Trái) Siêu âm 3D và 2D ở thai nhi bị thoát vị màng não tủy vùng thắt lưng ( meningomyelocele) cho thấy bàn chân khoèo hai bên. Tật chẻ đôi đốt sống là bất thường cột sống phổ biến nhất liên quan với bàn chân khoèo, thường là hai bên. (Phải) Hình ảnh lâm sàng được chụp ngay sau khi siêu âm ở cùng một bệnh nhân xác nhận tật chẻ đôi đốt sống và bàn chân khoèo được phát hiện khi siêu âm ở tuần thứ 20.
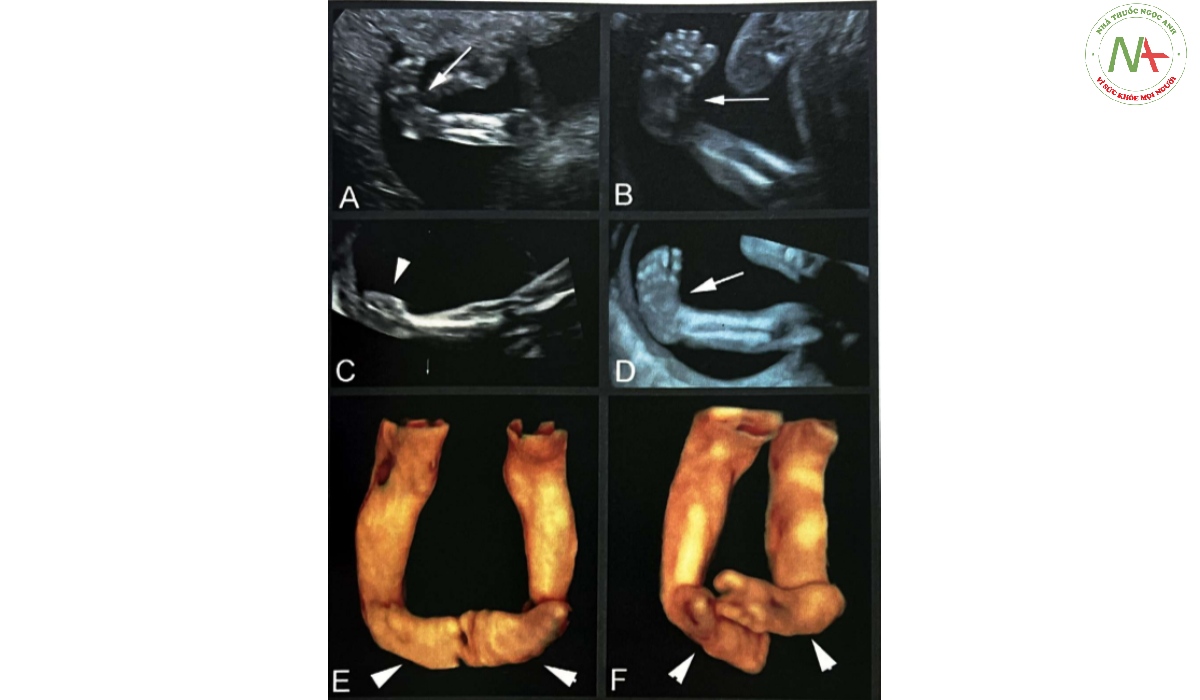
Hình 12.64 Bàn chân khoèo.
Tài liệu tham khảo
- Society for Maternal-Fetal Medicine. et al: Congenital talipes equinovarus (clubfoot). Am J Obstet Gynecol. 221(6):B10-2, 2019
- van Bosse HJP: Challenging clubfeet: the arthrogrypotic clubfoot and the complex clubfoot. J Child Orthop. 13(3):271-81, 2019
- Faldini C et al: Prenatal diagnosis of clubfoot: a review of current available methodology. Folia Med (Plovdiv). 59(3):247-53, 2017
- Toufaily MH et al: Congenital talipes equinovarus: frequency of associated malformations not identified by prenatal ultrasound. Prenat Diagn. 35(3):254-7, 2015
