COVID-19
Kiểm soát nhiễm khuẩn tại cơ sở điều trị COVID-19
Tác giả: Bùi Vũ Bình, Hoàng Bùi Hải, Nguyễn Lân Hiếu
Bài viết Kiểm soát nhiễm khuẩn tại cơ sở điều trị COVID-19 được trích từ chương 22 trong phần 5 “MỘT SỐ VẤN ĐỀ LƯU Ý TRONG COVID-19” sách Chẩn đoán và điều trị COVID-19.
1. ĐẠI CƯƠNG
Đại dịch COVID-19 mang lại những thay đổi sâu rộng đến toàn bộ đời sống xã hội cũng như cả hệ thống y tế, trong đó có các hoạt động quản trị và tổ chức hoạt động chuyên môn tại bệnh viện (BV). Kiểm soát nhiễm khuẩn (KSNK) là một trong những lĩnh vực chịu nhiều ảnh hưởng, cả về phạm vi, khối lượng và cách thức triển khai. Đối với các BV có điều trị người bệnh (NB) nhiễm COVID-19, tổ chức tốt các hoạt động KSNK càng trở nên cần thiết nhằm đảm bảo an toàn, hiệu quả trong chăm sóc điều trị. Việc tham gia tích cực, chủ động, có trách nhiệm và khoa học sẽ giúp cải thiện các điều kiện thực thi công vụ của nhân viên y tế (NVYT) cho dù BV đó tiếp nhận việc điều trị NB nhiễm COVID-19 từ thời điểm nào. Với một BV được xây mới hoặc cải tạo lại, KSNK nên được mời tham gia, góp ý ngay từ khâu thiết kế, sắp xếp. Với BV có sẵn, KSNK cũng nên chủ động tham gia trong việc tổ chức tiếp đón, sàng lọc đến điều trị, chăm sóc và quản lý nguy cơ lây nhiễm COVID-19 trong BV. Trong chương này, chúng ta sẽ cùng đề cập tóm tắt về chủ đề Tổ chức hoạt động KSNK tại BV điều trị người bệnh COVID-19.
Vi rút COVID-19 là loại vi rút có vỏ bọc lây truyền qua các đường tiếp xúc, giọt bắn hoặc không khí. Tuy vậy, mặc dù tìm thấy bằng chứng rằng vi rút có thể tồn tại trên các bề mặt xung quanh những nơi có người bệnh COVID-19, nhưng chưa có bằng chứng chắc chắn rằng nó có thể lây qua da lành, thậm chí cả da bị trầy xước và các niêm mạc đường sinh dục, tiết niệu. Tương tự, hồi giữa năm 2020, hàng trăm nhà khoa học đã ký vào kiến nghị thư đề nghị chấp nhận rằng vi rút SARS-CoV-2 có thể lây qua đường không khí, tuy vậy đến nay phần lớn các tổ chức uy tính như WHO, CDC Hoa Kỳ… đều thừa nhận rằng nó chỉ lây qua đường không khí khi tiến hành các thủ thật tạo khí dung. Như vậy, dù hiện nay người ta thừa nhận rằng vi rút SARS-CoV-2 lây truyền qua cả 3 đường là: tiếp xúc, giọt bắn và không khí; tuy nhiên vẫn nhấn mạnh là nó chủ yếu lây qua đường giọt bắn, và qua các niêm mạc đường hô hấp, và các niêm mạc khác tại vùng đầu mặt là chính. Các nghiên cứu cho thấy rằng: dịch bệnh khó lây hơn nhiều ở chỗ ít người so với chỗ đông người; ở ngoài trời thoáng gió nguy cơ thấp hơn nhiều so với ở trong nhà thoáng gió và ở trong các không gian chật hẹp kín gió; khi nói nhỏ thì nguy cơ ít hơn hẳn khi nói to, và la hét; khi mang khẩu trang đúng yêu cầu thì nguy cơ ít hơn nhiều so với khi không mang khẩu trang; thời gian tiếp xúc càng lâu thì nguy cơ mắc bệnh càng lớn. Đây là quan sát quan trọng định hướng cho phần lớn chương sách này.
2. XÂY DỰNG, SỬA CHỮA, BỐ TRÍ TẠI BỆNH VIỆN ĐIỀU TRỊ NGƯỜI BỆNH COVID-19
2.1. Xây dựng, sửa chữa bệnh viện
Sau nhiều ứng phó khẩn cấp, đồng thời với việc hiểu biết ngày càng tốt về dịch bệnh, ngày 01/3/2021, tại Quyết định số 212/QĐ-BXD, Bộ Xây dựng đã ban hành “Hướng dẫn xây dựng Bệnh viện dã chiến (BVDC) điều trị người mắc bệnh truyền nhiễm gây dịch”. Tiếp theo đó là hàng loạt các hướng dẫn xây dựng, sửa chữa đã được ban hành nhằm tháo gỡ các khó khăn về cơ chế đã được các cấp chính quyền ban hành. Qua đó, việc tổ chức các cơ sở điều trị NB COVID-19 trở nên ngày càng sáng rõ, trong đó một vài lưu ý căn bản trong xây dựng, sửa chữa bệnh viện có thể được tìm thấy gồm:
- Linh hoạt trong lựa chọn vị trí để xây dựng mới các cơ sở điều trị NB: Tận dụng, cải tạo các công trình có sẵn để xây dựng hoặc xây mới các cơ sở điều trị. Trong nhiều trường hợp, công trình được chọn để thay đổi công năng không phải là BV mà là trường học, nhà xưởng, nhà thi đấu… cần cách xa khu dân cư, thuận tiện cho việc tổ chức giao thông, thuận lợi trong việc cung cấp điện, nước và xử lý chất thải.
- Các công trình dù xây mới hay cải tạo đều phải đáp ứng được các yêu cầu căn bản để điều trị người bệnh truyền nhiễm nguy hiểm an toàn, hiệu quả và không làm lây lan dịch bệnh. BV cần có đầy đủ các khu vực chức năng cần thiết, song cũng cần tận dụng tối đa cơ sở vật chất, hạ tầng kỹ thuật sẵn có để có thể triển khai được nhanh chóng và tiết kiệm.
- Lựa chọn các phương án thi công phù hợp với tiến độ cấp bách trong phòng chống dịch, việc thiết kế dù phải nhanh chóng, song vẫn phải tính toán kỹ lưỡng nhằm đảm bảo các nguyên tắc kiểm soát lây nhiễm. Tính toán đến hướng gió, phương án thông khí khả thi nhất: nếu lựa chọn thông khí tự nhiên cần tăng cường quạt để đảm bảo trao đổi tối thiểu 12 lần thể tích phòng mỗi giờ; nếu có thêm các phương án lọc hoặc vừa lọc vừa khử khuẩn thì có thể cân nhắc giảm số lượt trao đổi khí mỗi giờ. Vật liệu được chọn cũng cần đảm bảo thi công thuận lợi, nhanh chóng nhưng vẫn dễ làm sạch, khử nhiễm, nhất là các vị trí thường xuyên bị tái nhiễm như tường, sàn, công trình vệ sinh.
- Tổ chức phân khu thuận lợi, dễ dàng quản lý nguy cơ lây nhiễm; các khu điều trị và phụ trợ cần liên thông thuận lợi. Khu nghỉ ngơi của NVYT cần tạo được không gian thuận lợi cho việc tái tạo sức lao động.
- Bổ sung các hạ tầng quan trọng đối với đặc điểm điều trị COVID-19: Hệ thống ô xy, khí nén, khí hút; hạ tầng công nghệ thông tin bao gồm bệnh án được số hoá, hệ thống bộ đàm liên lạc; hệ thống lưu chứa/xử lý chất thải rắn, chất thải lỏng; hệ thống xét nghiệm; hệ thống thông khí; hệ thống nhà tắm, nơi thay bảo hộ cho nhân viên y tế…
2.2. Sắp xếp trong bệnh viện
- Bố trí các khu riêng biệt, khu sạch cần tách biệt và ở đầu hướng gió; khu nhiễm cần được bố trí cuối hướng gió; có phương án tổ chức luồng sạch/ nhiễm để kết nối các công trình điều trị – hậu cần – hành chính trong nội viện phù hợp với nguyên tắc phòng bệnh.
- Tại từng đơn nguyên, việc sắp xếp cần khoa học đảm bảo lưu thông không khí tốt. Tốt nhất là có luồng đi một chiều để đảm bảo mỗi khi di chuyển từ vùng sạch sang vùng nhiễm hoặc ngược lại được thuận lợi và ít nguy cơ lây nhiễm. Các giá tủ, xe tiêm, máy móc phục vụ điều trị cần được sắp xếp gọn gàng, thuận lợi cho công tác chuyên môn, song cũng không được cản trở các hoạt động KSNK.
- Sắp xếp người bệnh theo mức độ nặng để thuận lợi trong tổ chức điều trị chăm sóc.
3. ĐẢM BẢO AN TOÀN CHO NHÂN VIÊN Y TẾ
3.1. Giảm thiểu nguy cơ phơi nhiễm với vi rút SARS-CoV-2
Bảo vệ NVYT là một trong những nhiệm vụ cấp bách cần được ưu tiên nhằm đảm bảo năng lực chống dịch lâu dài. Đây là việc mà ngành y tế Việt Nam đã hết sức lưu tâm ngay từ những ngày đầu tiên, tuy nhiên phải đến tận khi những liều vắc xin đầu tiên được nhập về Việt Nam và được dành cho NVYT, rồi sau đó là cho các lực lượng tuyến đầu chống dịch khác, và cả người thân của NVYT. Trong đợt dịch thứ 4, với hơn 2000 NVYT nhiễm và một số đã tử vong, ngành y tế thực sự hiểu hơn bao giờ hết sự khắc nghiệt của dịch bệnh và lưu tâm hơn tới sự an nguy của lực lượng này. Tại BV điều trị NB COVID-19, rất cần đặt ra mục tiêu: mọi NVYT đều khoẻ mạnh và được về nhà sau khi hết ca làm việc.
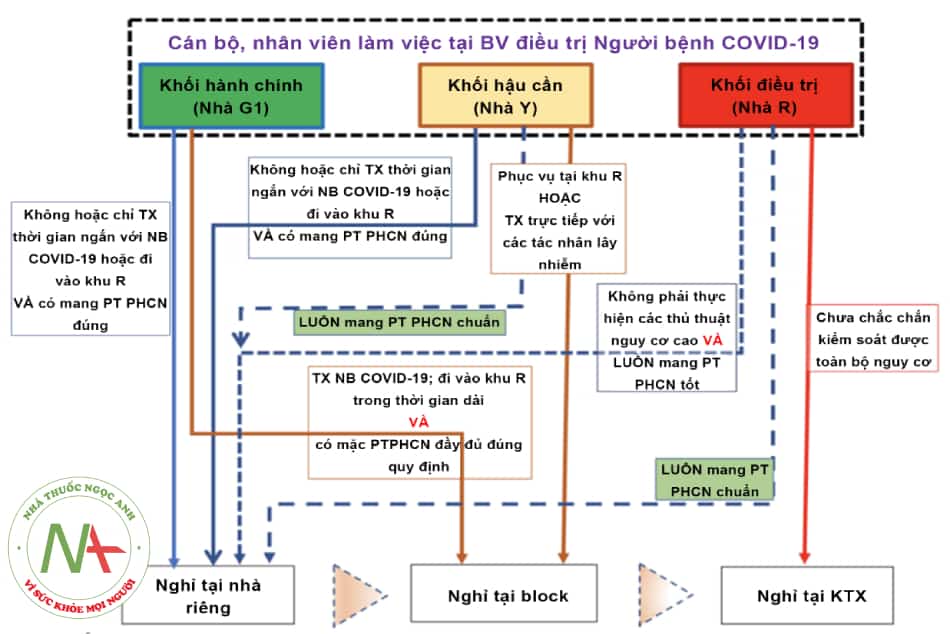
Để làm được việc này, có một số nội dung chính sau cần cân nhắc áp dụng:
- Giảm thiểu số NVYT phải tham gia chăm sóc người bệnh COVID-19 với phương án phân công nhân sự hợp lý, song không nên ít quá bởi sẽ tăng khối lượng công việc của một nhóm khác.
- Tăng cường tiêm đủ liều vắc xin COVID-19 cho NVYT bởi nguy cơ nhiễm và có các triệu chứng nặng khi nhiễm COVID-19 giảm rất nhiều sau khi tiêm mũi 2 vắc xin AstraZeneca 14 ngày, vắc xin Pfizer-BioNTech 7 ngày, vắc xin Moderna 14 ngày, vắc xin Janssen 14 ngày, tương tự đối với các loại vắc xin khác.
- Đảm bảo số lượng NVYT để có thể chia ca kíp làm việc, bố trí đủ thời gian hồi phục sức khoẻ để có thể phục vụ được lâu dài.
- Áp dụng phương án điều trị và chăm sóc trong bối cảnh đại dịch, tỷ lệ NVYT/người bệnh không nhất thiết phải áp dụng như thời điểm trước đại dịch.
- Tránh việc phân khu điều trị người bệnh COVID-19 quá phân tán dẫn đến việc làm tăng nguy cơ phơi nhiễm cho nhiều NVYT.
- Trong quá trình thực hành, các ca làm việc, NVYT cần tuân thủ tốt các quy định phòng ngừa kiểm soát lây nhiễm đặc biệt là việc tuân thủ quy định về mang mặc phương tiện phòng hộ cá nhân (PT PHCN).
- Không làm việc thừa, luôn cố gắng thực hành nhanh chóng và hiệu quả nhất khi đang mặc PT PHCN để hoàn thành công việc sớm hơn, giảm thiểu thời gian tiếp xúc với bệnh nhân COVID-19.
- Hạn chế tối đa các hoạt động giao lưu không cần thiết giữa NVYT, không trộn lẫn NVYT có và không có chăm sóc bệnh nhân COVID-19.
- Giảm tối đa các cuộc họp trực tiếp, thay thế bằng họp trực tuyến bất cứ khi nào có thể; nếu vẫn phải tổ chức cuộc họp, cần có phương án giữ khoảng cách và các biện pháp phòng ngừa chủ động.
- Tăng cường vệ sinh môi trường bề mặt, không khí.
- Bản thân mỗi NVYT cần tự đánh giá và báo cáo tình trạng phơi nhiễm và nghi nhiễm sớm; các BV nên có hệ thống phân tích và cảnh báo cho NVYT và lãnh đạo đơn vị để có biện pháp phòng ngừa. Chỉ tham gia điều trị NB COVID-19 khi hoàn toàn không trong diện nghi nhiễm, đang nhiễm SARS-CoV-2.
3.2. Luồng di chuyển của nhân viên và người bệnh
Như đã đề cập trong các trao đổi tại phần thiết kế ở trên: BV cần tạo ra được các khu vực sạch và nhiễm rõ ràng. Tuy vậy, để đạt được hiệu quả, giảm nguy cơ lây nhiễm cần nghiên cứu kỹ càng và đề xuất quy định luồng di chuyển hợp lý trong BV sao cho không có các xung đột giữa các nhóm đối tượng khác nhau. Việc tổ chức, tập huấn cần được thực hiện tới từng nhân viên, trong các trường hợp cần thiết có thể cho ký cam kết tuân thủ quy định quan trọng này. Về nguyên tắc, khi đã phân chia được các vùng sạch/nhiễm rõ ràng, không có chồng lấn thì người tại các khu vực sạch, không cần mặc phương tiện phòng hộ cá nhân (PT PHCN) tại các vùng nhiễm, song ngược lại người ở khu nhiễm không thể không mặc trang phục phòng dịch đầy đủ.

Cụ thể:
- Giảm thiểu việc di chuyển của NVYT giữa các khoa phòng, đơn nguyên điều trị; nếu vẫn phải di chuyển giữa các đơn nguyên, cần có cơ chế phản hồi và cảnh báo sớm.
- Mọi NVYT cần tuân thủ tốt các quy định về phòng ngừa chuẩn như: vệ sinh tay (VST), giữ khoảng cách, mang mặc PT PHCN nhất là đúng loại khẩu trang; thực hành đúng trên các luồng, các vùng sạch/nhiễm; không chuyển luồng khi không bắt buộc đồng thời tuân thủ các quy định mang/ cởi PT PHCN.
- Giảm thiểu đi lại của bệnh nhân; nếu phải vận chuyển cần có phương án vận chuyển an toàn.
- Nhân viên tham gia hoạt động hậu cần cần được đào tạo phù hợp để hiểu và thực hành tốt nhất; tuân thủ tốt luồng, tuyến.
- Việc vận chuyển bệnh phẩm, rác thải, dụng cụ, đồ vải tại BV điều trị cũng phải thực hiện chặt chẽ, theo đúng quy trình đã ban hành.
3.3. Trang phục và đồ vải
Đồ vải phục vụ bệnh nhân và NVYT tại các cơ sở điều trị COVID-19 cũng có những đặc thù riêng. Đối với bệnh nhân, nếu ở tầng 1 và 2 thì bộ quần áo thông thường là hoàn toàn phù hợp, tuy vậy đối với bệnh nhân nặng ở tầng 3 thì cần linh hoạt sử dụng áo choàng dài che nửa thân người trước. Ga, chăn, gối, đệm cho người bệnh, nhất là bệnh nhân ở tầng 3, nên có khả năng chống thấm dịch tiết, dễ làm sạch. Đối với đồ vải cho NVYT, nguy cơ lây nhiễm từ nhóm đồ vải này là không quá cao bởi những người trực tiếp tiếp xúc với người bệnh đều có bộ phòng dịch/áo choàng phòng dịch (áo choàng dài tay, chắn được mặt trước thân thể tới quá gối). Tuy nhiên, để đảm bảo được nguyên tắc chống dịch, NVYT cần phải thay, tắm nhiều lần trong một ca làm việc (sau mỗi lần đi ra từ khu nhiễm) nên cần có sự chuẩn bị tốt về cơ số trang phục, kiểu dáng, chất liệu sản xuất trang phục để có khả năng thấm hút tốt, nhẹ, mát, dễ làm sạch. Tuỳ điều kiện của BV có thể tổ chức giặt là tại chỗ hoặc hợp đồng với công ty cung cấp dịch vụ giặt là phụ trách phần việc này. Một số lưu ý đối với việc này gồm:
- Đồ vải cho bệnh nhân cần được phân loại cẩn thận tại nguồn để giảm thiểu các công việc kiểm đếm và xử lý theo đúng quy trình cho đồ vải lây nhiễm.
- Trang phục đồ vải dành cho NVYT cần được giặt là và cung ứng phù hợp. Có đủ đồ vải để thay khi di chuyển từ vùng nhiễm trở lại khu vực sạch.
- Sử dụng các đồ vải hiện có hoặc may mới, song cần thiết phải chọn các loại trang phục gọn gàng, thấm mồ hôi tốt.
- Vận chuyển, bàn giao đồ vải cần được thực hiện theo quy trình chặt chẽ tránh lây nhiễm.
- Giặt là đồ vải tại BV điều trị bệnh nhân COVID-19 cần tuân thủ quy trình riêng, khác biệt căn bản là phải được bao gói đúng, tiến hành khử nhiễm đối với các đồ vải có dính máu dịch tiết, và chú trọng công đoạn sấy/phơi khô nhanh chóng để giảm thiểu lây nhiễm.
3.4. An toàn nhân viên phục vụ của các nhà cung cấp dịch vụ
Tại các BV điều trị COVID-19, cũng giống như các BV thông thường thì vẫn cần được cung ứng hàng loạt các dịch vụ như sửa chữa, bảo dưỡng máy móc, hạ tầng điện nước, điều hoà; cung ứng hàng hoá; cung ứng thuốc, dịch truyền, sinh phẩm; cung ứng suất ăn; vệ sinh công nghiệp, kiểm soát côn trùng gây hại… Do đó, tại BV sẽ vẫn cần được phục vụ bởi hàng loạt các nhân viên phục vụ của nhà cung cấp dịch vụ thuê ngoài, đây là nhóm không được đào tạo kỹ càng về đảm bảo an toàn phòng dịch, thường tham gia phục vụ nhiều BV gồm cả BV điều trị và không điều trị bệnh nhân COVID-19. Đối với các đối tượng này, cần có phương án quản lý, đào tạo cẩn thận để đảm bảo an toàn cho họ và cho những người họ sẽ tiếp xúc trong quá trình làm việc. Một vài nội dung cần được chú trọng gồm:
- Mọi nhân viên nhà thầu tham gia tại BV cần được tiêm đủ 2 mũi vắc
- Có hệ thống theo dõi và cảnh báo sớm các nguy cơ phơi nhiễm, nhiễm COVID-19 từ sớm: sàng lọc, yêu cầu làm XN định kỳ, hướng dẫn tự đánh giá nguy cơ.
- Hạn chế khách, kĩ sư sửa máy, nhân viên vệ sinh, nhân viên phục vụ của các đơn vị cung cấp dịch vụ thuê ngoài (gọi chung là nhân viên của nhà thầu) vào các khu vực điều trị, nếu có phải vào thì cũng chỉ được tiếp cận các khu vực được quy định trước.
- Cần bố trí NVYT hoặc nhân viên chuyên trách khác của BV đi cùng để hỗ trợ và giám sát tuân thủ quy định về giữ khoảng cách, vệ sinh tay nhất là trước khi rời khỏi khu vực nhiễm, mang mặc phương tiện phòng hộ cá nhân và các nội quy an toàn khác.
- Nếu có thể được cần bố trí lối đi, không gian phù hợp cho nhân viên của nhà thầu cung cấp dịch vụ; mỗi khi họ cần phải xâm nhập vào các khu chăm sóc, điều trị vì yêu cầu chuyên môn cần được giám sát.
4. PHÒNG NGỪA CƠ BẢN THIẾT YẾU
4.1. Vệ sinh tay
Vệ sinh tay là biện pháp phòng ngừa lây truyền bệnh tật đơn giản và có hiệu quả rất cao. Tại các BV điều trị bệnh nhân COVID-19, nơi bệnh nhân có tình trạng bệnh khá phức tạp và có nguy cơ bội nhiễm cao nhất là khi thường xuyên được dùng các thuốc chống đông và corticoid liều khá cao. Cùng lúc đó, việc luôn đeo găng tay cũng sẽ cản trở việc vệ sinh tay (VST) khá nhiều nên công tác VST sẽ có nhiều điểm cần điều chỉnh.
- Mọi NVYT cần tuân thủ nghiêm ngặt 5 thời điểm VST và kỹ thuật Bên cạnh đó, bắt buộc VST trước khi rời khỏi khu vực nhiễm, ngay sau khi sờ vào các bề mặt có nguy cơ lây nhiễm cao.
- Khuyến khích VST với dung dịch chứa cồn.
- Mặc dù, thông thường không khuyến khích VST mang găng, song trong đại dịch chấp nhận việc VST mang găng với dung dịch VST chứa cồn.
- Trang bị các trang thiết bị cần thiết cho VST ở các vị trí thuận lợi cho tiếp cận.
4.2. Vệ sinh hô hấp, phòng ngừa lây nhiễm qua đường hô hấp
Mật độ vi rút SARS-CoV-2 là rất đậm đặc trong các giọt bắn hô hấp, trong khi bệnh nhân COVID-19 lại thường xuyên phải chịu các can thiệp hô hấp như thở oxy gọng mũi, thở mask túi, thở HFNC, thở máy không xâm nhập, đặt nội khí quản, thở máy xâm nhập, vỗ rung, nằm sấp… Nhiều thủ thuật trong số đó có nguy cơ tạo khí dung, giọt bắn khiến bên cạnh việc lây truyền qua các giọt bắn hô hấp lớn, không khí xung quanh bệnh nhân cũng có nhiều các giọt bắn nhỏ (kích thước < 5 μm) vốn có khả năng lơ lửng trong không khí dài hơn, có khả năng lây lan xa hơn. Chính vì vậy, việc đảm bảo các nguyên tắc vệ sinh hô hấp trở nên phức tạp hơn rất nhiều. Một vài lưu ý chính trong đảm bảo vệ sinh hô hấp bao gồm:
- Cần cẩn trọng với tất cả các loại dịch tiết hô hấp, các giọt bắn hô hấp. NVYT cần chủ động mang khẩu trang để giảm thiểu nguy cơ lây nhiễm cho bản thân và trong bối cảnh đại dịch, mỗi khi có thể, hãy yêu cầu bệnh nhân và các cá nhân khác mang khẩu trang.
- Che miệng bằng giấy ăn khi ho, hắt hơi; trong trường hợp không có thì giữ nguyên khẩu trang, sau đó tháo bỏ khẩu trang và VST kĩ trước khi mang khẩu trang khác. Bỏ khăn giấy và/hoặc khẩu trang đã sử dụng vào thùng rác thải nguy hại lây nhiễm.
- Tăng cường giãn cách.
- Tăng cường thông khí tự nhiên, khuyến khích sử dụng các hệ thống lọc khí, khử khuẩn không khí khác nhau bao gồm màng lọc, đèn cực tím, lọc khí tại chỗ với màng Hepa. Trong trường hợp lựa chọn biện pháp thông khí tự nhiên, cần đảm bảo hệ thống quạt hút tạo ra được tối thiểu 12 lần thay đổi khí phòng (12 ACH). Các biện pháp lọc khí bổ sung vẫn được khuyến khích sử dụng.
4.3. Mang mặc phương tiện phòng hộ cá nhân
Phương tiện phòng hộ cá nhân có vai trò quan trọng trong việc tạo lập hàng rào ngăn chặn máu dịch bao gồm cả các giọt bắn lớn, giọt bắn nhỏ trong môi trường tiếp cận được tới NVYT. Cho tới thời điểm hiện tại, đã có nhiều hướng dẫn của Tổ chức Y tế thế giới (WHO), Trung tâm kiểm soát dịch bệnh Hoa Kỳ (US CDC, viết tắt là CDC) và cả của Việt Nam về hướng dẫn sử dụng phương tiện phòng hộ cá nhân (PT PHCN) trong đại dịch. So với thời điểm đầu vụ dịch, hàng loạt thay đổi quan trọng đã được điều chỉnh theo hướng thừa nhận bản chất của lây truyền SARS-CoV-2 chủ yếu là do giọt bắn lớn, một phần nhỏ trường hợp, khi thực hiện các thủ thuật có nguy cơ tạo các hạt khí dung, việc lây truyền qua tiếp xúc chủ yếu liên quan đến tiếp xúc với các niêm mạc vùng đầu mặt trực tiếp hoặc thông qua bàn tay nhiễm. Tại quyết định 4159/QĐ-BYT ngày 28/8/2021, hướng dẫn chi tiết về các yêu cầu phòng hộ đã được cụ thể hoá theo hướng tiệm cận với các hướng dẫn của WHO, CDC. Trong đó, một số lưu ý trong thực hành cần được nhấn mạnh:
- Mọi NVYT cần hiểu rõ ý nghĩa của từng thành phần trong bộ PT PHCN để có thể linh hoạt ứng dụng, đặc biệt là trong các trường hợp nguồn cung bị khan hiếm.
- Cần tuân thủ đúng các chỉ định mang mặc PT PHCN; không lãng phí, song cũng không được chủ quan.
- Sử dụng các PT PHCN được thẩm định chất lượng phù hợp với các tiêu chuẩn hiện được thừa nhận tại Việt Nam; mỗi NVYT cần có kỹ năng đánh giá, phát hiện các bất thường về chất lượng PT PHCN và báo cáo kịp thời cho người có trách nhiệm.
- NVYT cần được tập huấn và phải thành thạo mang và tháo bỏ PT PHCN.
- Khi mang và tháo bỏ PT PHCN cần có người giám sát hoặc ít nhất cũng cần có gương soi để NVYT tự đánh giá.
- Hoạt động giám sát tuân thủ mang mặc PT PHCN cần được tiến hành mạnh mẽ bởi cả bộ phận chuyên trách và người quản lý tại từng đơn nguyên điều trị, chăm sóc và tại các đơn vị phục vụ, hậu cần.
4.4. Quản lý lây nhiễm do máu dịch tiết của người bệnh
Ngoại trừ dịch tiết hô hấp và phân, vi rút SARS-CoV-2 không được tìm thấy với số lượng lớn ở nhiều dịch tiết khác của cơ thể như máu, sữa mẹ, nước tiểu, dịch gian bào, dịch vết thương. Do vậy, về căn bản để phòng ngừa lây nhiễm thông qua máu dịch tiết của người bệnh, NVYT cần tuân thủ tương tự như các hướng dẫn hiện hành. Tuy vậy, để kiểm soát nguy cơ, người tham gia xử lý dịch tiết của bệnh nhân vẫn cần được phòng hộ đầy đủ và hạn chế tạo các hạt khí dung vào không khí. Một số điểm lưu ý bổ sung được tóm tắt như sau:
- Các chất thải lỏng, bao gồm cả các chất thải có thể thải bỏ qua hệ thống bể phốt, cần được thu gom và xử lý chung với hệ thống xử lý nước thải chung của Trường hợp không có trạm xử lý nước thải, cần thiết phải được thu gom và khử khuẩn bằng dung dịch chứa clo hoạt hoá nồng độ 1% trước khi thải ra môi trường.
- Không có bằng chứng rõ ràng về việc lây truyền qua da lành, qua các niêm mạc (ngoại trừ niêm mạc mắt, mũi, miệng), tuy vậy, vẫn phải áp dụng nghiêm ngặt các biện pháp phòng ngừa văng bắn giọt bắn vào người NVYT.
- Dịch thải, chất thải của người bệnh cần được thải bỏ tại nơi quy định; riêng chất tiết đường hô hấp, trước khi thải bỏ có thể pha thêm dung dịch clo hoạt tính 1% với tỷ lệ 1:1 trong 10 phút trước khi thải bỏ.
- Dụng cụ dính máu dịch cần được tráng sơ bộ dưới vòi nước chảy, ngâm dung dịch chứa clo để bất hoạt vi rút, trước khi cho vào thùng kín và chuyển ra khỏi đơn nguyên phục vụ; tránh lây nhiễm cho nhân viên phục vụ.
- Việc lau định kỳ, đúng kỹ thuật, bằng hoá chất đạt chuẩn sẽ giúp giảm thiểu nguy cơ lây nhiễm qua máu dịch tiết.
5. PHÒNG NGỪA BỔ SUNG
5.1. Phân luồng, sàng lọc người bệnh có nguy cơ nhiễm COVID-19
Mặc dù, trong chương này tập trung chính vào cách thức tổ chức BV điều trị bệnh nhân COVID-19, song trên thực tế hiện nay tại Việt Nam cũng có rất nhiều BV tiến hành điều trị bệnh nhân mắc và không mắc bệnh COVID-19 đồng thời, và về lâu dài, có lẽ hệ thống BV tại Việt Nam cũng cần phải hướng đến việc phục vụ song song hai nhóm bệnh nhân này. Do vậy, việc phải đối mặt với tình huống phải phục vụ cả hai nhóm đối tượng này cũng cần được bàn luận. Đây không phải là vấn đề dễ giải quyết đối với hệ thống chăm sóc sức khỏe tại Việt Nam vốn không sẵn sàng tuyệt đối cho việc này, bởi mức độ nguy hiểm và mức độ dễ dàng lây nhiễm của một bệnh truyền nhiễm lây truyền qua đường hô hấp. Để thiết lập được trạng thái bình thường mới, các BV cần sẵn sàng các biện pháp tự phòng vệ, trong đó lưu tâm đến một vài điểm căn bản sau:
- Cần có lối đi riêng cho người có nguy cơ nhiễm thấp và người có nguy cơ lây nhiễm cao thông qua các đặc điểm lâm sàng và dịch tễ nghi ngờ nhiễm COVID-19.
- Người bệnh, người nhà, khách thăm cần được sàng lọc nguy cơ nhiễm COVID-19 ngay từ cổng BV với một chiến lược phù hợp để tiết kiệm nguồn lực; người có nguy cơ cao nên được sàng lọc kĩ hơn bởi các chuyên gia truyền nhiễm.
- Các trường hợp nghi ngờ cao có thể cần được chỉ định làm XN để xác định mức nguy cơ; cho bệnh nhân nghi ngờ hoặc chờ kết quả XN ở khu vực riêng.
- NVYT và bệnh nhân nghiêm ngặt tuân thủ quy định về mang mặc PT PHCN theo khuyến cáo.
- Cần có các biện pháp ngăn ngừa lây nhiễm trong nhóm người nghi nhiễm, người đang chờ kết quả, người đang ở trong vùng đệm của các khoa.
- Di chuyển người bệnh nghi ngờ hoặc khẳng định COVID-19 trong bệnh viện cần dùng cáng áp lực âm, đảm bảo giãn cách với người khác không mặc PT PHCN trên đường di chuyển.
- Hạn chế tối đa thực hiện các thủ thuật tạo khí dung trên nhóm bệnh nhân này, nếu cần phải thực hiện, phải thực hiện mọi biện pháp nhằm giảm thiểu nguy cơ lây nhiễm dựa trên bản chất lây truyền được đề cập đến tại phần 2 của chương này; nếu có điều kiện hãy thực hiện tại phòng riêng, phòng áp lực âm nhằm giảm thiểu nguy cơ lây nhiễm COVID-19 cho nhân viên, bệnh nhân khác.
5.2. Sắp xếp, giám sát và xác định nguy cơ nhiễm COVID-19 của người bệnh
Với bản chất lây truyền của bệnh COVID-19, công tác sắp xếp bệnh nhân trong BV có vai trò quan trọng. Việc trộn lẫn các bệnh nhân mắc các bệnh lây truyền qua các đường khác nhau sẽ khiến việc xử lý trở nên phức tạp hơn rất nhiều. Bên cạnh đó, việc phát hiện sớm người bệnh nghi mắc, mắc bệnh không những sẽ làm tăng hiệu quả điều trị cho bệnh nhân mà còn giúp giảm thiểu chi phí và các ảnh hưởng đến sức khoẻ của những bệnh nhân khác và NVYT. Phòng ngừa lây truyền COVID-19 cần các biện pháp tổng thể và việc sắp xếp, tổ chức điều trị và giám sát chủ động mức độ nguy cơ nhiễm cần cân nhắc một số giải pháp sau:
- Phòng riêng cho mỗi bệnh nhân là tốt nhất, song nếu không thể thì chấp nhận những người có cùng mức nguy cơ có thể ở chung phòng với điều kiện phải tuân thủ việc giữ khoảng cách, khẩu trang và tăng cường thông khí. Nếu cần thiết có thể chấp nhận giảm số lượng giường trong các phòng đệm, phòng chờ.
- Giám sát chủ động, tích cực nguy cơ nhiễm COVID-19 của từng người, phát hiện sớm và nhanh chóng tách người có nguy cơ cao, người nghi nhiễm ra khỏi các nhóm có nguy cơ thấp hơn. Tiếp tục theo dõi những người đã tiếp xúc gần với ca nghi nhiễm để giám sát chủ động tình trạng phơi nhiễm, nhiễm bệnh.
- Thiết lập các vùng đệm có ranh giới rõ ràng tốt nhất là bằng cửa kín, có đầy đủ biển cảnh báo với các khu vực khác; nghiêm cấm những người không có trách nhiệm đi xuyên qua vùng đệm một cách vô tình.
- NVYT cần được tiêm vắc xin đầy đủ và phải tuân thủ quy định về chăm sóc điều trị cho người tại khu vực này như người đã nhiễm bệnh.
- Luồng đi lại, luân chuyển đồ đạc trong các khu vực sạch, đệm và nhiễm cần được xác định rõ ràng.
- Ưu tiên thực hiện mọi biện pháp nhằm giảm thiểu thời gian bệnh nhân ở tại vùng đệm: ưu tiên trả kết quả XN sớm, hạn chế đưa thêm các nhóm người nghi nhiễm mới vào trong phòng đã có người đang chờ kết quả XN…
5.3. Bố trí khu vực điều trị người bệnh COVID-19
Khu vực điều trị bệnh nhân COVID-19 là nơi có nguy cơ lây nhiễm cao do đó cần có các biện pháp phòng ngừa lây nhiễm tối đa. Trong đó các giải pháp về thiết kế sắp xếp cần được chú trọng nhất là việc phân chia vùng sạch/ vùng nhiễm rõ ràng với luồng di chuyển phù hợp, tốt nhất là một chiều. Đây là nơi mà các quy chế làm việc phải được văn bản hoá, nhất là các nội dung liên quan đến đảm bảo an toàn, và chỉ có những nhân viên được đào tạo cẩn thận mới được phân công vào làm. Việc tuân thủ, giám sát tuân thủ và tự báo cáo nguy cơ cần được thực hiện thường xuyên, khoa học và có hệ thống. Cụ thể gồm:
- Khu vực điều trị người bệnh COVID-19 cần được tổ chức riêng biệt, có khoảng cách hoặc vách kín an toàn với các khu vực lân cận.
- Khu vực này cần có hệ thống thông khí tốt, trao đổi khí tự nhiên phải đạt trên 12 lần thể tích phòng (Air Change per Hour – ACH), trong trường hợp có các màng lọc không khí tốt, có các phương án khử khuẩn không khí hiệu quả thì có thể cân nhắc giảm số lần thể tích phòng thay đổi trong một giờ; hoặc phối hợp giữa hai pha thông khí tốc độ cao (để loại bỏ toàn bộ không khí có chứa vi rút) và thông khí tốc độ thấp (để tiết kiệm năng lượng điều hoà).
- Thiết lập các vùng sạch – vùng đệm – vùng điều trị, cố gắng bố trí khu vực thay phương tiện phòng hộ cá nhân và tắm, thay quần áo trước khi rời khỏi khu vực bệnh phòng.
- Ứng dụng công nghệ thông tin, phương thức liên lạc điện tử tối đa để giảm thiểu nguy cơ. Nếu có thể, ứng dụng bệnh án điện tử toàn diện; nếu chưa, có thể ứng dụng từng phần, sử dụng bất cứ cách nào khả thi như tận dụng mạng xã hội thông dụng để truyền ảnh giữa khu vực hành chính và bệnh phòng, hạn chế việc mang hồ sơ giấy vào phòng bệnh. Sử dụng bộ đàm, hệ thống loa trong giao tiếp giữa các khu vực. Theo dõi bệnh phòng bằng hệ thống monitor trung tâm, đặc biệt đi buồng điện tử bằng phương tiện Tele-ICU.
- Phòng riêng có nhà vệ sinh, phòng áp lực âm được ưu tiên sử dụng với những người cần được can thiệp các thủ thuật tạo khí dung hoặc cách ly những người được xác định là nhiễm các biến chủng nguy hiểm hoặc đang trong thời gian có tải lượng vi rút cao và có các dấu hiệu hô hấp khiến nguy cơ lây nhiễm cho người khác cao.
- Hạn chế để các dụng cụ chưa dùng đến, không dùng đến trong phòng bệnh.
- NVYT cần được tiêm phòng và đào tạo cẩn thận về phòng ngừa lây nhiễm trước khi vào phục vụ tại bệnh phòng. Có cơ chế kiểm tra, giám sát tuân thủ quy định chặt chẽ.
- Phổ biến các quy định phòng ngừa lây nhiễm cho tất cả các bệnh nhân trong bệnh phòng và có biện pháp giám sát tuân thủ các quy định.
- Cẩn trọng xử lý dịch tiết của bệnh nhân, đổ bỏ dịch của người bệnh tại nơi quy định, xử lý dịch tiết bám trên dụng cụ cẩn trọng trước khi ngâm khử nhiễm và cho vào hộp chứa đậy nắp kín.
- Mọi NVYT tham gia điều trị cần thực hiện việc tự đánh giá nguy cơ phơi nhiễm của mình sau mỗi ca làm việc, báo cáo bất cứ bất thường nào tới người phụ trách, và chủ động thực hiện các biện pháp phòng ngừa lây nhiễm nếu phát hiện, hoặc bị phát hiện là bị phơi nhiễm với vi rút SARS-CoV-2.
5.4. Phát hiện, quản lý các ổ dịch COVID-19
Như đã đề cập đến tại các phần trước đó, việc ngăn chặn, phòng ngừa lây nhiễm, thực hành chuyên môn cần được thực hiện rất cẩn trọng nhằm giảm thiểu nguy cơ đối với mọi người tại BV có điều trị bệnh nhân COVID-19 là hết sức quan trọng. COVID-19 là căn bệnh có mức lây lan mạnh, nhiều bệnh nhân lại có các biểu hiện lâm sàng khá thầm lặng trong khi vẫn có nguy cơ cao truyền bệnh cho những người xung quanh. Việc sàng lọc ban đầu dù kĩ đến đâu vẫn có thể xảy ra tình trạng lọt những người mắc bệnh vào trong BV nhất là những BV phải điều trị song song cả hai nhóm bệnh nhân có và không mắc COVID-19. Phát hiện sớm những người mắc bệnh sẽ giúp người có trách nhiệm có thể đưa ra các quyết định chính xác, giúp giảm thiểu người bị liên đới qua đó tránh được phải mở rộng các khu vực phải cách ly y tế. Một số lưu ý chính của hoạt động này:
- Đối với các khu vực điều trị bệnh nhân thông thường, NVYT và bệnh nhân cần được giám sát nguy cơ nhiễm, tình trạng nghi nhiễm qua các dấu hiệu lâm sàng và tiền sử phơi nhiễm với vi rút SARS-CoV-2 để được sàng lọc, làm xét nghiệm xác định tình trạng nhiễm bệnh.
- Khi phát hiện ra người nghi nhiễm, hoặc ca bệnh xác định nhiễm COVID-19 cần kích hoạt hệ thống ứng phó bao gồm khoanh vùng, cô lập tạm thời khu vực nguy cơ cao, ngừng tiếp nhận bệnh nhân mới. Tiến hành xét nghiệm cho tất cả các thành viên liên quan, điều tra dịch tễ người nghi nhiễm, người tiếp xúc gần với người nghi nhiễm trong thời gian chờ đợi kết quả xét nghiệm khẳng định. Sau khi có kết quả xét nghiệm và điều tra dịch tễ, lãnh đạo cơ sở y tế cần ra các quyết định cách ly khoa phòng và những người liên quan trực tiếp với quy mô phù hợp. Thông báo cho cơ quan kiểm soát bệnh tật địa phương và những người liên quan song đã di chuyển ra khỏi khu vực cách ly.
- Tổ chức cách ly theo quy định, hài hoà các hoạt động chuyên môn và cung ứng hậu cần phù hợp cho những người bị cách ly. Tăng cường các biện pháp đảm bảo an toàn phòng dịch tại các khu cách ly đối với cả nhân viên và bệnh nhân.
- Theo dõi ổ dịch qua dấu hiệu lâm sàng và xét nghiệm của những người liên quan vào các thời điểm quy định.
6. ĐIỀU TRỊ VÀ CHĂM SÓC NGƯỜI BỆNH COVID-19
6.1. Tổ chức điều trị, chăm sóc người bệnh COVID-19 theo mức độ nặng
Việc điều trị bệnh nhân COVID-19 nên được phân chia theo mức độ nặng, hiện tại, Việt Nam đang chia bệnh nhân thành 3 tầng. Trong đại dịch khi nguồn lực về con người, trang thiết bị điều trị, trang thiết bị bảo hộ, thuốc còn rất khan hiếm, việc cá thể hoá điều trị nên được thực hiện sau khi thực hiện các thống nhất điều trị cơ bản cho từng tầng. Ở mỗi tầng, các lưu ý về KSNK cũng khác nhau.
- Ở tầng 1, khi bệnh nhân không có hoặc chỉ có các triệu chứng nhẹ, thoáng qua, thì công tác KSNK cần chú trọng vào việc giữ gìn vệ sinh chung, vệ sinh ăn uống, tránh bị nhiễm chéo, quản lý chất thải y tế, đồ vải hợp vệ sinh.
- Trong khi đó, ở tầng 2, bệnh nhân có các dấu hiệu hô hấp rõ ràng, cần được theo dõi và điều trị phức tạp hơn, bệnh nhân thường được dùng thuốc corticoid và các thuốc dự phòng đông máu bên cạnh tình trạng tổn thương phổi ở mức độ vừa phải thì nguy cơ bị bội nhiễm của bệnh nhân tăng lên đáng kể. Tại tầng này, bệnh nhân thường có các biểu hiện hô hấp cùng lúc có tải lượng vi rút lớn nên nguy cơ lây bệnh cho người khác rất cao, do đó cần được theo dõi chặt chẽ để sớm phát hiện tình trạng nặng lên của các tổn thương ở phổi và phát hiện sớm tình trạng viêm nhiễm, ngăn ngừa nguy cơ lây nhiễm cho người khác nhất là các Hoạt động KSNK vì vậy mà sẽ cần cẩn trọng hơn rất nhiều, mọi NVYT cần hết sức cảnh giác.
- Tại tầng 3, khi bệnh nhân có tổn thương hô hấp nặng nề, có khả năng cao phải có các can thiệp tạo khí dung, hệ thống cơ quan suy yếu, nguy cơ phải điều trị lâu dài, cần theo dõi sát và triển khai nhiều biện pháp nhằm giảm thiểu nguy cơ bội nhiễm, nguy cơ phát tán vi rút ra môi trường xung quanh; do vậy, công tác phòng ngừa, kiểm soát nhiễm khuẩn phải được triển khai mạnh mẽ hơn nhiều.
6.2. Điều trị, chăm sóc người bệnh COVID-19 tại các đơn vị hồi sức tích cực
Tại các đơn vị hồi sức tích cực (HSTC), bệnh nhân thường có tình trạng sức khoẻ tồi tệ, cần được chăm sóc kĩ càng; bệnh nhân phải chịu nhiều can thiệp xâm lấn có nguy cơ tạo các hạt khí dung do đó hoạt động KSNK cần được triển khai một cách tổng thể. Phần lớn người bệnh tại đây cần được chăm sóc cấp I hoặc cấp II, và hoàn toàn không có sự hỗ trợ của người nhà. Bởi sự nguy hiểm của bệnh COVID-19, ta cần giảm tối đa số nhân sự phục vụ trong mỗi đơn nguyên để đảm bảo an toàn; trong khi hiệu suất làm việc của nhân viên lại giảm do phải mặc bộ phương tiện phòng hộ cá nhân (PT PHCN) nặng nề; nhiều quy trình tại HSTC bị điều chỉnh theo hướng tăng khối lượng công việc cho NVYT; sự phối hợp với các bộ phận liên quan trong giải quyết công việc tại HSTC khó khăn hơn. Chính vì vậy, để có thể tối ưu hoá nhân sự mà vẫn đảm bảo an toàn cho NVYT và bệnh nhân thì cần phải tối ưu hoá các đơn nguyên HSTC về cả thiết kế, quy trình và các kịch bản ứng phó khi có các phát sinh. Trong đó, một số lưu ý chính:
- Rà soát các thiết kế nhằm đảm bảo công tác triển khai được thuận lợi: (1) Cố gắng phân chia thành các vùng sạch – đệm – nhiễm với công năng rõ ràng, hướng tới việc triển khai khu vực an toàn để NVYT có thể làm việc mà không cần phải mặc bộ quần áo chống dịch nóng nực và giảm nguy cơ lây nhiễm khi phải xử lý khử khuẩn hồ sơ giấy. (2) Hệ thống thông khí cần đảm bảo tốc độ lưu thông khí đạt tối thiểu 12 ACH hoặc có thể điều chỉnh tuỳ thuộc hạ tầng lọc khí và khử khuẩn không khí. (3) Rà soát các bề mặt hiện có trong đơn nguyên HSTC (tường, sàn, kệ, tủ, thiết bị y tế) để đề xuất phương án vệ sinh phù hợp. (4) Hạ tầng phòng đệm, khu tháo bỏ PT PHCN, khu nhà tắm, khu lưu trữ tạm thời dụng cụ bẩn, rác thải, máy đã sử dụng.
- Các cửa phải luôn đóng trừ khi cần đi lại để duy trì chênh áp suất.
- Thực hiện và giám sát thực hiện các quy trình đảm bảo nguyên tắc KSNK: mang, tháo PT PHCN, VST, sát khuẩn da, vệ sinh bề mặt…
- Các máy thở, thiết bị trợ thở cần được lắp phin lọc hiệu lực lọc cao (ví dụ: TC EN ISO 23328-1:2008).
- Các vật tư dùng một lần của các hệ thống trợ thở nên dùng một lần, trong trường hợp sử dụng các vật tư dùng nhiều lần thì cần khử nhiễm tại chỗ theo quy định và tiệt khuẩn theo đúng hướng dẫn của nhà sản xuất.
- Không được chia tách hệ thống dây máy thở trừ các trường hợp bắt buộc phải làm như vậy.
- Máy thở luôn cần được bật chờ sẵn trong khi chuyển sang bóng bóp đề phòng trường hợp bóp bóng không đạt hiệu quả.
- Hạn chế sử dụng hệ thống tạo sương ẩm, thay thế bằng bộ lọc trao đổi nhiệt và độ ẩm khi có thể.
Sử dụng, cải tiến tối đa các quy trình sao cho ít tạo các hạt khí dung nhất có thể, chẳng hạn: quy trình hút đờm kín, đặt nội khí quản có camera,…
6.3. Thực hiện phẫu thuật, thủ thuật
Phẫu thuật, thủ thuật vốn là các phương thức can thiệp xâm lấn có giá trị lớn trong điều trị nhiều tình trạng sức khoẻ. Bởi vậy, dù bệnh COVID-19 có nguy cơ lây chéo cao nhưng khi bệnh nhân thực sự cần được can thiệp thì phẫu thuật vẫn phải được lựa chọn khi các biện pháp điều trị khác thất bại hoặc quá kém hiệu quả. Tại các BV điều trị bệnh nhân COVID-19, nếu có điều kiện có thể tiến hành phẫu thuật cho bệnh nhân tại các phòng mổ áp lực âm tiêu chuẩn; nếu không thể cần cân nhắc mổ tại phòng mổ áp lực thường nhưng có thông khí tốt. Để giảm thiểu nguy cơ lây nhiễm, cần khắc phục các vấn đề tương tự như một số lưu ý sau nên được thực hiện:
- Các phòng mổ cho bệnh nhân COVID-19 có thể là phòng mổ áp lực âm hoặc phòng mổ có hệ thống thông khí tốt. Tuy số lượng ca phẫu thuật cần phải thực hiện là không nhiều, nhưng việc có hơn hoặc bằng 2 phòng mổ sẽ khiến việc triển khai phẫu thuật trong các tình huống có nhiều hơn 1 người cần được phẫu thuật diễn ra nhanh hơn.
- Phòng mổ bệnh nhân COVID-19 vẫn là phòng mổ vô trùng, cần được vệ sinh, khử khuẩn đúng quy trình thường quy.
- NVYT tham gia phẫu thuật cần được tiêm đủ liều vắc xin, mang PT PHCN theo đúng quy định.
- Chỉ định phẫu thuật cho người bệnh COVID-19 nên được quyết định bởi các phẫu thuật viên có kinh nghiệm, có cân nhắc đến lợi ích và nguy cơ lây nhiễm.
- Không cần làm lại xét nghiệm chẩn đoán SARS-CoV-2 đối với các BN COVID-19.
- Hệ thống thông khí có lọc, hay thông khí tự nhiên cần được kích hoạt trong suốt quá trình phẫu thuật cho bệnh nhân.
- Các hạt khí dung tạo ra bởi các quy trình cần được nhanh chóng hút về các cửa hút sát chân tường.
- Không khí thải từ phòng mổ có nguy cơ lây nhiễm cần được hút, thải theo quy định.
- Trong trường hợp dùng chung phòng hồi tỉnh với các bệnh nhân thông thường, khuyến khích thực hiện hồi tỉnh ngay tại phòng mổ.
- Vận chuyển bệnh nhân COVID-19 tới và đi từ phòng mổ cần tuân thủ đúng quy trình vận chuyển người nhiễm COVID-19.
- Khuyến khích dùng các vật tư y tế, nhất là các vật tư hỗ trợ hô hấp dùng một lần. Các máy thở, máy mê cần được bảo vệ bởi phin lọc khuẩn đạt chuẩn.
- Dụng cụ phẫu thuật cần được rửa sơ bộ và khử nhiễm tại phòng mổ trước khi đóng hộp kín gửi về xử lý tại khoa
6.4. Thực hiện các thủ thuật chẩn đoán hình ảnh cho người bệnh COVID-19
Ngoại trừ một vài BV chuyên điều trị COVID-19, sử dụng chung nguồn lực cận lâm sàng để phục vụ cho cả đối tượng nhiễm và không nhiễm SARS-CoV-2 là vô cùng phổ biến; và ngay cả BV chuyên điều trị COVID-19 thì cũng có thể không làm được hết các xét nghiệm, chẩn đoán hình ảnh cho tất cả các bệnh nhân của mình. Do đó, việc đánh giá đúng mức độ nguy cơ ở từng loại chẩn đoán hình ảnh, thăm dò chức năng khác nhau sẽ nâng cao khả năng ứng phó của từng đơn vị. Được chuẩn bị tốt, chúng ta có thể giảm thiểu nguy cơ cho NVYT và các bệnh nhân không mắc bệnh mà đang có mặt hoặc sẽ được thăm dò, chẩn đoán ở khu vực này. Sau đây là một vài lưu tâm chung làm cơ sở cho việc tổ chức triển khai phần này:
- Các thăm dò chẩn đoán hình ảnh có thể làm được tại giường thì khuyến khích làm tại giường bệnh.
- NVYT chẩn đoán hình ảnh cần được tiêm đủ liều vắc xin và mang mặc PT PHCN đầy đủ.
- Các bệnh nhân có thể mang được khẩu trang, cần tiếp tục mang khẩu trang y tế trong suốt quá trình thực hiện thăm dò chẩn đoán hình ảnh.
- Cần thông báo, liên hệ trước với khoa Chẩn đoán hình ảnh trước khi chuyển bệnh nhân COVID-19 đến.
- Sau khi thực hiện các thăm dò chẩn đoán hình ảnh, cần làm sạch các bề mặt xung quanh bệnh nhân theo quy trình chuẩn. Sau các thủ thuật có tạo khí dung, sau khi chụp CT cần cân nhắc khử khuẩn toàn bộ phòng.
- Chú trọng làm vệ sinh toàn bộ các bề mặt thường xuyên bị tay NVYT và bệnh nhân chạm vào.
6.5. Chăm sóc người bệnh lọc thận chu kỳ nhiễm SARS-CoV-2
Người bệnh lọc thận chu kỳ là những người có nguy cơ tử vong cao nếu bị mắc COVID-19. Nhóm bệnh nhân này có sức đề kháng yếu hơn hẳn người bình thường, lại phải đến BV thường xuyên nên nguy cơ phơi nhiễm bệnh lớn. Để đảm bảo an toàn cho bệnh nhân thận nhân tạo, việc triển khai các hoạt động phòng ngừa từ xa có vai trò rất lớn. Bên cạnh đó, việc điều trị cho những bệnh nhân đồng mắc thêm COVID-19 cũng cần được tiến hành cẩn trọng và khoa học. Vì đặc điểm lây truyền mạnh mẽ của bệnh, nhiều đơn vị không chuyên về lọc thận chu kỳ bắt buộc phải thu dung và điều trị cho họ. Trong phần này một vài gợi ý sau đây có thể được cân nhắc áp dụng:
- Thực hiện phòng ngừa tối đa cho những bệnh nhân lọc thận: tiêm vắc xin, mang khẩu trang, vệ sinh tay thường xuyên, giảm tiếp xúc gần với tất cả các nguồn lây tiềm tàng… cần được áp dụng với tất cả bệnh nhân thận nhân tạo.
- Tổ chức lại các đơn vị chạy thận chu kỳ theo hướng đảm bảo giãn cách, tăng cường thông khí, vệ sinh bề mặt đúng quy trình với hoá chất quy định, tách riêng các nhóm có nguy cơ khác nhau, tổ chức xét nghiệm thường xuyên (3-7 ngày/lần) để phát hiện sớm tình trạng mắc bệnh để có thể cách ly, điều trị sớm và tích cực bệnh COVID-19.
- Chạy thận chu kỳ cho người bệnh COVID-19 cần được thực hiện tại khoa điều trị nếu hạ tầng nước RO đạt tiêu chuẩn là sẵn có. Sử dụng hệ thống tạo nước RO chạy thận di động nếu có.
- Trong trường hợp cần phải chạy thận chu kỳ cho bệnh nhân COVID-19 tại phòng chạy thận chu kỳ cho cả bệnh nhân không bị nhiễm bệnh thì cần thông báo trước cho đơn nguyên thận nhân tạo, lên lịch chạy thận riêng, sau khi chạy thận cần khử khuẩn phòng. Các bệnh nhân chạy thận chu kỳ khác cần được nhanh chóng tiêm đủ mũi vắc xin.
- NVYT được tiêm phòng đủ mũi vắc xin và mang mặc PT PHCN đúng quy định.
- Kiểm soát đường đi của bệnh nhân COVID-19 cần được chạy thận.
- Yêu cầu tất cả các bệnh nhân chạy thận chu kỳ mang khẩu trang liên tục, VST thường xuyên trước, trong và sau quá trình chạy thận.
- Hạn chế phục vụ ăn uống trong thời gian chạy thận
6.6. Chăm sóc phụ nữ có thai, bà mẹ, trẻ em bị nhiễm SARS-CoV-2
Phụ nữ mang thai là những người phải đẩy sức chịu đựng của cơ thể lên rất cao, nhiều lúc ở trong tình trạng giới hạn của bản thân về mọi mặt bởi phải nuôi thêm một bào thai trong khi các biến đổi cơ thể (tình trạng chèn ép của tử cung vào các tạng trong ổ bụng…) khiến khả năng điều hoà các chức năng khó khăn. Họ có nhu cầu oxy lớn, trong khi nhiễm COVID-19 gây các tổn thương tại phổi lại khiến cho năng lực oxy hoá tại phổi giảm sút. Trong nhiều trường hợp, đình chỉ thai nghén là biện pháp bắt buộc phải áp dụng để cứu mẹ. Với các hỗ trợ y tế phù hợp, mẹ và bé vẫn có thể cùng nhau đi đến cuối của thai kỳ và em bé được sinh ra. Sinh thường là thách thức quá lớn đối với bà mẹ, cuộc đẻ cũng là lúc mà nguy cơ lây nhiễm cho bé và cả NVYT; do vậy phần lớn phụ nữ mang thai nhiễm COVID-19 được chỉ định sinh mổ. Bà mẹ nhiễm SARS-CoV-2 sau sinh mà đủ sức khoẻ để nuôi con thì cả mẹ và con nên được cách ly chung một phòng đơn có nhà vệ sinh riêng. Đồng thời, thực hiện tối đa các khuyến cáo sau:
- Trẻ nên được đặt trong lồng ấp trẻ sơ sinh.
- Nếu không có lồng ấp, cần đặt trẻ trong nôi cách xa mẹ tối thiểu 2 m.
- Khi cần cho trẻ bú mẹ, tắm trẻ, chăm sóc, vỗ về trẻ mẹ có thể bế con nhưng cần mang khẩu trang y tế, VST thường xuyên với dung dịch chứa cồn hoặc với nước và xà phòng trước khi tiếp xúc trẻ.
- Cần tập huấn cho mẹ cách vệ sinh hô hấp: che khi ho, VST thường xuyên, tránh bỏ khẩu trang khi nựng trẻ.
- Trẻ cần được chuyển tạm thời ra ngoài nếu cần thực hiện các thủ thuật tạo khí dung trên mẹ.
- Định kỳ xét nghiệm tìm vi rút SARS-CoV-2 cho trẻ là không quá cần thiết, nhưng cần theo dõi sát các dấu hiệu lâm sàng của trẻ.
- Bố mẹ cần báo cáo thường xuyên các dấu hiệu nghi ngờ COVID-19 của trẻ.
Về nuôi con bằng sữa mẹ: Cho tới hiện tại không có bằng chứng về việc lây truyền COVID-19 qua sữa mẹ, tuy nhiên vẫn cần triệt để áp dụng các lưu ý sau:
- Luôn đeo khẩu trang trong khi cho con bú, VST thường xuyên với dung dịch VST chứa cồn trước khi tiếp xúc với trẻ.
- Có thể sử dụng máy vắt sữa để lấy và gửi sữa cho con trong thời gian mẹ nằm viện; sau khi sử dụng máy vắt sữa cần được làm sạch và khử khuẩn theo khuyến cáo của hãng sản xuất.
- Sữa được vắt ra túi chuyên dụng và được đựng thêm vào một lần túi zip trước khi chuyển ra ngoài.
Đối với trẻ mới sinh: hút đờm, bóp bóng hay đặt nội khí quản cho trẻ được coi là thủ thuật tạo khí dung, và có nguy cơ lây nhiễm cho NVYT cho dù là rất thấp, song NVYT vẫn nên mang mặc phương tiện phòng hộ cá nhân (PT PHCN) chuẩn. Một số lưu ý sau cần được áp dụng:
- Ngay sau khi sinh, trẻ cần được đặt vào lồng ấp.
- Khi chuyển vào đơn vị sơ sinh, cần cách ly con khỏi mẹ HOẶC đặt trong phòng của mẹ nếu mẹ được nằm phòng riêng.
- NVYT chăm sóc trẻ cần mang đủ PT PHCN.
- Thời gian cách ly mẹ – con cần được xem xét cẩn thận bởi chuyên gia kiểm soát bệnh tật.
6.7. Vận chuyển, chuyển tuyến an toàn
Việc chuyển tuyến bệnh nhân COVID-19 nội viện cũng có thể khiến nguy cơ lây nhiễm tăng lên đối với NVYT và những bệnh nhân khác, do vậy cần được tiến hành đúng các hướng dẫn một cách khoa học và cẩn trọng. Các biện pháp giảm thiểu nguy cơ khi vận chuyển cần được áp dụng triệt để như tiến hành liên lạc trước để nơi tiếp nhận chủ động phòng ngừa trước khi tiếp nhận bệnh nhân nhiễm, sử dụng cáng áp lực âm, cho bệnh nhân mang mặc phương tiện phòng hộ cá nhân (PT PHCN) vừa đủ (khẩu trang loại tốt, không mặc bộ PT PHCN) nhằm giảm thiểu phát tán các giọt bắn hô hấp. Việc vận chuyển bệnh nhân từ BV này sang BV khác cần được thực hiện bằng xe cứu thương, nhân viên vận chuyển cần mang mặc PT PHCN đầy đủ, bệnh nhân không cần mặc PT PHCN mà chỉ cần đeo khẩu trang y tế. Sau khi vận chuyển, bàn giao cần lau khử khuẩn xe vận chuyển đúng quy trình.
7. HOẠT ĐỘNG CHUYÊN TRÁCH KIỂM SOÁT NHIỄM KHUẨN
Là bộ phận chuyên trách trong phòng ngừa, kiểm soát NKBV trong đó có COVID-19, các khoa KSNK cần rà soát, đánh giá lại toàn bộ các hoạt động của BV để đề xuất kế hoạch, xây dựng các quy trình ứng phó chặt chẽ về tất cả các bộ phận trong ứng phó đại dịch.
7.1. Giám sát lây nhiễm COVID-19
Để giảm thiểu nguy cơ lây nhiễm, ngoài các hoạt động giám sát đã được đề cập ở các phần trước, một số lưu ý sau cần được áp dụng:
- Ứng dụng công nghệ thông tin tối đa để nâng cao hiệu quả giám sát mà vẫn giảm thiểu được tiếp xúc, phơi nhiễm với bệnh nhân COVID-19.
- Cần xác định lại các nội dung giám sát và công đoạn giám sát bắt buộc phải thực hiện khi ở gần bệnh nhân, các thông tin có thể thu thập tại vùng sạch hoặc từ phần mềm quản lý BV cần được thu thập riêng, trước hoặc sau khi ở bệnh phòng.
- Hạn chế sử dụng các biểu mẫu giám sát giấy, sử dụng phần mềm, chương trình trên thiết bị di động được ưu tiên trong mùa dịch. Đối với các đơn vị chưa thể áp dụng được các phần mềm chuyên biệt, việc ứng dụng tối đa các phần mềm miễn phí như Google form, Google sheet, Kobotoolbox… Các dữ liệu nên được nhập thẳng vào phần mềm online, hoặc chuyển gián tiếp các ảnh chụp thông tin qua các phần mềm miễn phí như Zalo, Viber, Facebook messenger…
- Dữ liệu cần được phân tích nhanh chóng để cung cấp thông tin phản hồi cho NVYT và các bộ phận liên quan nhanh chóng nhất. Việc phân tích dữ liệu nên được thực hiện tự động, trực tuyến; kết quả cần được trình bày khoa học nhưng cũng cần rất trực quan để việc tiếp nhận thông tin được dễ dàng hơn, một số phần mềm có thể được cân nhắc sử dụng như Datastudio, Google trang trình bày, Power point…
- Các lớp tập huấn nhằm tuyên truyền về nguy cơ lây nhiễm, cách phòng ngừa cần được tiến hành thường xuyên, trực quan để mọi NVYT và bệnh nhân biết và thực hành đúng.
7.2. Khử khuẩn tiệt khuẩn dụng cụ y tế
- Nhân viên xử lý dụng cụ cần được tiêm đủ mũi vắc xin phòng COVID-19.
- Khuyến khích dùng dụng cụ 1 lần, song nếu không thể, cần thực hiện quá trình xử lý dụng cụ dùng lại một cách cẩn trọng.
- Dụng cụ y tế sau khi sử dụng cần được tráng dưới vòi nước chảy để loại bỏ máu dịch tiết ngay tại các đơn nguyên điều trị, sau đó khử nhiễm sơ bộ với dung dịch chứa chlorine hoạt hoá với nồng độ 0,05% trong 10 phút, rồi vớt ra cho vào trong hộp kín, có chứa nước mềm hoặc dung dịch ngâm rửa dụng cụ chuyên dụng có chứa
- Dùng hộp kín để dán nhãn “DỤNG CỤ CÓ NGUY CƠ NHIỄM SARS-COV-2” và vận chuyển dụng cụ về phòng xử lý dụng cụ của khoa KSNK.
- Nhân viên xử lý dụng cụ mặc PT PHCN đầy đủ tiến hành mở hộp, ngâm dụng cụ với dung dịch đánh rửa dụng cụ chuyên dụng có enzyme trong thời gian khuyến cáo của nhà sản xuất, thông thường là 5-10 phút trước khi tiến hành đánh rửa dụng cụ theo quy trình thông thường.
- Dụng cụ được đánh rửa, làm khô rồi chuyển sang phòng đóng gói và tiệt khuẩn qua passbox chuẩn, nhân viên tại khu vực này không cần mang PT
- Dụng cụ được đóng gói và tiệt khuẩn nhiệt độ cao hoặc nhiệt độ thấp phù hợp với chất liệu làm dụng cụ.
- Chuyển dụng cụ sang kho vô khuẩn và sẵn sàng cấp phát để sử dụng lại.
7.3. Cung ứng đồ vải
- Đồ vải sạch cho bệnh nhân và NVYT được cung ứng đến khu sạch của các đơn nguyên điều trị (nếu có).
- Hộ lý tại các đơn vị này sẽ chuyển đồ vải sạch đến các vị trí cần thiết.
- Đồ vải sau sử dụng sẽ được gom lại tại khu vực lưu trữ đồ vải bẩn và bàn giao lại cho khoa
- Nhân viên khoa KSNK mang mặc PT PHCN đầy đủ đến tiếp nhận đồ vải được đựng trong các túi màu vàng dán nhãn “ĐỒ VẢI CÓ NGUY CƠ NHIỄM SARS-COV-2” rồi chuyển về khoa KSNK.
- Nếu giặt tại chỗ thì không cần cho thêm vào một lần túi vàng, nếu chuyển cho đơn vị giặt là thuê ngoài thì cho thêm vào một lần túi vàng nữa.
- Chuyển giao cho công ty giặt hoặc tiến hành giặt tại chỗ.
- Áp dụng ngâm với dung dịch khử khuẩn chứa chlorine hoạt hoá với nồng độ 0,05% trong 10 phút rồi giặt bình thường với chế độ nước nóng.
- Tốt nhất là sấy bằng máy, nếu không có máy sấy cần phơi đồ vải tại nơi có nhiều nắng và thoáng.
- Thu, là, gấp rồi chuyển lại kho đồ vải sạch.
7.4. Quản lý chất thải y tế
Chất thải y tế của các cơ sở y tế điều trị bệnh nhân COVID-19 được quản lý theo các quy định tại Thông tư liên tịch số 58/TTLT-BYT-BTNMT năm 2015 và tại QĐ số 5188/QĐ-BYT năm 2020. Theo đó:
- Nếu có phân vùng rõ ràng, có thể xác định được chính xác các khu vực có điều trị bệnh nhân COVID-19 và các khu vực hành chính hậu cần thì có thể phân chia chất thải y tế (CTYT) thành 3 nhóm như quy định tại TTLT số Trong đó, CTYT thông thường là các chất thải phát sinh từ khu vực hành chính, hậu cần; mọi CTYT phát sinh trong khu vực điều trị đều là chất thải nguy hại có nguy cơ lây nhiễm.
- Chất thải phát sinh tại các khu điều trị bệnh nhân COVID-19 là chất thải nguy hại lây nhiễm.
- Thùng đựng chất thải lây nhiễm tại nơi lưu giữ tạm thời phải được đậy nắp kín, đảm bảo không bị rơi, rò rỉ chất thải trong quá trình thu gom về khu lưu giữ tập trung trong khuôn viên của bệnh viện ít nhất 2 lần/ngày và khi có yêu cầu.
- Nhân viên thu gom, vận chuyển chất thải có nguy cơ chứa SARS-CoV-2 mang PT PHCN theo đúng quy định.
- Trước khi vận chuyển tới nơi tập trung chất thải của bệnh viện, chất thải phải được gói kín trong túi ni-lon màu vàng ngay trong buồng cách ly sau đó đặt vào 1 túi thu gom khác màu vàng bên ngoài buồng cách ly và dán nhãn “Chất thải có nguy cơ chứa SARS-CoV-2”.
- Khi đã chuyển chất thải tới nơi tập trung chất thải của bệnh viện, chất thải được xử lý tiêu hủy tập trung như những chất thải lây nhiễm cao khác. Tuyệt đối không mở túi chất thải này khi lưu giữ, vận chuyển và xử lý.
- Chất tiết đường hô hấp (đờm, rãi, dung dịch họng, dịch phế quản của bệnh nhân) phải được xử lý triệt để bằng dung dịch 1,0% Clo hoạt tính với tỉ lệ 1:1 trong thời gian ít nhất 10 phút sau đó thu gom theo quy định.
- Chất thải phát sinh từ phòng xét nghiệm cần được hấp ở nhiệt độ 1210C trong vòng 20 phút trước khi tập trung chất thải và xử lý theo quy định.
7.5. Vệ sinh bệnh viện
- Tất cả bề mặt nhìn rõ hay không nhìn rõ có dính máu, dịch tiết, chất thải từ người nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 đều phải được làm sạch và lau khử khuẩn tối thiểu ngày 2 lần và khi cần (sau khi khám, làm xét nghiệm, làm thủ thuật, vương vãi máu và dịch, sau chuyển/ra viện, tử vong).
- Tất cả bề mặt, bao gồm cả bề mặt các thiết bị, phương tiện vận chuyển phải được làm sạch, lau khử khuẩn bằng các hóa chất khử khuẩn được Bộ Y tế cấp phép.
- NVYT khi thực hiện làm sạch, khử khuẩn các bề mặt liên quan đến người nhiễm SARS-CoV-2 cần tuân thủ nghiêm ngặt nguyên tắc, kỹ thuật vệ sinh bề mặt và các biện pháp phòng ngừa theo đường lây truyền.
- Nhân viên thực hiện làm sạch, khử khuẩn bề mặt môi trường trong Bệnh viện điều trị người bệnh COVID-19 phải được tập huấn các quy trình làm sạch, khử khuẩn bề mặt và cách sử dụng đúng và nghiêm ngặt đầy đủ phương tiện PHCN khi thực hiện.
Kỹ thuật thực hiện:
- Chia khu vực làm hai, có biển báo tránh trơn trượt, ướt trước khi lau vệ sinh sàn nhà, sảnh, cầu thang.
- Lau theo đường zíc zắc, từ trên xuống, từ trong ra ngoài và từ vùng sạch nhất đến vùng kém sạch.
- Khi dùng hóa chất dạng phun hoặc xịt, hóa chất dạng xịt bề mặt nên xịt hóa chất vào giẻ lau sau đó lau; nếu lau nền nhà, xịt đến đâu lau đến đó. Không phun, xịt hóa chất khi có bệnh nhân.
- Lau khu vực sạch hơn trước, sau đó đến khu vực bị nhiễm khuẩn nhiều hơn: đầu tiên lau bề mặt đồ vật không thường xuyên chạm vào, sau đó lau bề mặt đồ vật thường xuyên chạm vào (Khi một bề mặt đồ vật đã được lau sạch, hãy thay mới khăn lau đã sử dụng bằng khăn khác hoặc mỗi tải lau nhà lau tối thiểu 20 m2 cho một lần sử dụng, sau đó thay tải mới).
Khử khuẩn không khí:
- Máy khử khuẩn không khí có phin lọc HEPA/Plasma có thể được sử dụng và liên tục chạy để khử khuẩn không khí trong môi trường có hoạt động của Bệnh viện điều trị người bệnh COVID-19.
- Nếu không có máy khử khuẩn không khí có thể sử dụng đèn cực tím trong 1 giờ mỗi lần. Thực hiện thao tác này ba lần một ngày.
- Thực hiện lau khử khuẩn đối với các bề mặt thường xuyên tiếp xúc (xe tiêm, xe vận chuyển đồ vải dụng cụ, tay nắm cửa…) ngay sau mỗi lần sử dụng hoặc có tiếp xúc.
- Với những đồ vật, bề mặt có dính máu, dịch tiết, phân, chất nôn của bệnh nhân bằng mắt thường nhìn thấy cần lau bằng dung dịch khử khuẩn có nồng độ Clo hoạt tính 0,5% để khô hóa chất, thời gian hóa chất tiếp xúc với bề mặt môi trường ít nhất 10 phút, sau đó lau lại với hóa chất lần 2 với nồng độ 0,1%, lau cuối cùng với nước sạch.
7.6. Tổ chức cung ứng vật tư, thuốc an toàn
- NVYT thực hiện cung ứng vật tư, thuốc đến các đơn nguyên điều trị cần nắm rõ và thực hiện đúng về sử dụng phương tiện phòng hộ cá nhân và luồng di chuyển tại Bệnh viện điều trị người bệnh COVID-19.
- Đối với NVYT cần cung ứng thuốc, vật tư hoặc sửa chữa vật tư vào bên trong các đơn nguyên điều trị cần tuân thủ đúng việc mặc – cởi phương tiện phòng hộ cá nhân và vệ sinh cá nhân sau khi thực hiện xong công việc.
- Đối với NVYT cung ứng thuốc, vật tư đến các đơn nguyên điều trị bằng luồng màu xanh cần mang khẩu trang y tế, giữ khoảng cách an toàn với NVYT đang làm việc tại các đơn nguyên điều trị.
- Vật tư được sử dụng trong đơn nguyên điều trị muốn đưa ra bên ngoài (như kìm, kéo, panh,…) cần được lau khử khuẩn bằng dung dịch khử khuẩn được Bộ Y tế cấp phép trước khi đưa ra bên ngoài.
- Với thuốc trong đơn nguyên điều trị muốn đưa ra bên ngoài cần được bỏ vào trong hộp kín, có nắp đậy và được lau khử khuẩn hộp đựng thuốc bằng dung dịch khử khuẩn được Bộ Y tế cấp phép trước khi đưa ra bên ngoài.
7.7. Phòng ngừa lây nhiễm liên quan đến thi hài
- Áp dụng triệt để các biện pháp phòng ngừa chuẩn và phòng ngừa cách ly theo đường tiếp xúc và giọt bắn khi vận chuyển, xử lý thi hài.
- Chỉ NVYT có nhiệm vụ, người nhà bệnh nhân đã được hướng dẫn quy trình phòng ngừa và được trang bị đầy đủ phương tiện PHCN phù hợp mới được tham gia xử lý thi hài người nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Đảm bảo không phát tán mầm bệnh trong quá trình xử lý, vận chuyển, hỏa táng và mai táng thi hài người nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2.
- Chuyển bệnh nhân cách ly khác trong buồng bệnh (nếu có) sang buồng cách ly khác trước khi thực hiện xử lý thi hài.
- Thi hài người nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 phải được hỏa táng, chỉ mai táng trong trường hợp không thực hiện được việc hỏa táng.
- Thi hài phải được khâm liệm càng sớm càng tốt và hỏa táng hoặc mai táng trong vòng 24 giờ kể từ khi tử
- Tất cả các chất thải phát sinh trong quá trình xử lý, vận chuyển, hỏa táng hoặc mai táng thi hài người nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 phải được xử lý như chất thải lây nhiễm.
TÀI LIỆU THAM KHẢO
- CDC (2021). Interim Infection Prevention and Control Recommendations for Health- care Personnel During the Coronavirus Disease 2019 (COVID-19)
- HSE Health Protection Surveillance Centre (2021). Interim Guidance on Infection Prevention and Control for the Health Service Executive 2021. (V1.3. 11.01.2021) Truy cập 25/9/2021 tại https://www.hpsc.ie/a-z/microbiologyantimicrobialresistance/infec– tioncontrolandhai/guidelines/Interim%20HSE%20Guidance%20on%20IPC.pdf.
- Jayaweera, , Perera, H., Gunawardana, B., & Manatunge, J. (2020). Transmission of COVID-19 virus by droplets and aerosols: A critical review on the unresolved dichotomy. Environmental research, 188, 109819. https://doi.org/10.1016/j.envres.2020.109819
- (2021). Infection prevention and control during health care when coronavirus disease (COVID-19) is suspected or confirmed: Interim guidance
- Bộ Y tế (2020). Quyết định 5188/QĐ-BYT, ngày 14/12/2020: Hướng dẫn phòng và kiểm soát lây nhiễm SARS-CoV-2 trong cơ sở khám bệnh, chữa bệnh
- Bộ Y tế, (2021). Quyết định 4159/QĐ-BYT, ngày 28/8/2021: Hướng dẫn sử dụng phương tiện phòng hộ cá nhân phòng, chống bệnh dịch COVID-19
- Bộ Y tế (2012). Quyết định 3671/QĐ-BYT, ngày 27/9/2012. Phê duyệt các hướng dẫn kiểm soát nhiễm khuẩn. (Khử khuẩn tiệt khuẩn; Phòng ngừa chuẩn; Phòng ngừa viêm phổi bệnh viện; Phòng ngừa nhiễm khuẩn huyết; Phòng ngừa nhiễm khuẩn vết mổ; Tiêm an toàn)
- Bộ Y tế, (2021). Quyết định số 3355/QĐ-BYT ngày 08/7/2021 về việc Ban hành Kế hoạch triển khai chiến dịch tiêm vắc xin phòng COVID-19 năm 2021-2022.
- Bộ Y tế, Bộ Tài nguyên Môi trường. (2015)Thông tư liên tịch số 58/TTLT-BYT-BTNMT ngày 31/12/2015, Quy định về quản lý chất thải y tế.
- Bộ Xây dựng (2021). Quyết định 212/QĐ-BXD, ngày 01/03/2021: Hướng dẫn xây dựng Bệnh viện dã chiến điều trị người mắc bệnh truyền nhiễm gây dịch.
PHỤ LỤC
PHỤ LỤC 1: QUY TRÌNH VẬN CHUYỂN NGƯỜI BỆNH NHIỄM/NGHI NHIỄM COVID-19
| STT | TRÁCH NHIỆM | CÁC BƯỚC THỰC HIỆN | DIỄN GIẢI |
| 1 | NVYT, NVVC | Thông báo | Thông báo cho tổ vận chuyển của bệnh viện chuẩn bị xe, phương tiện.Thông báo cho khu điều trị, cách ly chuẩn bị tiếp nhận người bệnh. |
| 2 | Nhân viên y tế | Viết phiếu | Viết phiếu vận chuyển, ghi rõ thông tin người bệnh và yếu tố dịch tễ. |
| 3 | Nhân viên y tế | Mang PTPHCN | Mang đầy đủ phương tiện phòng hộ cá nhân theo quy định |
| 4 | NVYT, bệnh nhân cần vận chuyển | Đeo khẩu trang cho NB | Kiểm tra đã cho người bệnh đeo khẩu trang y tế chưa? Nếu chưa thì phát khẩu trang, hướng dẫn và yêu cầu bệnh nhân đeo khẩu trang, sát khuẩn tay bằng dung dịch chứa cồn. |
| 5 | NVYT, NVVC, bệnh nhân | Vận chuyển NB | Nhân viên y tế phối hợp với nhân viên vận chuyển đưa người bệnh lên xe ô tô, nếu từ 2 người bệnh trở lên sắp xếp ngồi cách nhau > 1Nếu phải vận chuyển người bệnh bằng cáng trên xe thì tốt nhất chỉ vận chuyển 01 người.
Vận chuyển theo tuyến đường quy định. |
| 6 | NVVC, NVYT | Bàn giao NB | Tổ chức bàn giao người bệnh cho khu điều trị cách ly. |
| 7 | NVVC, NV khoa KSNK | Khử khuẩn xe vận chuyển NB | Sau khi vận chuyển, lau khử khuẩn các vật dụng, bàn ghế và phun khử khuẩn xe ô tô ngay sau khi bàn giao bệnh nhân nhiễm/nghi ngờ nhiễm COVID-19. |
Chú thích: NVYT: nhân viên y tế; NVVC: nhân viên vận chuyển; NB: người bệnh; KSNK: kiểm soát nhiễm khuẩn; PTPHCN: phương tiện phòng hộ cá nhân.
PHỤ LỤC 2: QUY TRÌNH VỆ SINH PHƯƠNG TIỆN VẬN CHUYỂN NGƯỜI NHIỄM/NGHI NHIỄM COVID-19
| STT | TRÁCH NHIỆM | CÁC BƯỚC THỰC HIỆN | DIỄN GIẢI |
| 1 | NVVS, NVVC, NVYT | Pha hóa chất | Pha hóa chất đúng quy định và để vào trong các bình đựng hóa chất sẵn tại khu vực xử lý. |
| 2 | NVVS, NVVC, NVYT | Mang PTPHCN | Mang đầy đủ phương tiện phòng hộ cá nhân theo quy định. |
| 3 | NVVS, NVVC, NVYT | Thu gom rác thải | Mang đầy đủ phương tiện phòng hộ cá nhân theo quy định |
| 4 | NVVS, NVVC, NVYT | Lau hóa chất khử khuẩn | Thu gom các dụng cụ và chất thải cho vào các bao/túi màu vàng và gói kín, đến nơi xử lý chất thải tập trung, chú ý bao bì có ghi “Chất thải có nguy cơ lây nhiễm SARS-CoV2”. |
| 5 | NVVS, NVVC, NVYT | Cởi bỏ PTPHCN | Lau hóa chất khử khuẩn lên tất cả bề mặt phương tiện vận chuyển, để ít nhất 10 phút sau đó lau lại với các chất làm sạch (chất tẩy rửa hoặc nước sạch với xà phòng), lau khô hoặc xì khô. Khi có nhiều máu, dịch hoặc có sự cố đổ tràn máu hoặc tràn dịch cơ thể (Ví dụ: chất nôn, máu, dịch tiết sinh học…), trước tiên phải dùng khăn giấy thấm dùng một lần có tẩm Clo hoạt tính 0,5% khu trú lại và loại bỏ, dùng khăn tẩm dung dịch Clo hoạt tính 0.5% phủ lên khu vực đổ tràn để ít nhất 10 phút sau đó lau sạch lại với dung dịch khử khuẩn Clo hoạt tính 0.1%. |
Chú thích: NVYT: nhân viên y tế; NVVC: nhân viên vận chuyển; NVVS: nhân viên vệ sinh; KSNK: kiểm soát nhiễm khuẩn; PTPHCN: phương tiện phòng hộ cá nhân.
PHỤ LỤC 3: QUY TRÌNH VỆ SINH TAY
| STT | TRÁCH NHIỆM | CÁC BƯỚC THỰC HIỆN |
| Vệ sinh tay bằng xà phòng và nước | ||
| 1 | Mọi người | Làm ướt hai lòng bàn tay bằng nước. Lấy xà phòng và chà hai lòng bàn tay vào nhau cho sủi bọt. |
| 2 | Mọi người | Chà lòng bàn tay này lên mu và kẽ ngoài các ngón tay bàn tay kia và ngược lại. |
| 3 | Mọi người | Chà hai lòng bàn tay vào nhau, miết mạnh các kẽ trong ngón tay. |
| 4 | Mọi người | Chà mặt ngoài các ngón tay của bàn tay này vào lòng bàn tay kia. |
| 5 | Mọi người | Dùng bàn tay này xoay ngón cái của bàn tay kia và ngược lại. |
| 6 | Mọi người | Xoay các đầu ngón tay này vào lòng bàn tay kia và ngược lại. |
| 7 | Mọi người | Chà cổ của bàn tay và ngược lại. Rửa sạch tay dưới vòi nước chảy. |
| Vệ sinh tay với dung dịch khử khuẩn tay có chứa cồn | ||
| 1 | Mọi người | Lấy 3-5 ml dung dịch khử khuẩn tay có chứa cồn có chứa chlorhexidin và chà hai lòng bàn tay vào nhau. |
| 2 | Mọi người | Chà lòng bàn tay này lên mu và kẽ ngoài các ngón tay của bàn tay kia và ngược lại. |
| 3 | Mọi người | Chà hai lòng bàn tay vào nhau, miết mạnh các kẽ trong ngón tay. |
| 4 | Mọi người | Chà mặt ngoài các ngón tay của bàn tay này vào lòng bàn tay kia. |
| 5 | Mọi người | Dùng bàn tay này xoay ngón cái của bàn tay kia và ngược lại. |
| 6 | Mọi người | Xoay các đầu ngón tay này vào lòng bàn tay kia và ngược lại. |
| 7 | Mọi người | Chà cổ của bàn tay và ngược lại cho đến khi bàn tay khô. |
PHỤ LỤC 4: QUY TRÌNH SỬ DỤNG PHƯƠNG TIỆN PHÒNG HỘ CÁ NHÂN
| STT | TRÁCH NHIỆM | CÁC BƯỚC THỰC HIỆN | DIỄN GIẢI |
| Mang phương tiện phòng hộ cá nhân | |||
| 1 | NVYT | Vệ sinh tay | Vệ sinh tay đúng và đủ bước theo quy định. |
| 2 | NVYT | Đi bốt/bao giầy | Đi bốt/bao giầy. |
| 3 | NVYT | Vệ sinh tay | Vệ sinh tay đúng và đủ bước theo quy định. |
| 4 | NVYT | Mặc quần áo | Mặc quần và áo choàng hoặc bộ phòng hộ liền (mang tạp dề nếu có chỉ định). |
| 5 | NVYT | Mang khẩu trang | Khẩu trang y tế:Bước 1: Vệ sinh tay.
Bước 2: Mở bao gói, lấy khẩu trang ra khỏi bao, tay trái cầm vào 1 cạnh để khẩu trang nằm ngang trước ngực. Bước 3: Đặt khẩu trang lên mặt, mặt chống thấm (màu xanh) quay ra ngoài, mặt thấm hút (màu trắng) quay vào trong. 1 tay giữ mặt trước khẩu trang cố định trên mặt, 1 tay luồn 1 bên dây đeo qua tai sau đó làm ngược lại với bên kia. Bước 4: Dùng ngón 2 đầu ngón tay trỏ ấn chỉnh thanh kim loại trên mũi sao cho ôm sát sống mũi và mặt. Bước 5: 2 ngón tay cầm mép dưới của khẩu trang kéo nhẹ xuống dưới, đưa vào trong để khẩu trang bám sát vào mặt dưới cằm. |
| Khẩu trang N95:Bước 1: Vệ sinh tay.
Bước 2: Mở bao gói, đặt khẩu trang vào lòng bàn tay, cạnh có kim loại ôm vào sống mũi, hướng ra trước, để dây đeo thả tự do dưới bàn tay. Bước 3: Đặt khẩu trang phía dưới cằm, phần che mũi hướng lên trên. Bước 4: Kéo dây trên qua đầu và đặt vào đỉnh sau của đầu, dây ở trên tai. Kéo dây dưới qua đầu và đặt vào sau gáy, dây ở dưới tai. Bước 5: Đặt đầu ngón tay trỏ của 2 tay tại đỉnh sống mũi, ấn chỉnh phần che mũi sao cho khẩu trang ôm khít mũi. Bước 6: Kiểm tra độ kín của khẩu trang: * Thử nghiệm hít vào (âm tính): thở ra từ từ, nếu khẩu trang kín, áp lực âm làm cho khẩu trang bám sát vào khuôn mặt. Nếu khẩu trang không kín, không khí sẽ qua lỗ hở đi vào khẩu trang, cần điều chỉnh lại độ căng của dây đeo và làm lại thử nghiệm hít vào. * Thử nghiệm thở ra (dương tính): thở ra mạnh, nếu khẩu trang kín, áp lực dương tạo luồng không khí bên trong khẩu trang. Nếu khẩu trang không kín, cần điều chỉnh lại độ căng của dây đeo và làm lại thử nghiệm thở ra. |
|||
| 6 | NVYT | Đội mũ | Đội mũ trùm kín tóc, đầu, cổ. |
| 7 | NVYT | Kính/mặt nạ | Mang kính hoặc mặt nạ che mặt. |
| 8 | NVYT | Vệ sinh tay | Vệ sinh tay đúng và đủ bước theo quy định. |
| 9 | NVYT | Mang găng | Mang đôi găng thứ nhất. |
| 10 | NVYT | Mang găng | Mang đôi găng thứ hai (nếu cần). |
| Tháo bỏ phương tiện phòng hộ cá nhân | |||
| 1 | NVYT | Tháo găng | – Tháo lớp găng thứ nhất.– Khi tháo cuộn mặt trong găng ra ngoài, bỏ vào thùng đựng chất thải. Nếu có mang tạp dề, tháo tạp dề, cởi dây dưới trước, dây trên sau, cuộn ngược mặt trong của tạp dề ra ngoài, bỏ vào thùng chất thải. |
| 2 | NVYT | Vệ sinh tay | Vệ sinh tay đúng và đủ bước theo quy định. |
| 3 | NVYT | Tháo bỏ kính bảo hộ/mặt nạ che mặt | Tháo bỏ kính bảo hộ/mặt nạ che mặt. |
| 4 | NVYT | Vệ sinh tay | Vệ sinh tay đúng và đủ bước theo quy định. |
| 5 | NVYT | Tháo bỏ mũ, áo, quần | Khi tháo để mặt trong của trang phục lộn ra ngoài và loại bỏ vào thùng gom chất thải. |
| 6 | NVYT | Vệ sinh tay | Vệ sinh tay đúng và đủ bước theo quy định. |
| 7 | NVYT | Tháo ủng hoặc bao giầy | Tháo ủng hoặc bao giầy, lộn mặt trong ra ngoài và bỏ vào thùng chất thải. Nếu mang ủng, đặt ủng vào thùng có dung dịch khử khuẩn. |
| 8 | NVYT | Vệ sinh tay | Vệ sinh tay đúng và đủ bước theo quy định. |
| 9 | NVYT | Tháo găng | – Tháo lớp găng thứ hai (nếu đeo 2 lớp găng).– Khi tháo cuộn mặt trong găng ra ngoài, bỏ vào thùng đựng chất thải. Nếu có mang tạp dề, tháo tạp dề, cởi dây dưới trước, dây trên sau, cuộn ngược mặt trong của tạp dề ra ngoài, bỏ vào thùng chất thải. |
| 10 | NVYT | Vệ sinh tay | Vệ sinh tay đúng và đủ bước theoquy định. |
| 11 | NVYT | Di chuyển vào KV tắm | Di chuyển vào khu vực tắm để chuẩn bị vệ sinh cá nhân. |
| 12 | NVYT | Tháo khẩu trang | Khẩu trang y tếBước 1: Tháo dây đeo khẩu trang, tay không chạm vào khẩu trang, loại bỏ khẩu trang vào thùng thu gom chất thải theo đúng quy định.
Bước 2: Vệ sinh tay. Khẩu trang N95 Bước 1: Tháo dây dưới trước, tháo dây dưới qua đầu, tay không chạm vào mặt ngoài khẩu trang trong khi tháo Bước 2: Tháo dây trên sau, tháo dây trên qua đầu, tay không chạm vào mặt ngoài khẩu trang trong khi tháo. |
| 13 | NVYT | Vệ sinh tay | Vệ sinh tay đúng và đủ bước theo quy định. |
| 14 | NVYT | Vệ sinh cá nhân | Vệ sinh cá nhân. |
Chú thích: NVYT: nhân viên y tế.
PHỤ LỤC 5: QUY TRÌNH XỬ LÝ DỤNG CỤ
| STT | TRÁCH NHIỆM | CÁC BƯỚC THỰC HIỆN | DIỄN GIẢI |
| 1 | HL, ĐD sử dụng dụng cụ tại đơn nguyên | KKSB dụng cụ | KKSB dụng cụ ngay sau khi sử dụng tại đơn nguyên (xem Phụ lục 01). |
| 2 | HL tại các đơn nguyên sử dụng dụng cụ NV vận chuyểnKhoa KSNK | Giao nhận dụng cụ bẩn | – NV vận chuyển của Khoa KSNK nhận dụng cụ bẩn tại các đơn nguyên theo lịch giao nhận đã thống nhất trong toàn bệnh viện.– HL tại các đơn nguyên sử dụng dụng cụ bàn giao dụng cụ bẩn cho NV vận chuyển của Khoa KSNK theo hướng dẫn giao nhận dụng cụ tại Phụ lục 02 và 01.KSNK
Dụng cụ được làm sạch tại khu vực xử lý dụng cụ bẩn của Khoa KSNK ngay sau khi nhận về (xem phụ lục 03). Phát hiện và thông báo cho thủ kho Tổ KK – TK, Lãnh đạo Khoa KSNK để thay thế những dụng cụ không đúng chủng loại, mẫu mã, không đáp ứng yêu cầu chuyên môn (xem phụ lục 04). |
| 3 | NV đánh rửa – Khoa KSNK | Làm sạch DC | |
| 4 | NV đánh rửa – Khoa KSNK | Kiểm tra, thay thế dụng cụ | |
| 5 | NV đánh rửa – Khoa KSNK | Đóng gói | Sử dụng hộp hấp, toan vải hoặc giấy chịu nhiệt để đóng gói trước khi TK (xem phụ lục 05). |
| 6 | NV vận hành – Khoa KSNK | KK-TK dụng cụ | Tiệt khuẩn dụng cụ bằng nhiệt ướt hoặc tiệt khuẩn nhiệt độ thấp công nghệ Plasma (Xem phụ lục 06). |
| 7 | NV vận hành – Khoa KSNK NVYT sử dụng dụng cụ tại các đơn nguyên | Kiểm tra chất lượng KK-TK | Nhận dạng sản phẩm, giám sát thông số chạy máy, chỉ thị hóa học, sinh học và kiểm tra bao gói dụng cụ. |
| 8 | NV vận hành -Khoa KSNK | Lưu trữ Dc | Lưu giữ dụng cụ sau TK tại khoa KSNK đề duy trì độ vô khuẩn của các dụng cụ đã được TK cho đến khi mở ra sử dụng (xem phụ lục 05). |
| 9 | NV vận chuyển – Khoa KSNK và NVYT tại đơn nguyên sử dụng dụng cụ | Giao nhận dụng cụ sau KK-TK | NV vận chuyển của Khoa KSNK bàn giao dụng cụ đã được KK- TK cho NVYT tại đơn nguyên sử dụng dụng cụ (xem Phụ lục 02 và 01.KSNK)Báo cáo công việc vào cuối ngày làm việc (02.KSNK) |
| 10 | NVYT tại các đơn nguyên | Kiểm tra, giám sát, sử dụng | NVYT tại các đơn nguyên thực hiện kiểm tra, giám sát chất lượng dụng cụ trước khi sử dụng |
Chú thích: HL: hộ lý; ĐD: điều dưỡng; NVYT: nhân viên y tế; NV: nhân viên; KSNK: kiểm soát nhiễm khuẩn; DC: dụng cụ; KKSB: khử khuẩn sơ bộ; KK-TK: khử khuẩn – tiệt khuẩn.
PHỤ LỤC 6: QUY TRÌNH XỬ LÝ ĐỒ VẢI
| STT | TRÁCH NHIỆM | CÁC BƯỚC THỰC HIỆN | DIỄN GIẢI |
| 1 | Tổ ĐV- Khoa KSNKHL phụ trách ĐV tại các đơn nguyên | Bảo quản và cấp phát ĐV | Tổ đồ vải cấp phát đồ vải sạch cho hộ lý phụ trách đồ vải tại các Đơn nguyên hằng ngày theo số lượng và chủng loại theo nhu cầu và hoạt động chuyên môn y tế.Các Đơn nguyên phải lên danh mục, cơ số đồ vải và báo trước cho khoa KSNK.
Đồ vải dùng cho người nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 phải được bảo quản trong tủ kín hoặc để vào kệ sạch trong kho. |
| 2 | Tổ ĐV- Khoa KSNKHL phụ trách ĐV tại các đơn nguyên | Thu gom vận chuyển ĐV | Nhân viên thu gom đồ vải bẩn phải mang đầy đủ PT PHCN theo quy định trước khi thực hiện và vệ sinh tay, loại bỏ găng trang phục phòng hộ đúng quy trình sau khi kết thúc công việc. Hộ lý phụ trách đơn nguyên thu gom toàn bộ đồ vải tại nơi phát sinh đồ vải bẩn khu vực lưu giữ tạm thời đồ vải bẩn. Không rũ, đổ, đếm đồ vải thu gom tại nơi thải bỏ đồ vải. Đồ vải được thu gom vào túi màu vàng chống thấm đặt trong thùng có nắp đậy kín và buộc kín trước khi chuyển đến kho đồ vải bẩn.
NV khoa KSNK thực hiện thu gom đồ vải bẩn từ khu vực lưu giữ tạm thời đồ vải bẩn về kho đồ vải bẩn của khoa KSNK. Tất cả túi đựng đồ vải khi chuyển ra ngoài phải cho lồng vào một túi khác rồi chuyển công ty giặt, bao ghi nhãn: “ĐỒ VẢI CÓ NGUY CƠ CHỨA SARS-COV-2”. |
| 3 | Công ty giặt làNV Khoa KSNK | Giao nhận ĐV bẩn tại khoa KSNK | Tổ Đồ vải và công ty giặt là cùng cân đồ vải, bàn giao và ký xác nhận vào số phiếu giao nhận đồ vải. |
| 4 | Công ty giặt là | Giặt đồ vải | Đồ vải sau khi thu gom về công ty giặt được cho ngay vào máy giặt ngay và giặt theo chế độ giặt hóa chất hoặc xà phòng với nhiệt độ 60-70°C. Ngâm đồ vải của người nhiễm hoặc nghi ngờ nhiễm SARS-CoV-2 đã sử dụng vào dung dịch hóa chất chứa 0,01-0,1% Clo hoạt tính tùy mức độ ô nhiễm của đồ vải tối thiểu trong 10 phút trước khi giặt (ngâm trong máy).Làm khô đồ vải bằng sấy hoặc phơi tại nơi riêng có nhiều ánh nắng, là khô.
Đồ vải sau khi làm khô phải được là phẳng để vào tủ kín, khô ráo, cấp phát theo quy định cho NB sử dụng. |
| 5 | Công ty giặt là | Là gấp đóng gói ĐV | Công ty giặt là chịu trách nhiệm là, gấp, đóng gói riêng từng loại đồ vải theo đúng số lượng quy định trước khi chuyển cho Tổ đồ vải, khoa KS |
| 6 | Tổ ĐVCông ty giặt là | Giao nhận ĐV sạch | Công ty giặt là bàn giao đồ vải sạch cho Tổ Đồ vải khoa KSNK theo số lượng đồ vải bẩn được bàn giao cho công ty.Tiến hành kiểm đếm số lượng đồ vải. |
| 7 | Tổ ĐV, Khoa KSNK | Lưu trữ vận chuyển ĐV sạch | Lưu giữ trong kho sạch tới khi sử dụng.Sử dụng xe riêng để vận chuyển đồ vải sạch đến các Đơn nguyên.
Đồ vải sạch được che phủ hoặc có vải bọc để phòng ô nhiễm khi vận chuyển. |
| 8 | ĐD trưởng/KTV
trưởng các đơn nguyên HL các đơn nguyên |
Quản lý ĐV tại các đơn nguyên | Hướng dẫn, nhắc nhở NB và gười nhà NB, NVYT tuân thủ đúng lịch thay đồ vải và quy định quản lý đồ vải của bệnh.Quản lý lượng đồ vải được giao: Cơ số đồ vải phục vụ thay đột xuất, đồ vải người bệnh đang sử dụng, đồ vải phục vụ các hoạt động chuyên môn.
Đề xuất và lập dự trù gửi bệnh viện về các chủng loại đồ vải mới cần thiết cho công tác chăm sóc và điều trị. |
Chú thích: HL: hộ lý; ĐD: điều dưỡng; NVYT: nhân viên y tế; NV: nhân viên; KSNK: kiểm soát nhiễm khuẩn; ĐV: đồ vải; KTV: kỹ thuật viên; PT PHCN: phương tiện phòng hộ cá nhân; NB: người bệnh.
PHỤ LỤC 7: QUY TRÌNH VỆ SINH MÔI TRƯỜNG BỀ MẶT
| TRÁCH NHIỆM | CÁC BƯỚC THỰC HIỆN | NỘI DUNG THỰC HIỆN |
| Nhân viên vệ sinh/ NVYT | Chuẩn bị phương tiện |
|
| Nhân viên vệ sinh/ NVYT | Mang phương tiện PHCN | Mang phương tiện PHCN theo đúng hướng dẫn trước khi vào khu vực cách ly và trong suốt quá trình thực hiện làm sạch, khử khu- ẩn bề mặt môi trường khu cách ly. |
| Nhân viên vệ sinh/ NVYT | Thu gom | Lau ẩm và thu gom chất thải vào các bao và thùng đựng chất thải lây nhiễm theo đúng quy định trước khi lau khử khuẩn. |
| Nhân viên vệ sinh/ NVYT | Khử khuẩn buồng bệnh |
|
| Nhân viên vệ sinh/ NVYT | Thu gom dụng cụ |
|
| Nhân viên vệ sinh | Xử lý khăn lau | Nhân viên vệ sinh ngâm khử khuẩn khăn lau bề mặt,… bằng dung dịch Javen nồng độ 0,5%, sau đó chuyển sang khu giặt. |
| Nhân viên vệ sinh/ NVYT | Vệ sinh sau thực hiện | NVYT cởi bỏ trang phục PHCN và VST với xà phòng và nước, để khô, VST với dung dịch có chứa cồn ngay sau khi kết thúc công việc vệ sinh môi trường |
Chú thích: NVYT: nhân viên y tế; PHCN: phòng hộ cá nhân; NB: người bệnh; VST: vệ sinh tay.
PHỤ LỤC 8: QUY TRÌNH PHÒNG NGỪA LÂY NHIỄM SARS-COV-2 CHO NGƯỜI NHÀ VÀ KHÁCH TĂM
| TRÁCH NHIỆM | CÁC BƯỚC THỰC HIỆN | NỘI DUNG THỰC HIỆN |
| Khách thăm, người nhà, NVYT | Trước khi vào buồng cách ly |
|
| Khách thăm, người nhà, NVYT | Trong phòng cách ly |
|
| Khách thăm, người nhà | Ra khỏi phòng cách ly |
|
Chú thích: NVYT: nhân viên y tế; NB: người bệnh; KSNK: kiểm soát nhiễm khuẩn; PHCN: phòng hộ cá nhân.
PHỤ LỤC 9: QUY TRÌNH PHÒNG NGỪA LÂY NHIỄM SARS-COV-2 CHO CÁC NHÂN VIÊN TẠI BỆNH VIỆN ĐIỀU TRỊ NGƯỜI BỆNH COVID-19
| TRÁCH NHIỆM | CÁC BƯỚC THỰC HIỆN | NỘI DUNG THỰC HIỆN |
| NVYT | Tập huấn, đào tạo | Tập huấn, đào tạo nâng cao kiến thức, kỹ năng phòng ngừa lây nhiễm COVID-19:
|
| NVYT | Thực hành an toàn |
|
| NV KSNK | Đánh giá nguy cơ phơi nhiễm |
|
| Lưu trữ tạm thời NVYT phơi nhiễm | Có khu vực cho NVYT cách ly tạm thời chờ kết quả xét nghiệm SARS- CoV-2 trong thời gian tối thiểu 14 ngày. |
Chú thích: NVYT: nhân viên y tế; NV KSNK: nhân viên kiểm soát nhiễm khuẩn; PHCN: phòng hộ cá nhân; VST: vệ sinh tay.
PHỤ LỤC 10: QUẢN LÝ CHẤT THẢI Y TẾ
| TRÁCH NHIỆM | CÁC BƯỚC THỰC HIỆN | MÔ TẢ/TÀI LIỆU LIÊN QUAN |
| NVYT, bệnh nhân, người nhà bệnh nhân | Phân loại cô lập chất thải |
|
| NVYT chuyên trách xử lý chất thải | Xử lý ban đầu | Chất thải phát sinh trong các phòng xét nghiệm có nguy cơ lây nhiễm cao: găng tay, lam kính, ống nghiệm, môi trường nuôi cấy, các dụng cụ lưu giữ các tác nhân lây nhiễm, bệnh phẩm, túi đựng máu… Phải được xử lý ban đầu tại nơi phát sinh chất thải bằng phương pháp hấp ướt ở 121°C trong thời gian 20 phút hoặc ngâm chất thải trong dung dịch Cloramin B 1-2% hoặc Javen 1-2% trong thời gian tối thiểu 30 phút. |
| Điều dưỡng, hộ lý tại các đơn nguyên | Thu gom |
|
| Nhân viên vệ sinh công nghiệp | Vận chuyển đến nơi lưu trữ |
|
| Nhân viên vệ sinh công nghiệp | Bàn giao chất thải | Nhân viên công ty vệ sinh công nghiệp tập kết chất thải y tế tại khu lưu giữ tạm thời. |
| Nhân viên vệ sinh công nghiệp | Lưu trữ tập trung chất thải |
|
| Nhân viên khoa KSNK, Nhân viên công ty xử lý chất thải | Bàn giao chất thải để xử lý | Chất thải được bàn giao cho công ty xử lý chất thải để tiến hành thiêu đốt. Số lượng từng loại chất thải được ghi vào biên bản bàn giao xác nhận giữa hai bên (theo Biểu mẫu 1).Lưu lại biên bản bàn giao chất thải y tế tại Khoa kiểm soát nhiễm khuẩn. |
| Phòng Điều Dưỡng, Khoa KSNK, Tổ An ninh BV | Kiểm tra, giám sát |
|
Chú thích: NVYT: nhân viên y tế; KSNK: kiểm soát nhiễm khuẩn; BV: bệnh viện.
