Bệnh sản phụ khoa
Hội chứng dải sợi ối (AMNIOTIC BAND SYNDROME)
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Các điểm chính
Thuật ngữ
Vẫn còn đang tranh luận về nguyên nhân, nhưng khái niệm đơn giản nhất là màng ối vỡ vướng vào các phần của thai nhi
Hình ảnh
Khiếm khuyết phân bố bất đối xứng là đặc điểm đặc trưng của hội chứng
- Biến dạng sọ-mặt thường nặng
- Khiếm khuyết thành bụng thường lớn, phức tạp, các tạng trong ổ bụng lộn ra ngoài
- hoàn toàn
- Phù nề chi xa vị trí dải sợi ối co thắt có thể tiến triển thành cắt cụt chi (limb
- amputation)
- Dòng chảy Doppler xa vị trí dải sợi ối co thắt được dùng để xác định các trường hợp có khả năng phẫu thuật trong bào thai
- Lưu lượng máu bất thường nhưng vẫn còn ở xa vị trí dải sợi ối co thắt có thể giúp xác định các trường hợp phù hợp để phẫu thuật trong bào thai
- 75% trường hợp chi còn chức năng sau phẫu thuật, dựa trên một tổng quan y văn năm 2019.
- Dải sợi ối có thể dính chặt và khó thấy
- Tìm kiếm vận động hạn chế ở vùng bị ảnh hưởng
- Thay đổi tư thế mẹ có thể khiến thai nhi “trôi” ra khỏi thành tử cung, cho thấy dải sợi ối ngắn
Chẩn đoán phân biệt hàng đầu
- Bất thường phức hợp cơ thể (Body stalk anomaly)
- Dị tật phát triển sọ-mặt hoặc khiếm khuyết thành bụng: Tất cả đều có sự phân bố giải phẫu đã được xác định từ quá trình phát triển phôi thai CÁC VẤN ĐỀ LÂM SÀNG
- Khiếm khuyết từ rất nhỏ cho đến gây chết
- Đình chỉ thai nghén đối với các khiếm khuyết lớn (khiếm khuyết sọ não, khe hở
- thành bụng (abdominoschisis) lớn )
- Ly giải các dải sợi ối (lysis of bands) đối với các chi có nguy cơ trong tử cung
- Nguy cơ ối vỡ non, sinh non và cân nặng khi sinh thấp
Bảng kiểm chẩn đoán
- Luôn cần phải xem xét hội chứng dải sợi ối khi phát hiện các khiếm khuyết thành bụng hoặc sọ não bất thường.
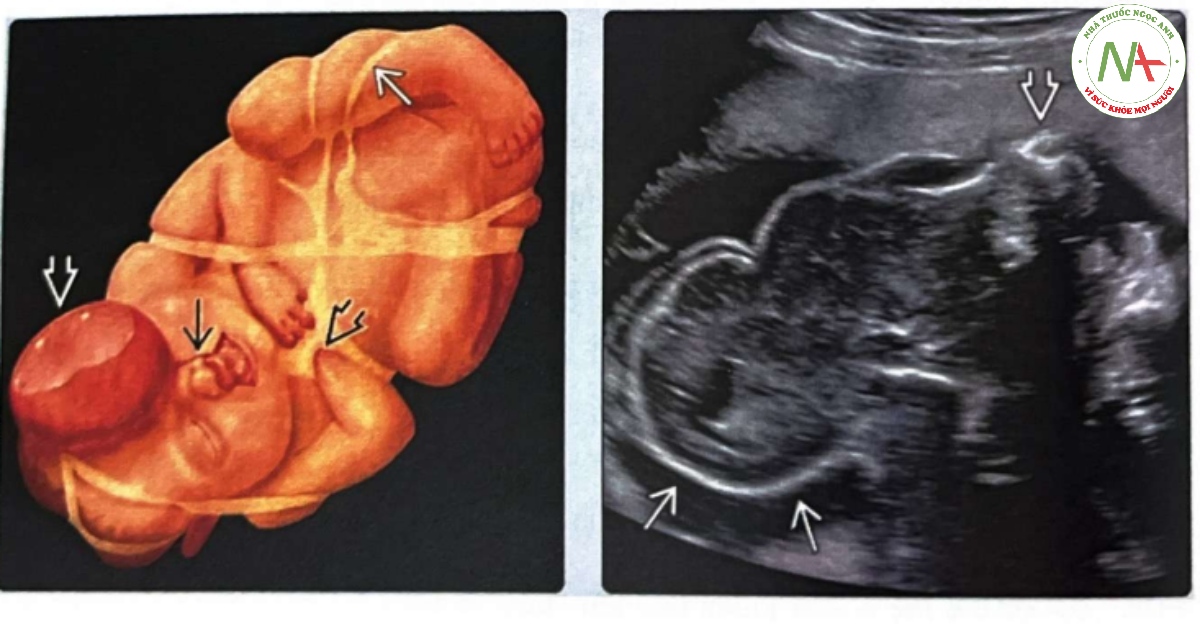
(Trái) Đồ họa cho thấy các biểu hiện khác nhau của hội chứng dải sợi ối (ABS); chúng bao gồm các biến dạng như co thắt hoặc cắt cụt chi và các tình trạng gián đoạn (disruptions) như khe hở mặt và thoát vị não và thoát vị não . (Phải) Siêu âm mặt cắt dọc cho thấy một lượng lớn não không được xương che phủ. Không có hốc vì khiếm khuyết bắt đầu ngay phía trên mũi . Sự bất đối xứng hoặc không có hốc mắt làm gia tăng nghi ngờ về dải sợi ối là nguyên nhân gây ra khiếm khuyết xương sọ như vậy.
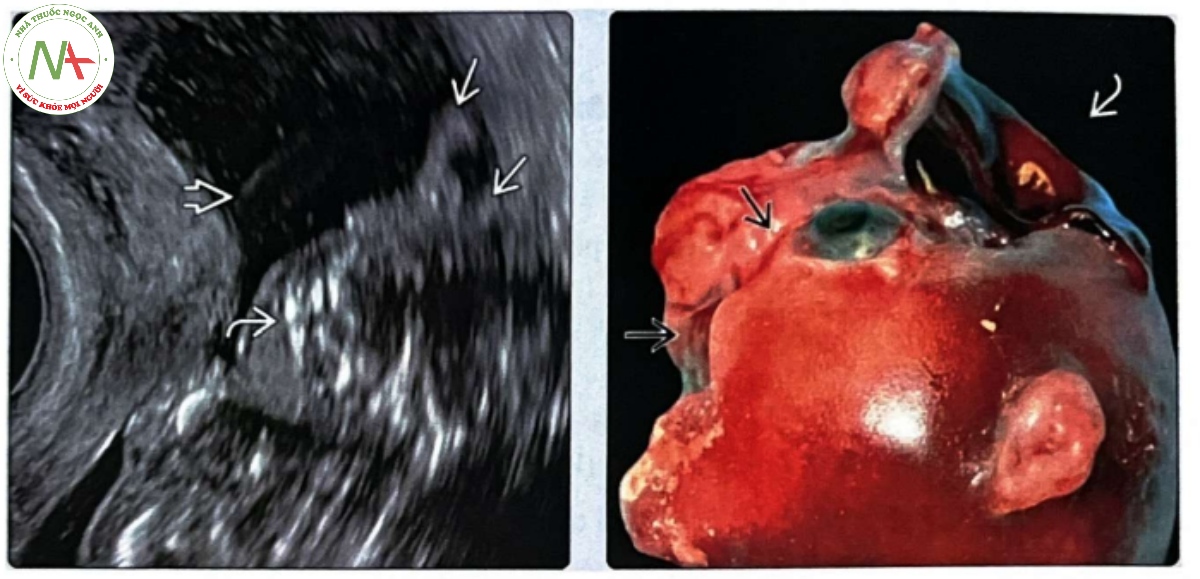
(Trái) Siêu âm qua ngả âm đạo cho thấy mô bị phân mảnh, vô định hình phía trên xương mặt . Có những mảnh vụn tăng âm trong nước ối cũng như các cấu trúc tăng âm dạng sợi mảnh là dải sợi ối. (Phải) Hình ảnh khám nghiệm tử thi trong một cùng một trường hợp bị ABS tổn thương gây chết cho thấy phần não trên lều gần như bị phá huỷ hoàn toàn . với một khe hở mặt lớn, bất đối xứng
Hội chứng dải sợi ối (AMNIOTIC BAND SYNDROME)
Thuật ngữ
Từ đồng nghĩa
Biến dạng, dính, cắt xén do dải sợi ối (ADAM)
Định nghĩa
Vẫn còn đang tranh luận, nhưng khái niệm đơn giản nhất là màng ối vỡ vướng và các phần của thai nhi. Nghi ngờ nhiều trường hợp “bất thường phức hợp cơ thể (limb body wall complex) thực sự do dải sợi ối
Hội chứng liên quan
Hội chứng dải sợi ối sau thủ thuật (Postprocedural amniotic band disruption sequence-PABDS) được thấy sau can thiệp trong tử cung
Hình ảnh
Đặc điểm chung
- Một hoặc nhiều khiếm khuyết nhưng không có dạng tổn thương đặc trưng. Hộp sọ, thành cơ thể có những khiếm khuyết “dạng vết chém” kỳ quái (bizarre “slash” defects).
- Khiếm khuyết phân bố bất đối xứng là đặc điểm đặc trưng của hội chứng
Dấu hiệu trên siêu âm
- Các dải sợi ối trong nước ối xuất hiện dưới dạng nhiều màng mỏng
- Có thể khó thấy, đặc biệt khi thiểu ối
- Có thể hạn chế cử động của thai nhi
- Khiếm khuyết chi là hay gặp nhất
- Thường ảnh hưởng đến ngón tay và ngón chân; dễ bị bỏ sót nếu đơn độc
- Co thắt kèm theo phù nề chi đoạn xa
- Bàn chân và bàn tay bị khoèo
- Co rút nhiều khớp
- Giả dính ngón (Pseudosyndactyly) (dính ngón đoạn xa)
- Mặt và đầu
- Khe hở mặt: Thường chỉ tổn thương một hốc mắt.
- Thoát vị não ở vị trí không phải dọc theo đường khớp
- Khiếm khuyết thành ngực: Tim lạc chỗ, khe hở xương sườn
- Khiếm khuyết thành bụng: Ruột lộn ra ngoài dạng khe hở thành bụng (Gastroschisis-like bowel extrusion), thoát vị gan dạng thoát vị rốn (omphalocele-like liver hemiation), lộn bàng quang (bladder exstrophy)
- Thiểu ối được cho là do tái hấp thu dịch rò rỉ giữa màng ối và màng đệm
- Tổn thương dây rốn đơn độc
Khuyến nghị về hình ảnh
Nếu khiếm khuyết phân bố bất thường, cần phải tìm kiếm cẩn thận các dải sợi ối
- Siêu âm bệnh nhân ở các tư thế khác nhau
- Thai nhi ở tư thế cố định
- Các dải sợi ối làm hạn chế cử động vùng bị ảnh hưởng
- Thay đổi tư thế mẹ có thể khiến thai nhi “trôi” ra khỏi thành tử cung, cho thấy dải sợi ối ngắn
Sử dụng Doppler màu để đánh giá tưới máu chi :
- Đo chỉ số xung ở gần, tại và xa vị trí dải sợi ối co thắt
- Bình thường, dòng chảy phải đối xứng và có thể lặp lại giữa hai bên
- Lưu lượng máu bất thường nhưng vẫn còn ở xa vị trí dải sợi ối co thắt có thể giúp xác định các trường hợp phù hợp để phẫu thuật trong bào thai
- Các cạm bẫy khi phân tích Doppler bao gồm thai chậm tăng trưởng (FGR) hoặc động mạch rốn duy nhất (SUA)
- FGR → lưu lượng máu chi trên bên trái < bên phải do hiện tượng “bảo vệ não” (brain sparing) làm tăng lưu lượng máu qua động mạch cánh tay đầu và động mạch
- SUA → dòng chảy bất đối xứng ở động mạch chậu, động mạch đùi
Theo dõi cẩn thận sau can thiệp bào thai, đặc biệt là điều trị hội chứng truyền máu song thai
Chẩn đoán phân biệt
Bất thường phức hợp cơ thể (Body stalk anomaly)
- Thành bụng thai nhi dính vào bánh nhau
- Màng ối liên tục với phúc mạc
- Dây rốn ngắn hoặc không có
- Vẹo cột sống là dấu hiệu chính
Các khiếm khuyết “mở” khác
Tất cả đều có sự phân bố giải phẫu đã được xác định từ quá trình phát triển phôi thai
- Anencephaly (hốc mắt đối xứng)
- Thoát vị não
- Khe hở môi
- Khe hở thành bụng
- Thoát vị rốn
Vách ngăn buồng ối (Amniotic Sheets)
- Màng ối quấn quanh dải dính (synechiae), dày ở đáy, bờ tự do mỏng
- Thai nhi có cấu trúc bình thường, di động tự do
Bóc tách màng ối-màng đệm (Chorioamniotic Separation)
- Bình thường trong giai đoạn đầu thai kỳ, không bao giờ vướng vào các phần của thai nhi
- Có thể liên quan với lệch bội
Bệnh học
Đặc điểm chung
Di truyền học
- Ngẫu nhiên, không liên quan với lệch bội
- Nguy cơ tái phát hiếm gặp liên quan với hội chứng Ehlers-Danlos và ly thượng bì bọng nước (epidermolysis bullosa)
Các yếu tố nguy cơ đã được báo cáo
- Thuốc: Methadone, lysergic acid diethylamide
- Mẹ bị chấn thương, vòng tránh thai, chọc ối
- Hội chứng Ehlers-Danlos, bệnh tạo xương bất toàn (osteogenesis imperfecta), ly thượng bì bọng nước (epidermolysis bullosa)
Nguyên nhân chưa được hiểu biết đầy đủ; giả thuyết được đề xuất không giải thích được hoàn toàn tất cả các dấu hiệu
- Giả thuyết vỡ màng ối
- Các phần thai nhi đi qua khiếm khuyết, bị mắc kẹt giữa màng ối và màng đệm
- Mất nước ối qua khiếm khuyết → thiểu ối
- Co thắt mạch máu — phù nề → biến dạng hoặc cắt cụt
- Mức độ nghiêm trọng của khiếm khuyết được cho là tương quan với tuổi thai (GA) tại thời điểm xảy ra vỡ ối (sớm = nặng hơn)
- GA ước tính tại thời điểm xảy ra tổn thương là 6-18 tuần tuổi
- Rối loạn phát triển khu trú của mô liên kết chi: Không giải thích được các khiếm khuyết sọ não, thành bụng
- Giảm tưới máu/chảy máu
- Xuất huyết/thiếu máu cục bộ là nguyên nhân gây khiếm khuyết
- Các dải sợi ối do mô thai nhi hoại tử dính vào màng ối
- Can thiệp bào thai trong hội chứng truyền máu song thai (đơn trung tâm, 672 trường hợp)
- PABDS được phát hiện khi sinh ở 2,2%, thai nhận 67%, thai cho 33%
- Chi dưới 73%, chi trên 13%, cả chi trên và chi dưới 7%, dây rốn 7% . Cắt cụt ngón chân 33%
- Thai chết do co thắt dây rốn ở 1 trường hợp (7%)
- Yếu tố nguy cơ độc lập: GA thấp khi laser, bóc tách màng ối-màng đệm sau thủ thuật.
Giai đoạn, phân độ và phân loại
Hệ thống phân loại tổn thương chi trước sinh
- Loại 1: Các dải sợi ối không có dấu hiệu co thắt
- Loại 2: Co thắt nhưng không tổn thương mạch máu (Doppler bình thường so với chi đối bên)
- 2A: Không hoặc chỉ phù bạch huyết nhẹ
- 2B: Phù bạch huyết nặng
- Loại 3: Tổn thương động mạch tiến triển. Lưu lượng được đo ở gần, tại và xa vị trí dải sợi ối co thắt
- 3A: Doppler đoạn xa bất thường khi so sánh với chi đối bên
- 3B: Không có dòng máu đến chi
- Loại 4: Cong hoặc gãy xương dài
- Loại 5: Cắt cụt trong tử cung
Các vấn đề lâm sàng
Dịch tễ học
- 1:1.200-15.000 ca sinh sống, Nam = Nữ
- Báo cáo loạt 28 trường hợp tại một trung tâm chuyển tuyến
- Tổn thương chi 71,5%
- Dây rốn 25%
- Khiếm khuyết thành bụng phức tạp 17,9%
Diễn tiến tự nhiên và Tiên lượng
- Khiếm khuyết từ rất nhỏ cho đến gây chết
- Chỉ co thắt → tiên lượng tốt với tuổi thọ bình thường
- Khiếm khuyết co thắt tự thoái triển đã được báo cáo
- Nguy cơ ối vỡ non (PROM):
- Sinh non, cân nặng khi sinh thấp. Không có khe hở thành bụng (abdominoschisis).
- GA trung bình khi sinh là 36,9 tuần
- Cân nặng trung bình khi sinh ở bách phân vị thứ 25-50
- Có khe hở thành bụng (abdominoschisis)
- GA trung bình khi sinh là 33,6 tuần
- Cân nặng trung bình khi sinh < bách phân vị thứ 5
- Sinh non, cân nặng khi sinh thấp. Không có khe hở thành bụng (abdominoschisis).
Điều trị
- Đình chỉ thai nghén đối với các khiếm khuyết lớn (khiếm khuyết sọ não, khe hở thành bụng (abdominoschisis) lớn)
- Giải phóng các dải sợi ối qua nội soi bào thai (Fetoscopic release of bands): báo cáo loạt 5 trường hợp năm 2019 + tổng quan y văn 21 trường hợp, khuyến nghị chỉ dùng trong trường hợp co thắt chỉ đơn độc
- Chi còn chức năng ở 75% với 15% biến chứng sau phẫu thuật
- PROM 38,4%
- Tỷ lệ sinh non tăng nhưng tỷ lệ tử vong chung chỉ 7,7%
- Dữ liệu tóm tắt cho thấy tình trạng tưới máu đoạn xa vị trí co thắt là yếu tố tiên lượng quan trọng nhất của thai nhi. Trong trường hợp lưu lượng máu bình thường, có thể không cần can thiệp bào thai
- Xử trí vòng thắt sau sinh bằng phẫu thuật thẩm mỹ
- Cắt bỏ hoàn toàn các mô sẹo, đóng vết thương bằng kĩ thuật Z-plasty (closure with Z-plasty) so với đóng kín vòng tròn trực tiếp (direct circular closure)
- Có thể cần vạt cơ để tái tạo mô ở một số vùng
- Tốt nhất, thai nhi bị ảnh hưởng nên được báo cáo cho cơ quan đăng ký trung tâm bằng cách sử dụng hệ thống phân loại đã được mô tả
- Đánh giá diễn tiến tự nhiên tốt hơn
- Xây dựng tiêu chí để lựa chọn các trường hợp có nguy cơ mà cần can thiệp trước sinh đối với tình trạng không gây chết
Bảng kiểm chẩn đoán
Các điểm cần lưu ý
Luôn cần phải xem xét ABS khi phát hiện các khiếm khuyết thành bụng hoặc sọ não bất thường ± co thắt/cắt cụt chi
Có thể gợi ý chẩn đoán ngay cả khi không thấy dải sợi ối
Định nghĩa về các loại khiếm khuyết trong hội chứng dải sợi ối
Thuật ngữ
Gián
Định nghĩa
đoạn | Khiếm khuyết về hình thái của cơ quan, một phần cơ quan hoặc vùng cơ thể lớn hơn do sự phá vỡ hoặc can thiệp từ bên ngoài vào quá trình phát triển bình thường ban đầu
(Disruption)
Biến dạng | Hình dạng hoặc vị trí một phần cơ thể bất thường do lực cơ học (Deformation) | gây ra
Dị dạng Khiếm khuyết về hình thái của cơ quan hoặc vùng cơ thể lớn hơn (Malformation) | do quá trình phát triển bất thường từ bên trong
The exact etiology of amniotic band syndrome is unclear and it may well be multifactorial. Careful documentation of findings and analysis of groups of similar cases is needed for elucidation of risk factors, mechanism of injury, and development
of treatment strategies.
Các điểm cần lưu ý
Luôn cần phải xem xét ABS khi phát hiện các khiếm khuyết thành bụng hoặc sọ não bất thường ± co thắt/cắt cụt chi
Có thể gợi ý chẩn đoán ngay cả khi không thấy dải sợi ối
| Định nghĩa về các loại khiếm khuyết trong hội chứng dải sợi ối | |
| Thuật ngữ | Định nghĩa |
| Gián đoạn (Disruption) | Khiếm khuyết về hình thái của cơ quan, một phần cơ quan hoặc vùng cơ thể lớn hơn do sự phá vỡ hoặc can thiệp từ bên ngoài vào quá trình phát triển bình thường ban đầu |
| Biến dạng (Deformation) | Hình dạng hay vị trí một phần cơ thể bất thường do lực cơ học gây ra |
| Dị dạng (Malformation) | Khiếm khuyết về hình thái của cơ quan hoặc vùng cơ thể lớn hơn do quá trình phát triển bất thường từ bên trong |
| The exact etiology of amniotic band syndrome is unclear and it may well be multifactorial. Careful documentation of findings and analysis of groups of similar cases is needed for elucidation of risk factors, mechanism of injury, and development of treatment strategies. | |
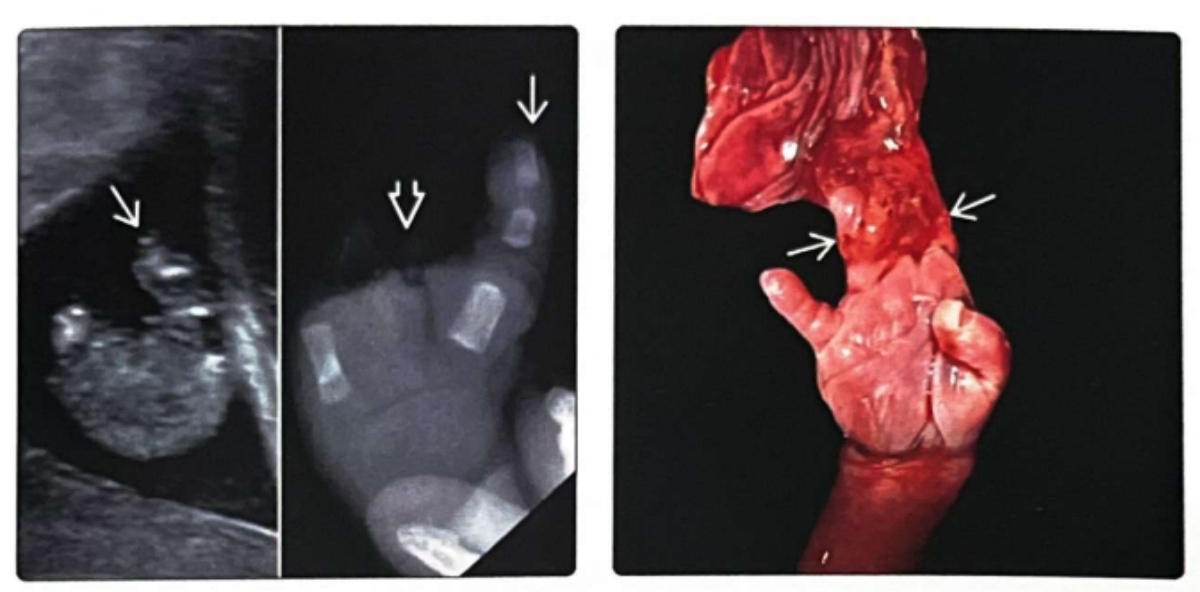
(Trái) Siêu âm lúc 28 tuần tuổi và X-quang trẻ sơ sinh cho thấy bàn tay bị gián đoạn và chỉ ngón cái còn nguyên vẹn. Bờ cắt cụt không đều. Đây là bất thường duy nhất ở trường hợp này và đứa trẻ vẫn bình thường. (Phải) Hình ảnh bệnh lý đại thể ở một trường hợp tương tự nhưng ít nghiêm trọng hơn cho thấy các ngón tay bị mắc kẹt trong dải sợi ối. Khi đơn độc, điều này sẽ không gây hậu quả gì lớn, nhưng trong trường hợp này, dây rốn cũng bị ảnh hưởng, dải sợi ối làm tắc dây rốn, dẫn đến thai nhi chết trong tử cung.
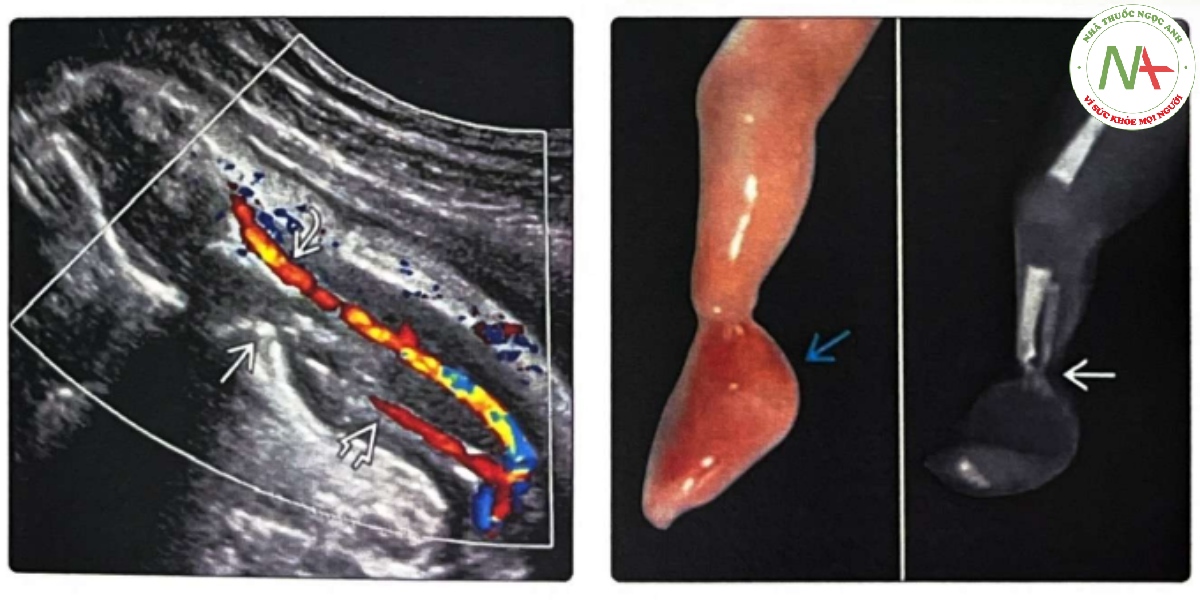
(Trái) Siêu âm Doppler màu lúc 37 tuần tuổi cho thấy một dải sợi ối co thắt chặt quanh bắp chân trái với dòng máu ở động mạch chày sau bị tổn thương. Động mạch chày trước. không bị ảnh hưởng và dòng chảy tốt về phía xa vị trí co thắt. Trẻ sơ sinh chỉ bị tổn thương ở chi và đã được phẫu thuật thẩm mỹ với kết quả rất tốt. (Phải) Hình ảnh khám nghiệm tử thi và X-quang chi dưới cho thấy một dải sợi ối thắt với phù nề đoạn xa.và tiêu xương. Điều này có thể dẫn đến tình trạng cắt cụt chi nếu tiếp tục thai kỳ.
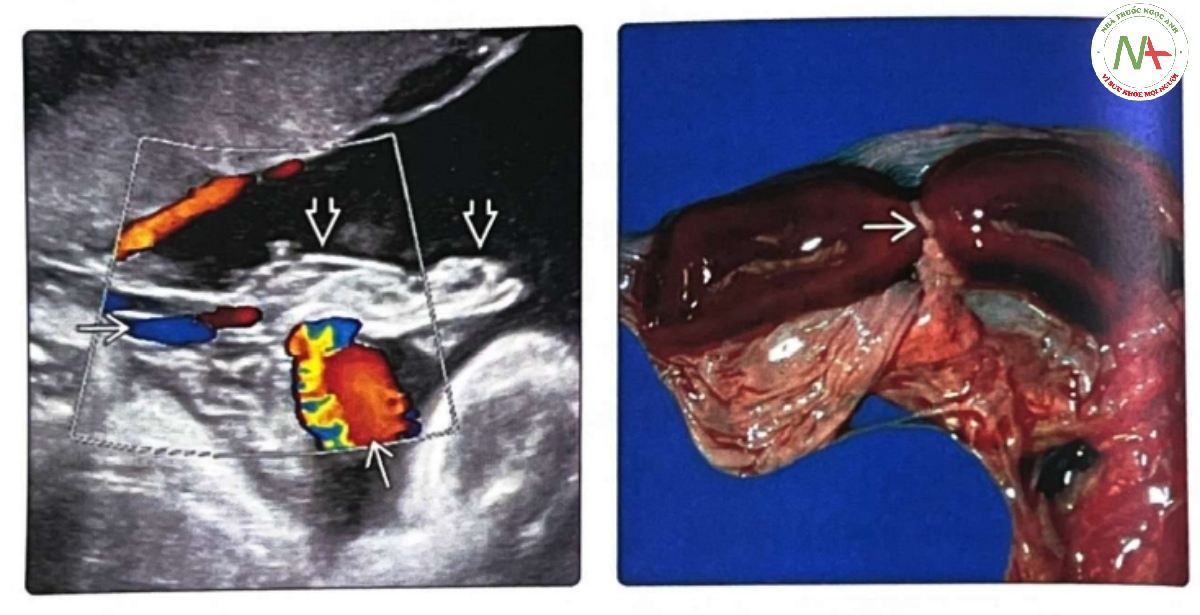
(Trái) Siêu âm Doppler màu cho thấy một “đám” các vòng dây rốn dây rốn ở gần vị trí dây rốn cắm vào bánh nhau với một khối các dải sợi ối dính chặt vào. Thai nhi bình thường. Do được báo cáo có nguy cơ đứt dây rốn khi chuyển dạ, bệnh nhân đã được mổ lấy thai. (Phải) Hình ảnh bệnh lý đại thể cho thấy dải sợi ối làm tắc dây rốn. Điều này dẫn đến thai chết.
Tài liệu tham khảo
- Knijnenburg PJC et al: Prevalence, risk factors and outcome of postprocedural amniotic band disruption sequence after fetoscopic laser surgery in twin-twin transfusion syndrome: a large single center case series. Am J Obstet Gynecol. 223(4):576.el-8, 2020
- Gueneuc A et al: Fetoscopic release of amniotic bands causing limb constriction: case series and review of the literature. Fetal Diagn Ther. 46(4):246-56, 2019
- Society for Maternal-Fetal Medicine et al: Amniotic band sequence. Am J Obstet Gynecol. 221(6):B5-6, 2019
- Jensen KK et al: Intrauterine linear echogenicities in the gravid uterus: what radiologists should know. Radiographics. 38(2):642-57, 2018
- Larsen LA: Umbilical cord strangulation by amniotic bands. J Obstet Gynaecol Can. 40(10):1265, 2018
