Bệnh tim mạch, Hướng dẫn điều trị
TÓM TẮT GUIDELINE VỀ QUẢN LÝ BỆNH NHÂN ICU SAU NGƯNG TIM CỦA HỘI TIM MẠCH HOA KỲ (AHA) VÀ HỘI HỒI SỨC THẦN KINH (NEUROCRITICAL CARE SOCIETY) 2024
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Dịch bởi tác giả: Phi Tung Nguyen
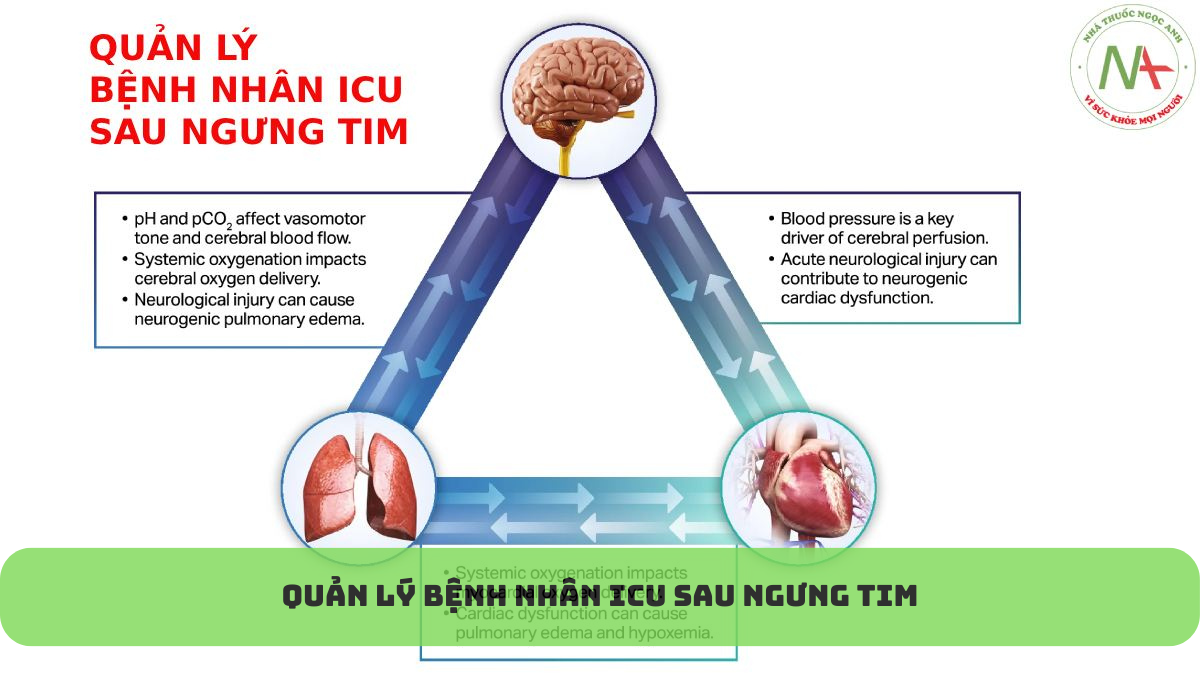
1-BRAIN OXYGENATION, PERFUSION, EDEMA, ICP MANAGEMENT
-Quản lý gồm: Tối ưu CPP (áp lực tưới máu não), arterial normocapnia (PaCO2 35 – 45mmHg), Oxy tối ưu (SpO2 92 – 98%, tránh thiếu/dư oxy)
-Hgb mục tiêu > 7g/dl (với bệnh mạch vành mục tiêu Hgb > 9g/dl)
-Mục tiêu MAP (huyết áp trung bình) tùy thuộc vào việc có theo dõi ICP hay không
+Nếu không theo dõi được ICP => Mục tiêu MAP >80mmHg
+Nếu theo dõi được ICP, mục tiêu MAP tối ưu dựa vào ICP (tùy phương pháp đo ICU xâm lấn/ko xâm lấn có độ tin cậy khác nhau)
-Chưa có đồng thuận:
+Thời điểm và thời gian tối ưu của việc đo ICP xâm lấn
+Mục tiêu ICP ở bệnh nhân sau ngưng tim (hiện chỉ có dữ liệu ICP sau chấn thương sọ não > 22mmHg là bất thường)
2-EEG MONITORING, SEIZURES STATEMENTS
-Theo dõi EEG càng sớm càng tốt ngay sau ngưng tim và trong pha làm ấm (nếu hạ thân nhiệt). Theo dõi liên tục 72-120 giờ đầu sau ngưng tim, nếu không theo dõi liên tục được thì cần theo dõi mỗi ngày
-Phân tích kết quả EEG càng sớm càng tốt và đưa ra chiến lược điều trị
-Các trường hợp cần điều trị: Seizure (co giật), trạng thái động kinh (lâm sàng, điện não). Các trường hợp chỉ có giật cơ (myoclonus, và ko có biểu hiện trên điện não) chỉ nên điều trị tích cực nếu ảnh hưởng tới việc thở máy
-Thuốc đầu tay: Valproic acid, Levetiracetam
3- AN THẦN, DÃN CƠ
-Ưu tiên các thuốc an thần tác dụng ngắn để đánh giá tri giác nhanh, giảm thời gian thở máy.
-Ưu tiên: Propofol, remifentanil, fentanyl hơn là Midazolam, Morphine. Trước có các nghiên cứu nói các thuốc như propofol làm tăng liều vận mạch, một số NC sau không thấy vậy
-Dùng dãn cơ khi cần trong lúc hạ thân nhiệt hơn là truyền liên tục. Trước có các NC thấy dùng dãn cơ liên tục giúp giảm liều an thần, rút ngắn thời gian thở máy, giảm silvering (run – khi hạ thân nhiệt). Các NC sau không thấy vậy, dùng dãn cơ có thể còn liên quan đến mask seizure (động kinh ẩn – nếu không theo dõi điện não tốt)
4-QUẢN LÝ VẤN ĐỀ TIM MẠCH:
-50-70% là bệnh nhân có sốc/tụt HA, nguyên nhân sốc có thể là hỗn hợp (giảm thể tích, sốc tim, sốc nhiễm khuẩn, sốc do liệt mạch)
-Bù dịch, lựa chọn thuốc vận mạch tùy vào nguyên nhân. Theo dõi ScvO2, lactate, tiêu thụ oxy cơ tim
-Sốc kháng trị, đánh giá hỗ trợ cơ học tuần hoàn sớm (IABP, ECMO, dụng cụ hỗ trợ thất)
-Chụp mạch vành sớm cho BN nhồi máu cơ tim không có ST chênh lên (Early, không phải cấp cứu, không phải trì hoãn)
+Các NC cho thấy 20-40% các trường hợp này đi chụp mạch vành là có động mạch thủ phạm
+Các NC ko cho thấy việc này làm giảm được tỉ lệ tử vong. Tuy nhiên, việc này giúp cải thiện chất lượng cuộc sống, giảm sự phát triển của suy tim, phòng ngừa việc tái ngừng tim
5-QUẢN LÝ VẤN ĐỀ HÔ HẤP
-Vẫn đồng thuận thông khí bảo vệ phổi
-Điều chỉnh FiO2 với mục tiêu SpO2 92 – 98%, điều chỉnh CO2 mức bình thường (35-45mmHg)
6-HUYẾT HỌC, TIÊU HÓA
-Mục tiêu Hgb > 7g/dl (>9g/dl với BN có bệnh mạch vành)
-Dự phòng DVT trong vòng 48 giờ sau nhập viện. Lovenox vẫn là lựa chọn đầu tay nếu không có chống chỉ định
-Cho ăn đường tiêu hóa càng sớm càng tốt. Nếu bệnh nhân không dung nạp (hoặc đang có sốc), cho ăn chậm 10-20ml/h và điều chỉnh theo mức độ dung nạp
-Khởi động dinh dưỡng tĩnh mạch sau 5-7 ngày nếu đường tiêu hóa không dung nạp
-Không cần dự phòng loét dạ dày nếu BN ăn đường tiêu hóa.
7-KHÁNG SINH, CORTICOSTEROID, BICARBONATE
-KHông dùng CRP và procalcitonin để khởi động/dừng kháng sinh
-Liệu pháp kháng sinh theo kinh nghiệm (họ dùng Amoxicillin/ Clavulanic acid IV 48h) ở bệnh nhân hạ thân nhiệt sau ngưng tim giúp giảm tỉ lệ viem phổi (và cũng tránh kháng thuốc)
-Không dùng corticosteroid thường quy, dùng trong trường hợp sốc kéo dài và có nghi ngờ/chứng minh có suy thượng thận đi kèm
-Không bù Bicarbonate thường quy. Bù trong trường hợp bệnh nhân toan chuyển hóa nặng (pH < 7.2, HCO3 < 20) và có tổn thương thận cấp (AKI) giai đoạn 2-3
TÀI LIỆU THAM KHẢO
JF, Berg K, Callaway CW, Friberg H, et al; American Heart Association, Neurocritical Care Society. Critical Care Management of Patients After Cardiac Arrest: A Scientific Statement from the American Heart Association and Neurocritical Care Society. Neurocrit Care. 2023 Dec 1. doi: 10.1007/s12028-023-01871-6. Epub ahead of print. PMID: 38040992.