Kỹ thuật y khoa
Đặt Catheter động mạch dưới hướng dẫn siêu âm
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Tác giả: BSCKI. TRẦN QUỐC VĨNH
GIỚI THIỆU
Đặt catheter động mạch là một thủ thuật thường áp dụng ở các đơn vị cấp cứu và hồi sức tích cực.
Chủ đề này thảo luận về kỹ thuật đặt catheter động mạch có sự hướng dẫn của siêu âm. Catheter thường được sử dụng ở Việt Nam có 2 dạng, một là chứa kim luồn bên trong (sau khi vào động mạch, đẩy catherter vào trong động mạch, rút bỏ kim luồn), và hai là sử dụng phương pháp Seldinger (sử dụng kim thăm dò đưa vào động mạch, luồn dây dẫn đường GUIDE WIRE qua kim vào trong lòng động mạch, rút kim thăm dò ra, luồn catheter vào và rút dây dẫn đường ra).
CHỈ ĐỊNH VÀ CHỐNG CHỈ ĐỊNH
Chỉ định
- Cần lấy khí máu nhiều lần ở bệnh nhân suy hô hấp, rối loạn toan kiềm.
- Theo dõi huyết động xâm lấn ở bệnh nhân sốc cần điều trị bằng các thuốc vận mạch hoặc trợ tim.
- Có thể chỉ định trong trường hợp cần đặt bóng đối xung động mạch chủ hoặc bơm thuốc trực tiếp vào động mạch (thuốc tiêu sợi huyết…) hoặc ít hơn là can thiệp mạch vành.
Chống chỉ định
- Người bệnhrối loạn đông máu chưa được điều chỉnh.
- Nhiễm khuẩn tại vị trí động mạch dự định tiến hành.
- Suy giảm tuần hoàn bàng hệ cung động mạch gan tay (test Allen âm tính với thời gian hồng gan bàn tay trở lại > 15 giây).
Test Allen
Nhằm mục đích phát hiện bệnh nhân có vòng tuần hoàn bàng hệ gan tay bị tổn hại.
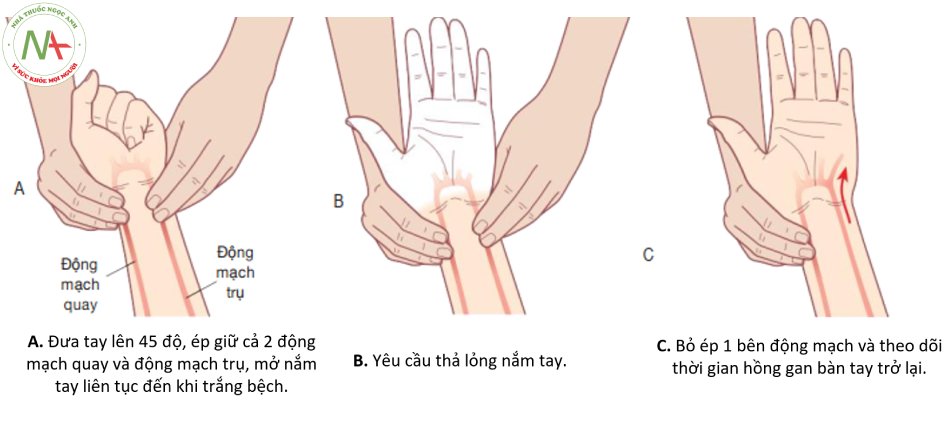
- Nâng cao tay bệnh nhân lên 45 độ.
- Người thực hiện dùng ép đồng thời cả động mạch quay và động mạch trụ của bệnh nhân bằng ngón trỏ và ngón giữa của cả hai tay.
- Yêu cầu bệnh nhân nắm chặt và mở bàn tay liên tục để đẩy máu ra hết khỏi bàn tay.
- Khi xuất hiện tình trạng xanh nhợt nhạt (hoặc trắng bệch), yêu cầu bệnh nhân thả lỏng nắm tay, người thực hiện bỏ ép 1 bên động mạch(động mạch quay hoặc động mạch trụ), theo dõi thời gian hồng trở lại của gan bàn tay và đánh giá.
- Tương tự, thực hiện test với động mạch còn lại.
| Thời gian hồng trở lại của gan bàn tay | Kết quả | Ý nghĩa |
|---|---|---|
| < 7 giây (*) | Dương tính | Bình thường |
| 8-14 giây | Không xác định | |
| > 15 giây | Âm tính | Bất thường |
Giá trị dự đoán dương tính có độ nhạy 87%, tuy nhiên giá trị dự đoán âm tính chỉ chiếm 18%. Test này khó phân tích ở bệnh nhân đang dùng thuốc co mạch, hoặc đang sốc với tuần hoàn kém, vì vậy một số trung tâm đã bỏ không áp dụng test này thường quy. Và bệnh nhân bị rối loạn ý thức, không thể phối hợp để thực hiện test này.
CHUẨN BỊ
Dụng cụ
- Máy siêu âm tại giường với đầu dò Linear 7.5 MHz (từ 5-10 MHz).
- Bọc đầu dò vô khẩn (hoặc thay thế bằng găng tay vô khuẩn).
- Thuốc gây tê tại chỗ (Lidocain 2%).
- Một bộ đặt catheter động mạch.
- Hệ thống dây truyền có khóa.
- Băng tạo áp lực cùng với dung dịch vô khuẩn (NaCL 0.9%) để chống tắc catheter.
- Bộ đo áp lực: dây dẫn, sensor.
- Máy theo dõi bao gồm dây nối từ bộ đo với máy và màn hình.
Vị trí
- Động mạch quay là vị trí thường được lựa chọn để đặt catheter, tiếp theo là động mạch đùi.
- Một số ít trường hợp có thể đặt catheter các động mạch sau: mu bàn chân, động mạch cánh tay và nách.
Người bệnh
- Giải thích cho người bệnh và người nhà người bệnh.
Hồ sơ bệnh án
- Giải thích về thủ thuật cho người bệnh, gia đình người bệnh và kí cam kết đồng ý thủ thuật (cam kết gây tê giảm đau và cam kết thủ thuật nguy cơ cao).
- Phiếu ghi chép theo dõi thủ thuật.
Sử dụng siêu âm để khảo sát và xác định trước vị trí
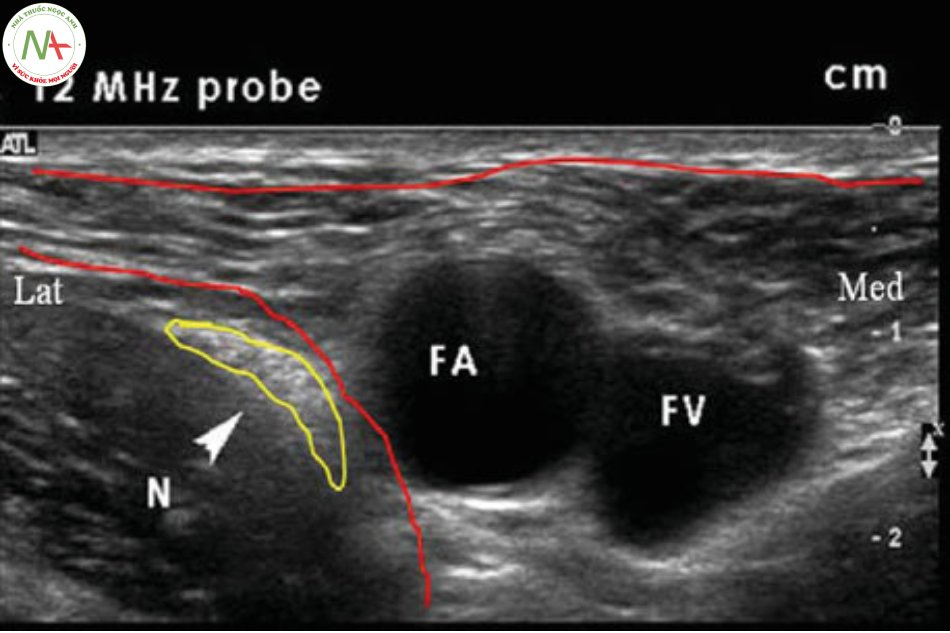
- Động mạch quay được quan sát ở đầu dưới xương quay (phía trên và gần mỏm trâm quay) đi độc lập một mình và động mạch đùi (dễ dàng bắt được) đi kèm với tĩnh mạch đùi tại vị trí ngay phía dưới điểm giữa dây chằng bẹn trong tam giác đùi với động mạch đùi phía ngoài và tĩnh mạch đùi phía trong.
- Trên siêu âm trục ngắn, cắt ngang qua mạch máu, động mạch có hình tương đối căng tròn và co bóp theo mạch đập, khi ấn đầu dò thường ít xẹp hơn và hình ảnh co bóp theo mạch đập hiển thị rõ hơn, trong khi đó, tĩnh mạch thường có kích thước lớn hơn, khi ấn đầu dò thường bị xẹp bớt đi và không nhấp nhấp theo mạch đập.
- Di chuyển tịnh tiến đầu đò dọc theo mạch máu hoặc sử dụng mặt cắt trục dài (dọc theo chiều dài mạch máu) để xác định hướng đi của động mạch, cũng như là hướng chọc kim.
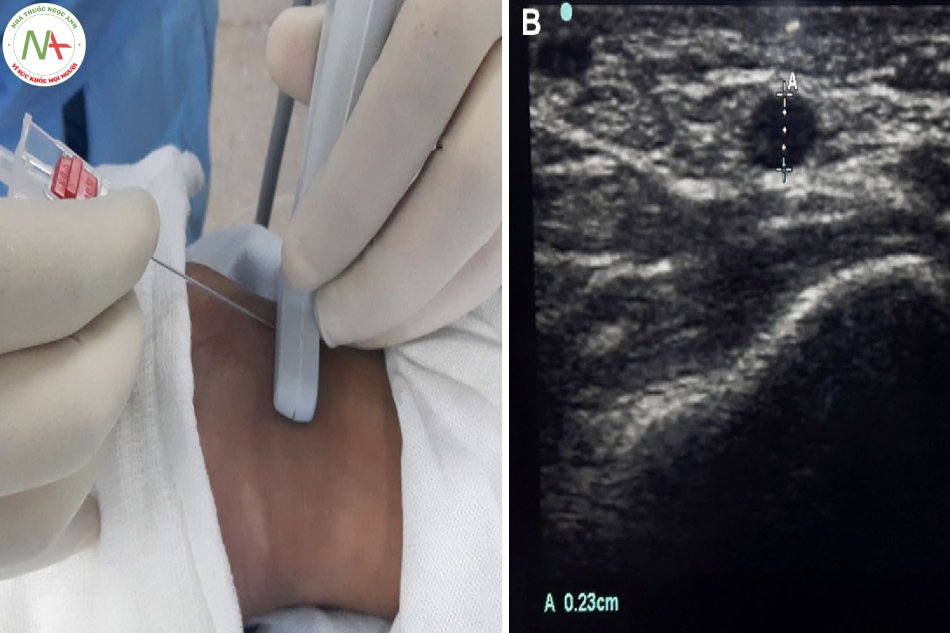
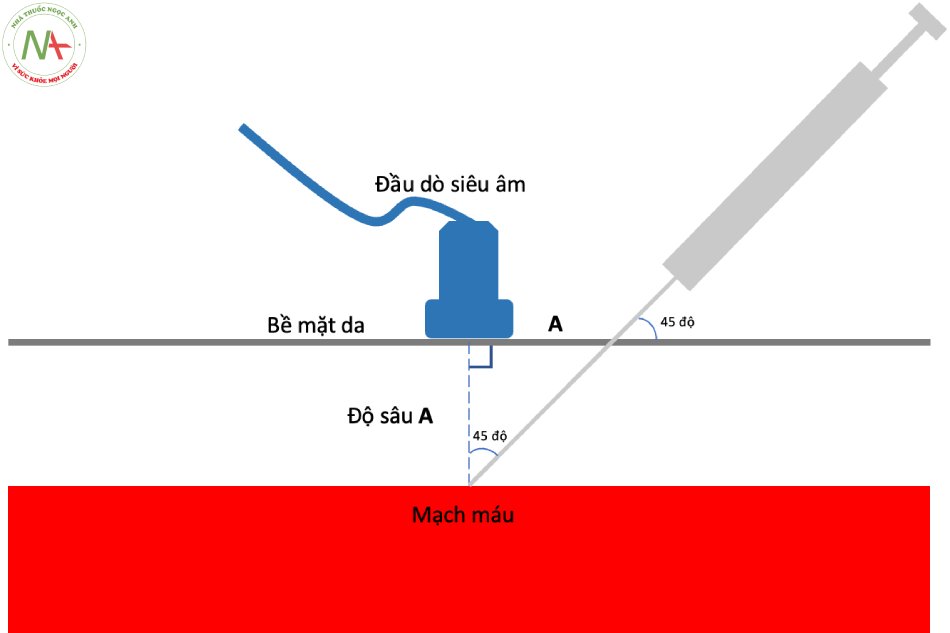
- Để ước tính vị trí chọc kim (khoảng cách từ vị trí chọc kim đến đầu dò siêu âm): sử dụng phương pháp tam giác vuông cân, với đầu dò đặt tại vị trí đỉnh vuông của tam giác, vị trí chọc kim tạo góc 45 độ, kim sẽ di chuyển đến mạch máu cũng sẽ tạo góc 45 độ, do đó khoảng cách từ đầu dò đến vị trí chọc kim sẽ bằng khoảng cách từ đầu dò đến mạch máu. Vì vậy, đo khoảng cách từ đầu dò đến mạch máu trên siêu âm giúp xác định khoảng cách từ vị trí chọc kim đến đầu dò.
KỸ THUẬT ĐẶT CATHETER ĐỘNG MẠCH
Đặt catheter động mạch quay
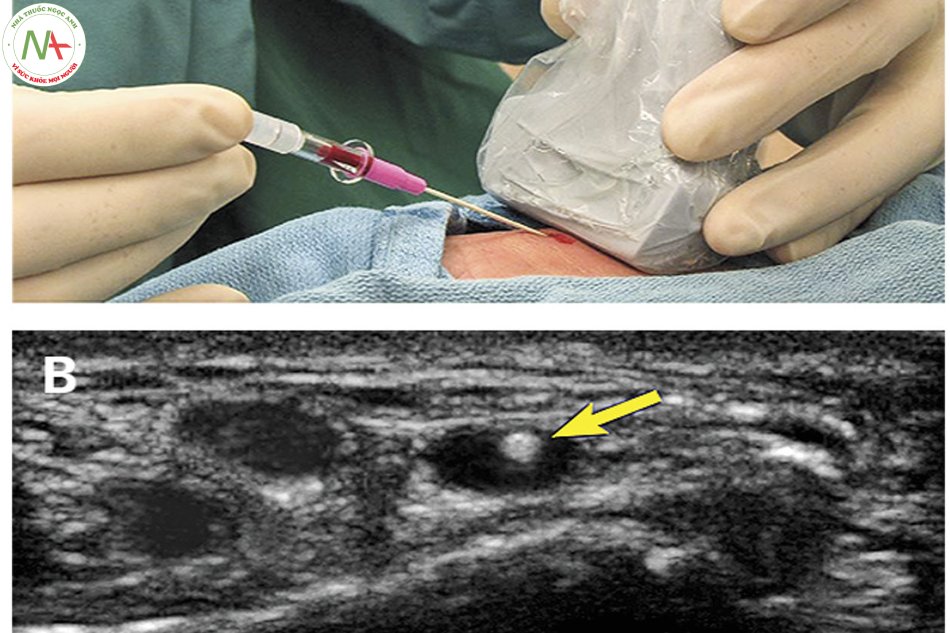
Thủ thuật này sử dụng catheter có kim luồn bên trong (hoặc sử dụng kim thăm dò kết hợp với dây dẫn đường [GUIDE WIRE]), siêu âm sử dụng mặt cắt trục ngắn cắt ngang động mạch để hướng dẫn thủ thuật.
- Tháo bỏ tất cả các đồ trên cổ tay của người bệnh. Đặt cổ tay trên một cuộn khăn hoặc một vật có hình cong ngược để ngửa cổ tay từ 30 – 60 độ, cố định bàn ngón tay (tránh cử động trong quá trình làm thủ thuật).
- Sát khuẩn cổ tay bằng các dung dịch như Betadine hoặc chlorhexedine.
- Người làm thủ thuật mang khẩu trang, mủ, vệ sinh tay, mang áo choàng thủ thuật và đi găng vô khuẩn (để hạn chế nhiễm khuẩn).
- Đặt săng có lỗ vô khuẩn, bộc lộ vùng cổ tay làm thủ thuật.
- Người phụ bên ngoài cho Gel vào mặt tiếp xúc của đầu dò siêu âm. Người làm thủ thuật dùng bọc đầu dò vô khuẩn (hoặc găng vô khuẩn nếu không có thiết bị chuyên dụng) phối hợp để bọc lại đầu dò siêu âm đảm bảo vô khuẩn.
- Đối với bệnh nhân có ý thức, gây tê tại chỗ (da và tổ chức dưới da) bằng lidocain 2% cạnh vị trí dự định chọc kim.
- Lấy tay không thuận cầm đầu dò siêu âm để xác định động mạch quay của người bệnh tại vị trí trên gan tay 3 – 4 cm.
- Dùng tay thuận cầm catheter có kim luồn (hoặc cầm kim thăm dò) tư thế như cầm bút giữa hai ngón tay 1 và 2.
- Khi hình ảnh động mạch quay đã được xác định rõ, cắm catheter có kim luồn (hoặc kim thăm dò) một góc khoảng 45 độ so với mặt da tại vị trí cách đầu dò 1 khoảng(đã được ước tính từ trước) để chọc động mạch quay. Lưu ý: đầu dò ép mạnh quá có thể làm hẹp/tắc động mạch quay và luồn ống thông (canula) khó khăn.
- Luồn catheter có kim luồn (hoặc kim thăm dò) nhẹ nhàng từ từ theo hướng động mạch(hướng về phía đầu dò) cho đến khi thấy hình ảnh đầu kim (màu trắng) trên màn hình siêu âm, quan sát trực tiếp và chọc vào trong lòng động mạch, thấy có máu trào qua đầu catheter (hoặc đầu kim thăm dò). Trường hợp không thấy mũi kim (màu trắng) trên màn hình siêu âm, có thể di chuyển đầu dò lùi lại dọc theo hướng chọc kim để phát hiện và hướng dẫn điều chỉnh hướng chọc phù hợp, đến khi quan sát thấy chọc vào lòng động mạch và máu trào ra qua đầu catheter (hoặc đầu kim thăm dò).
- Hạ catheter (hoặc kim thăm dò) sát mặt da ( ≤ 30 độ), [cân nhắc đồng thời đẩy nhẹ catheter có kim luồn (hoặc kim thăm dò) để đảm bảo nằm trong lòng động mạch].
- Dùng tay không thuận (là tay cầm đầu dò trước đó) để giữ cố định catheter có kim luồn (hoặc kim thăm dò), nhẹ nhàng luồn catheter vào trong lòng động mạch bằng chuyển động xoắn nhẹ và tay thuận rút kim luồn bên trong ra (trường hợp dùng kim thăm dò, luồn dây dẫn đường [GUIDE WIRE] qua kim vào trong lòng mạch, sau đó rút kim thăm dò và luồn catherter vào lòng mạch qua GUIDE WIRE, rút GUIDE WIRE).
- Catheter đúng vị trí được thể hiện bằng có dòng máu trào ra theo nhịp tim, dùng ngón 2 bàn tay không thuận bịt đầu catheter để tránh chảy máu trong khi đó dùng ngón 1 và 3 để giữ cố định catheter.
- Nối catheter với transducer tới Monitor(màn hình theo dõi) và dây truyền tới chai dịch truyền NaCL 0.9% (± Heparin 1 UI/mL), xả 1 lượng dịch nhỏ để đảm bảo thông catheter và tránh huyết khối, giữ áp lực chai dịch ở mức chỉ báo màu xanh lá cây.
- Cố định catheter vào da, thường khâu đính hoặc bằng các dụng cụ dán cố định.
- Sát khuẩn lại bằng các dung dịch sát khuẩn như Betadine hoăc Chlorhexidine và che phủ bảo vệ bằng băng dính vô khuẩn.
Đặt catheter động mạch đùi
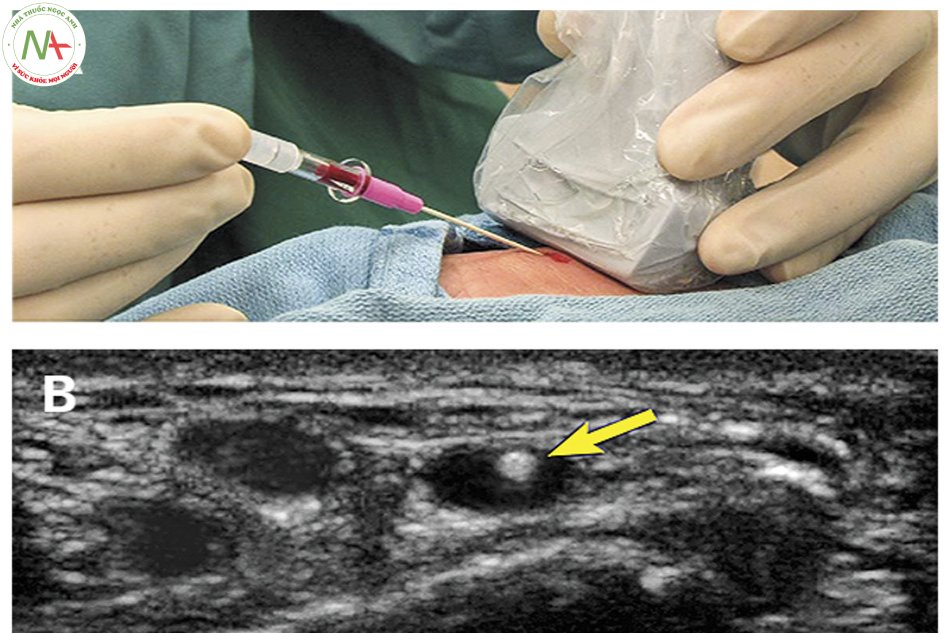
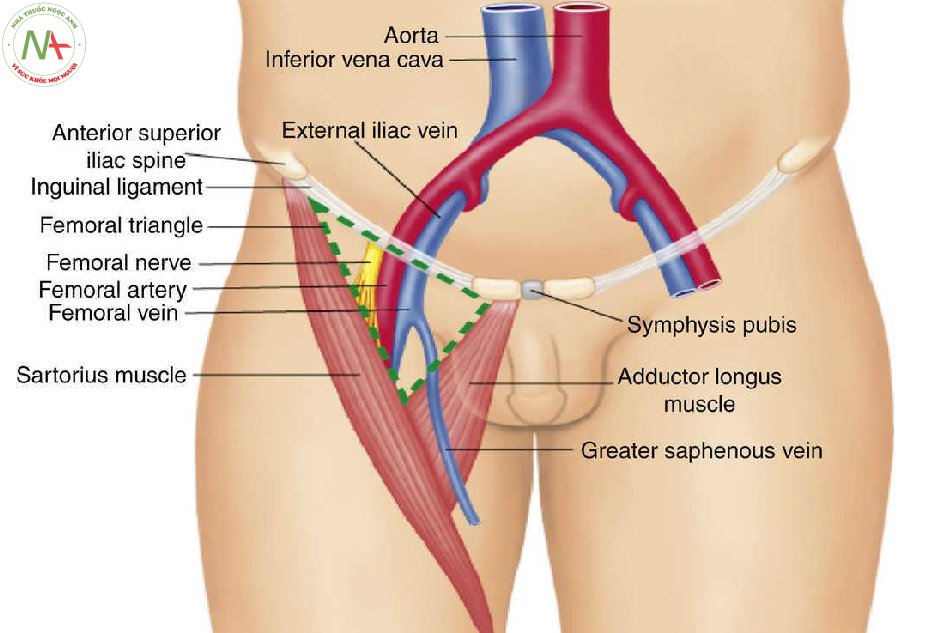
Về mặt giải phẫu, động mạch đùi (Femoral artery) nằm trong tam giác đùi (Femoral Triangle), được tạo bởi dây chằng bẹn (Inguinal ligament) ở phía trên, phía ngoài là cơ may (Sartorius muscle) và phái trong là cơ khép dài (Adductor longus muscle). Động mạch đùi nằm giữa thần kinh đùi (Femoral nerve) và tĩnh mạch đùi (Femoral vein) tại vị trí điểm giữa dây chằng bẹn. Dây chèn bẹn là dây chằng được nối từ gai chậu trước trên đến bờ trên xương mu.
Kỹ thuật, thường sử dụng bộ dụng cụ giống với catheter tĩnh mạch trung tâm. Cách cầm và sử dụng đầu dò siêu âm bằng tay không thuận tương tự như với đặt catheter động mạch quay. Tùy vào bộ catheter, có thể đặt catheter động mạch đùi tương tự như cách đặt catheter động mạch quay hoặc theo cách thức tương tự như đặt catheter tĩnh mạch trung tâm(khi thấy máu trào vào bơm tiêm, luồn GUIDE WIRE thông qua kim thăm dò vào động mạch, dùng dao rạch nhẹ để mở rộng đường vào ở da vị trí chọc kim (và/ hoặc sử dụng kim nong) nếu cần, rút kim thăm dò, luồn catheter vào động mạch, rút bỏ GUIDE WIRE. Kết nối catheter với bộ transducer,… các bước tiếp theo tương tự như với đặt catheter động mạch quay ở trên.
THEO DÕI VÀ XỬ TRÍ BIẾN CHỨNG
Theo dõi
- Theo dõi các chỉ số sinh tồn trong và sau khi làm thủ thuật.
- Theo dõi diễn biến và kết quả của kỹ thuật.
- Theo dõi tai biến và biến chứng của kỹ thuật.
Biến chứng
- Tắc mạch.
- Nhiễm trùng tại chỗ hoặc toàn thân.
- Máu tụ.
- Giả phình mạch.
- Chảy máu.
- Mất máu nhiều do lấy máu làm xét nghiệm.
- Giảm tiểu cầu do heparine.
- Máu tụ sau phúc mạc (đặt catheter động mạch đùi).
- Thiếu máu chi.
- Bệnh lí mạch máu ngoại vi.
- Đau tại chỗ.