Bệnh cơ xương khớp
CHẨN ĐOÁN HÌNH ẢNH TRONG CHẨN ĐOÁN TỔN THƯƠNG CỘT SỐNG CỔ CAO
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Bài viết CHẨN ĐOÁN HÌNH ẢNH TRONG CHẨN ĐOÁN TỔN THƯƠNG CỘT SỐNG CỔ CAO
TS. HOÀNG GIA DU
Trưởng Khoa – Khoa Chấn thương chỉnh hình và Cột sống – Bệnh viện Bạch Mai
ĐẠI CƯƠNG
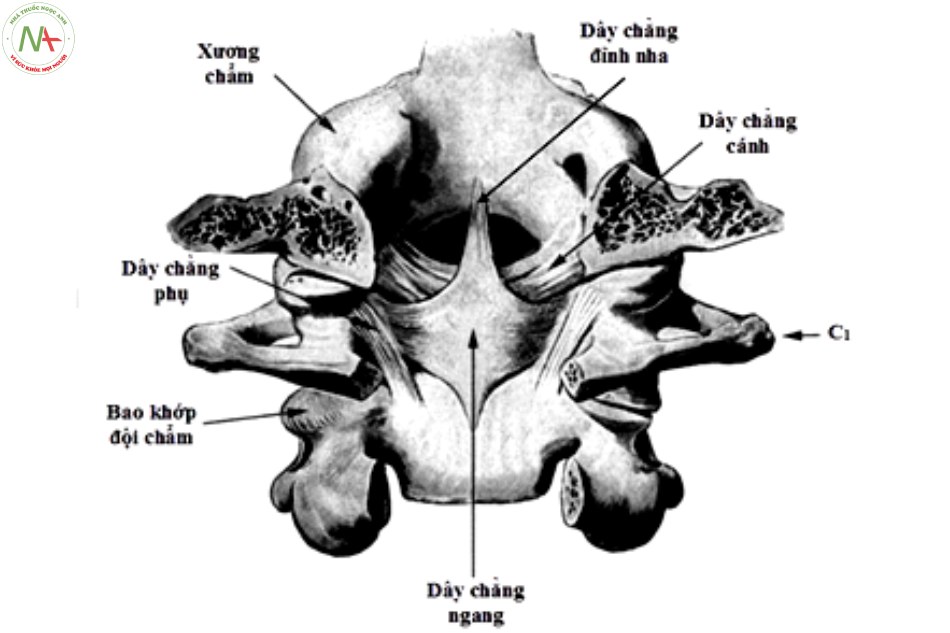
Định nghĩa: Cột sống cổ cao là vùng bản lề cổ – chẩm, bao gồm lồi cầu xương chẩm (C0) và hai đốt sống cổ trên cùng: đốt đội (C1) và đốt trục (C2), các thành phần giải phẫu này liên kết với nhau bằng hệ thống khớp và dây chằng phức tạp nhất của cơ thể, rất linh hoạt về chức năng, nhưng yếu về cấu trúc giải phẫu, dễ bị tổn thương [22].
Tổn thương cột sống cổ cao do nhiều nguyên nhân khác nhau: chấn thương, bệnh lý viêm thoái hóa khớp và các tổn thương bẩm sinh.
Chấn thương cột sống chia làm hai loại: tổn thương mất vững, đòi hỏi phải phẫu thuật cố định cột sống và tổn thương không mất vững điều trị nội khoa bảo tồn. Ngoài ra các thương tổn thần kinh là nguyên nhân lớn gây tử vong và tàn tật trong chấn thương cột sống. Trong chấn thương cột sống cổ cao, tỉ lệ gặp tổn thương thần kinh thường ít hơn cột sống cổ thấp do đặc điểm giải phẫu ống sống vùng này rộng rãi hơn, tủy cổ chỉ chiếm 2/3 ống tủy, phần còn lại bao quanh tủy là mô đệm [4]. Tuy vậy, tổn thương thần kinh không phải hiếm gặp, thương tổn này gây liệt hoàn toàn hoặc không hoàn toàn, thậm chí tử vong ngay sau chấn thương do tổn thương tủy cổ cao và hành tủy [9].
Các tổn thương bệnh lýnhư viêm thoái hóa khớp, bệnh lý u, các tổn thương bẩm sinh làm tổn thương cấu trúc giải phẫu cột sống cổ cao. Do vậy dẫn đến mất vững cột sống gây chèn ép tủy và tổn thương thần kinh.
Lâm sàng tổn thương mất vững cột sống cổ cao rất nghèo nàn, không có triệu chứng lâm sàng điển hình cho từng loại tổn thương, vì thế nên dễ bỏ sót, di – chứng nặng nề khó sửa chữa. Hơn nữa, chụp Xquang thường quy khó đánh giá tổn thương vùng này, do vậy để chẩn đoán xác định cần các thăm dò chẩn đoán hình ảnh hiện đại như chụp cắt lớp vi tính, chụp cắt lớp vi tính dựng hình và chụp cộng hưởng từ [6].
Ngày nay với sự phát triển nhanh vượt bậc của chẩn đoán hình ảnh giúp cho các phẫu thuật viên chẩn đoán chính xác tổn thương, phân loại tổn thương giải phẫu từ đó lựa chọn phương pháp điều trị thích hợp [6],[21].
CÁC KỸ THUẬT VÀ NGUYÊN LÝ CHẨN ĐOÁN HÌNH ẢNH
Xquang thường quy
Nguyên tắc bắt buộc khi thăm khám tổn thương cột sống, Xquang thường quy phải tiến hành trên tất cả bệnh nhân nghi ngờ có tổn thương, đặc biệt những bệnh nhân đa chấn thương bị hôn mê, khó đánh giá lâm sàng.
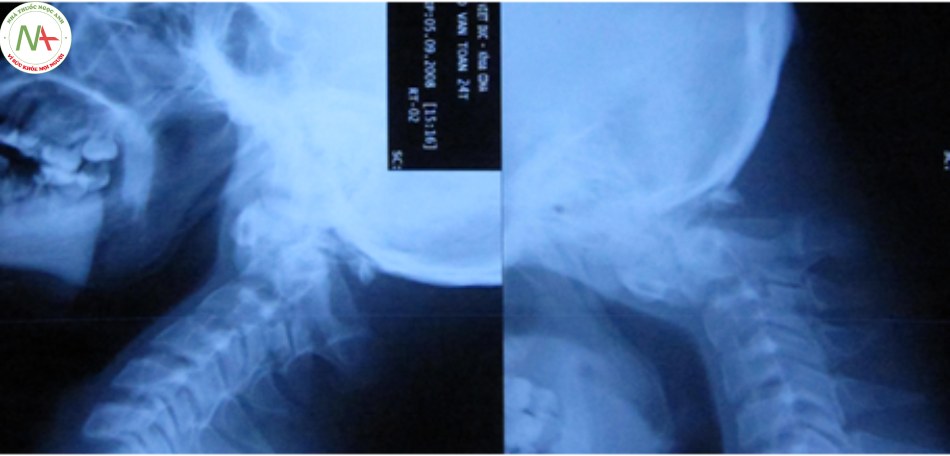
Xquang cột sống cổ gồm 5 tư thế cơ bản: thẳng, nghiêng, C1 – C2 ở tư thế há miệng, chếch 3/4 phải và chếch 3/4 trái. Tuy nhiên trong những trường hợp chấn thương cột sống cổ, đầu tiên bệnh nhân phải được hạn chế vận động cột sống, bất động tạm thời bằng nẹp cổ cứng do đó chỉ định chụp Xquang cột sống cổ chỉ bao gồm tư thế thẳng, nghiêng và C1 – C2 ở tư thế há miệng. Các tư thế này đều có thể chụp ở tư thế nằm do đó thực hiện dễ dàng và thuận lợi trong các trường hợp cấp cứu. Chụp Xquang thường quy thẳng, nghiêng và tư thế thẳng há miệng để lấy hình ảnh mỏm nha, khối khớp C1 – C2, đánh giá các tổn thương đốt đội, đốt trục và các đốt sống cổ dưới mục đích để phát hiện tổn thương như vỡ xương, trật khớp, mất đường cong sinh lý và tổn thương phần mềm trước cột sống [3].
Mô tả kỹ thuật chụp như sau:
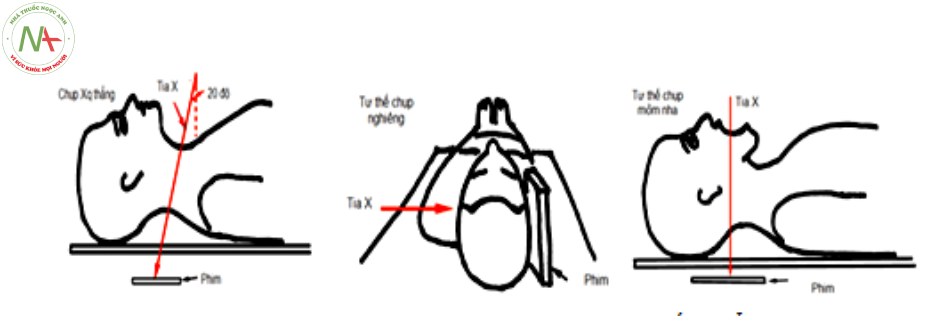
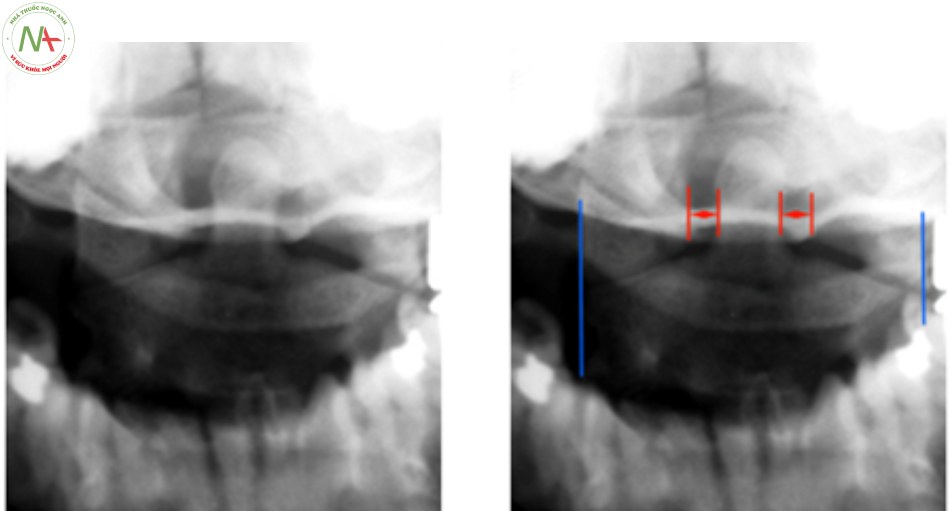
Xquang thường quy tư thế thẳng há miệng phải đạt các tiêu chuẩn lấy được toàn bộ mỏm nha và hai bờ bên của C1-C2, lồi cầu xương chẩm nằm phía trên khối bên C1, khoảng cách từ mỏm nha tới hai khối bên C1 bằng nhau. Khi hình ảnh không đối xứng gợi ý có gãy C1, C2 hoặc tổn thương dây chằng làm trật xoay C1-C2 [17].
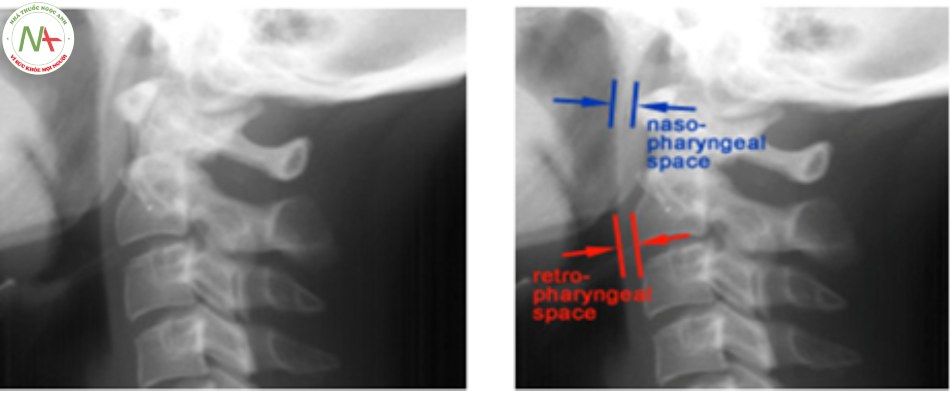
Xquang thường quy tư thế nghiêng, thông thường bờ trước cung trước C1 và bờ trước thân C2, bờ sau mỏm nha và phía sau các thân đốt sống cổ dưới, nằm trên một đường thẳng sinh lý bình thường của cột sống cổ, khi có tổn thương thì những dấu hiệu này thay đổi, đốt đội – trục, di lệch ra trước hoặc sau. Khoảng cách bình thường của thực quản trước bờ C1 khoảng 10 mm, trước C2 – C4 khoảng 5-7 mm.
Với trường hợp tổn thương nghi ngờ do bệnh lý hay các tổn thương bẩm sinh khác, chụp Xquang quy ước thẳng há miệng lấy mỏm nha, khối khớp C1C2. Tư thế chụp nghiêng, nghiêng cúi, ngửa tối đa (tư thế chụp Xquang động hay dynamic) đánh giá mất vững, bất thường cột sống cổ cao như:
- Không có mỏm nha.
- Thiểu sản mỏm nha.
- Khuyết cung sau C1.
- Khớp giả mỏm nha phối hợp trật C1-C2.
- Phì đại, tiêu xương trong bệnh lý u.
Theo y văn thông thường, khoảng cách từ bờ sau cung trước C1 đến bờ trước mỏm nha ở người trưởng thành là < 3mm, ở trẻ em < 5mm [4],[8],[17],[27]. Khoảng cách này lớn hơn các thông số thông thường đồng nghĩa với sự mất vững C1C2.
Nếu Xquang thường quy cho thấy nghi ngờ thương tổn xương hay dây chằng – đĩa đệm, hoặc có thương tổn thần kinh không giải thích được bằng Xquang, khi đó có thể sử dụng các phương pháp thăm dò khác. Chụp Xquang chỉ phát hiện được 80% các thương tổn, do vậy cần thực hiện chụp thêm cắt lớp vi tính và cộng hưởng từ.
Ưu điểm của chụp Xquang là tiến hành nhanh, trang thiết bị sẵn có, cung cấp được các thông tin cơ bản của thương tổn. Nhược điểm là không cung cấp được đầy đủ thông tin, phân loại mức độ nặng của thương tổn, phải xoay trở bệnh nhân nhiều lần với các tư thế chụp khác nhau, nhiều bệnh nhân nặng không chụp được tư thế há miệng. Trên phim thẳng ta không thể đánh giá được hình ảnh của khớp chẩm đội, đốt đội, đốt trục do các cấu trúc này bị che khuất bởi xương chẩm và khối xương hàm mặt.
Chụp cắt lớp vi tính và chụp cộng hưởng từ
Mục đích của chẩn đoán hình ảnh nhằm mô tả thương tổn, đánh giá độ vững chắc của cột sống, xác định nguyên nhân gây thương tổn thần kinh, từ đó gợi ý các phương pháp điều trị phù hợp và chọn đường mổ. Đặc biệt chẩn đoán hình ảnh cho phép chẩn đoán các tình huống đe dọa trục thần kinh để phòng ngừa khả năng mất bù về sau, cần thận trọng trước các yếu tố nguy cơ như mất vững, bệnh lý đĩa đệm hoặc hẹp ống tuỷ, khi đó thường không có sự tương xứng giữa giải phẫu và lâm sàng.
Chụp cắt lớp vi tính và chụp cắt lớp tái tạo hình ảnh không gian ba chiều khẳng định vai trò quyết định trong chẩn đoán các tổn thương xương, đặc biệt các tổn thương trật xoay đội trục. Các lớp cắt mỏng cho phép xác định:
- Ống sống: hình thái, các mảnh xương và dị vật trong ống sống
- Các thành phần cấu trúc cột sống 1/3 sau.
- Khối khớp bên, chân cuống hay cung bên.
- Tình trạng cột sống tổn thương từ truớc chấn thương: thoái hoá, hẹp ống sống, các dị tật bẩm sinh.
- Các tổ chức phần mềm ngoài ống sống khi tiêm thuốc cản quang để đánh giá tình trạng các thành phần trong ống sống.
- Khả năng tái tạo hình ảnh cho phép nghiên cứu không gian
3 chiều. - Tiết kiệm thời gian và ít thay đổi tư thế bệnh nhân.
Tuy nhiên, chụp cắt lớp vi tính hạn chế khi đánh giá thương tổn thần kinh gián tiếp qua phân tích thương tổn ống sống, đĩa đệm, dây chằng.
Cộng hưởng từ khắc phục được hạn chế của chụp cắt lớp vi tính trong đánh giá các thương tổn phần mềm, xác định thương tổn tuỷ như máu tụ, dập tuỷ, phù tủy. Khả năng nhận dạng thương tổn tuỷ ở nhiều bình diện mà không cần thay đổi tư thế bệnh nhân cho thấy ưu điểm vượt trội của chụp cộng hưởng từ. Tuy vậy, chụp cộng hưởng từ có nhược điểm:
- Nhận dạng thương tổn xương kém hơn chụp cắt lớp.
- Không tiến hành được ở bệnh nhân có kim loại trong người.
Kỹ thuật và nguyên tắc của chụp cắt lớp vi tính cột sống
Hệ thống máy cắt lớp vi tính phát triển trên nền tảng tia X (được phát minh bởi Rontgen năm 1895) và máy vi tính. Bệnh nhân đầu tiên được chụp CLVT vào năm 1971 tại bệnh viện Atkinson Morley ở London, Anh bởi hệ thống máy scanner phát triển bởi Godfrey Hounsfield và cộng sự tại trung tâm nghiên cứu EMI ở phía Tây London. Hệ thống máy lúc bấy giờ cho ma trận ảnh 80×80 và mất 5 phút cho mỗi lát cắt. Ngày nay, các thế hệ máy CLVT mới có thể tạo ma trận ảnh 1024×1024 và chỉ cần chưa đến 0,3 giây cho mỗi lát cắt. Với sự phát triển của khoa học kỹ thuật, ứng dụng các phát kiến trong các lĩnh vực vật lý, công nghệ thông tin, máy CLVT càng ngày càng trở nên hoàn thiện. Năm 1975, EMI lần đầu phân phối thương mại máy CLVT với máy CT5000, vào thời điểm này, thời gian cho mỗi lát cắt được rút xuống còn 20 giây, và cho ma trận ảnh 320×320 [2].
Vào năm 1979, Housfield và McCormark được trao giải Nobel Y học. Toàn thế giới có khoảng 1000 máy CLVT. Năm 1985, chỉ tốn 1 giây cho mỗi lát cắt. Năm 1987, các máy CLVT có thể tạo ma trận ảnh 1024×1024. Vào năm 1989, thế hệ CLVT xoắn ốc đầu tiên được trình làng bởi hãng Siemens, Đức.
Năm 1992, hãng Haifa, Israsel cho ra mắt máy CLVT Elscint CT Twin, thế hệ máy cắt lớp vi tính đa dãy đầu tiên, mỗi lát cắt bé hơn 1mm. Năm 1998, có máy CLVT 4 dãy, với mỗi lát cắt chỉ mất 0,5 giây. Các máy CLVT 8 và 16 dãy được trình làng vào năm 2002. Máy CLVT 64 dãy ra đời một năm sau đó, 2003.
Chụp cắt lớp vi tính có ưu thế trong việc bộc lộ các tổn thương xương khớp. CLVT 2 dãy với các lát cắt và tái tạo 3mm cho hình ảnh không thực sự rõ nét nên dễ bỏ sót các thương tổn nhỏ – kín đáo, và đo đạc các chỉ số trên hình dựng nhiều khi không chính xác. Trên phim chụp cắt lớp vi tính 64 dãy thực hiện các lớp cắt mỏng kết hợp với tái tạo hình ảnh trên các mặt phẳng đứng dọc, đứng ngang không những giúp chúng ta mô tả chính xác tỉ mỉ các cấu trúc giải phẫu mà còn có khả năng thăm dò ở những vị trí mà Xquang còn hạn chế như bản lề cổ chẩm. CLVT có tiêm thuốc giúp khảo sát ĐMĐS, ĐM cảnh và tương quan với các cấu trúc giải phẫu C1 – C2.
Kỹ thuật
Máy chụp cắt lớp vi tính vẫn dùng quang tuyến X, phim Xquang được thay bằng bộ cảm biến điện tử nhạy cảm hơn phim Xquang thường quy hàng trăm lần. Tuy nhiên, vẫn không hiếm những trường hợp hình ảnh không đáp ứng yêu cầu của người làm lâm sàng: có tổn thương không? Vị trí giải phẫu chính xác của thương tổn? Tính chất thương tổn? Vì vậy, người chụp cần tuân thủ một số nguyên tắc:
- Thực hiện trong điều kiện thuận lợi, bệnh nhân đúng tư thế và bất động, tránh nhiễu.
- Thăm khám đầy đủ tuỳ theo yêu cầu từng loại bệnh, thấy được đầy đủ các thành phần giải phẫu của vùng định thăm dò.
Các tham số hình ảnh
Phương thức thực hành trong chụp cắt lớp cột sống đòi hỏi sự hiểu biết một số tham số trong kỹ thuật cũng như trong việc giải thích các hình ảnh. Ba yếu tố cần thiết cần nhắc tới:
- Ma trận: Là phức hợp của nhiều đơn vị hình ảnh liền kề, mà bề mặt của nó đại diện cho nền của một đơn vị thể tích. Chiều cao của đơn vị thể tích tuỳ thuộc độ dày của lớp cắt. Máy chụp cắt lớp vi tính hiện nay thường có nhiều ma trận 252, 340, 512. Máy thế hệ thứ 4 có cả ma trận 1,024 x 1,024 = 1,048.575 đơn vị thể tích. Điều này chứng tỏ con số đo lường rất lớn, độ phân giải rất cao của hình ảnh chụp cắt lớp vi tính. Ma trận thường được sử dụng là 340 cho các thăm khám thông thường, với các thăm khám chi tiết hơn thì sử dụng ma trận 512. Hình ảnh càng mỏng, chi tiết thì ma trận càng lớn. Với kích thước ma trận cố định, đơn vị hình ảnh càng nhiều thì hình ảnh càng mỏng.
Đơn vị thể tích càng nhỏ, sự phân tích không gian của hình ảnh càng lớn [2]. - Sự phân tích không gian: Biểu hiện khả năng của chụp cắt lớp trong việc phân biệt hai cấu trúc nhỏ có độ tương phản cao, thể hiện sự cải thiện rất quan trọng trong kỹ thuật chụp. Có nhiều yếu tố ảnh hưởng tới sự phân tích không gian: các yếu tố hình học, thuật toán và ma trận của tái tạo hình ảnh.
- Sự phân tích độ tương phản: Biểu hiện khả năng của chụp cắt lớp trong việc phân biệt độ tương phản hai vùng liền kề
Phương thức tiến hành
- Phạm vi thăm dò: Lựa chọn phạm vi thăm dò tuỳ theo vùng cần nghiên cứu và hình thái người bệnh để đạt được hình ảnh tốt nhất. Có nhiều trường khám tuỳ theo hệ thống máy (từ 130 đến 525mm). Nhiều tác giả cho thấy với một ma trận cố định, trường khám càng hạn chế cho phép đạt được sự phân tích không gian tốt hơn. Như vậy, với một trường khám 420 mm và ma trận 512 cho đơn vị hình ảnh 0.82 mm. Nếu người ta xử dụng trường khám 140 mm với cùng ma trận thì đơn vị hình ảnh sẽ là 0.27 mm.
Sử dụng trường khám hạn chế có hai ưu điểm: Cải thiện chất lượng hình ảnh và giảm liều lượng tia xạ, tuy nhiên nó cũng có hai nhược điểm: Dễ bỏ sót thương tổn vùng lân cận và ở một số máy dễ gây nhiễu.
- Chiều dày các lớp cắt: là tham số rất quan trọng trong chất lượng hình ảnh, lựa chọn độ dày các lớp cắt tuỳ theo cấu trúc cần phân tích. Lớp cắt mỏng (1 – 3 mm) cho phân tích không gian tốt nhưng độ tương phản yếu, các lớp 5mm hoặc hơn sẽ tăng hiệu quả hình ảnh nhưng giảm khả năng phân tích không gian. Vì vậy với cấu trúc xương có độ tương phản cao, các lớp cắt cần mỏng để tăng khả năng phân tích không gian. Ngược lại, với cấu trúc tuỷ và khoang dưới nhện, màng tuỷ có độ tương phản thấp, cần có độ dày giữa các lớp cắt lớn hơn.
- Tái tạo hình ảnh: từ các lớp cắt ngang có thể tái tạo hình ảnh theo mặt thẳng đứng, chéo nhờ chương trình thông tin chính xác đã được cài đặt trước. Hình ảnh được tái tạo càng đẹp nếu độ dày lớp cắt càng mỏng (1 – 3mm).
- Đo đạc: máy chụp cắt lớp vi tính đều có sẵn trương trình cho phép đo tỉ trọng, khoảng cách, bề mặt, góc độ.
- Đo tỉ trọng: Trên thực tế, sự khác nhau giữa các cấu trúc giải phẫu có thể phân biệt bằng mắt. Người ta chỉ sử dụng các phương pháp đo chính xác khi sự khác biệt của các cấu trúc giải phẫu không nhiều, hoặc khi so sánh tỉ trọng trước và sau khi tiêm thuốc cản quang để nghiên cứu tổ chức xơ.
- Đo khoảng cách: Phương pháp mở cửa sổ rất quan trọng trong việc đo khoảng cách. Việc đo đạc càng chính xác nếu lớp cắt càng mỏng và vuông góc với trục ống sống.
- Đo bề mặt: Cho phép đánh giá tốt tương quan giữa ống sống và các thành phần bên trong: đo chính xác tuyệt đối ở mức bị hẹp nhất và đo tương đối ở vị trí bình thường liền kề
- Đo góc: Từ sự phối hợp giữa trục X và Y của ma trận, người ta có thể đo được các góc khác nhau như góc xoay của C1 và C2.
Kỹ thuật chụp cộng hưởng từ
Sơ lược về kỹ thuật chụp cộng hưởng từ
Chụp cộng hưởng từ là kỹ thuật tạo ảnh bằng cách khai thác từ tính của các hạt nhân nguyên tử trong cơ thể người. Nguyên lý tạo ảnh của phương pháp chụp cộng hưởng từ có thể mô tả khái quát là khi cơ thể người bệnh được đặt trong một từ trường mạnh và đồng nhất. Thực hiện phát sóng Radio với tần số thích hợp vào người bệnh sẽ tạo ra hiện tượng cộng hưởng từ ở các hạt nhân nguyên tử cấu trúc nên các mô của cơ thể và các hạt nhân nguyên tử này sẽ phát tín hiệu sau khi máy ngừng phát sóng Radio vào người bệnh. Một hệ thống Ăngten thu tín hiệu dẫn truyền vào hệ thống máy tính phân tích và ứng dụng thuật toán Fourrier để tạo ra hình ảnh hiển thị trên màn hình [1] [2].
Sóng Radio chỉ phát vào cơ thể dưới dạng những xung rất ngắn. Giữa các xung là khoảng nghỉ ngắn, trong khoảng nghỉ này lượng từ hoá dọc tăng lên lại (hoặc hồi phục) trong khi đó lượng từ hóa ngang giảm đi vì các Proton trở lại dần theo hướng của từ trường ngoài. Hai quá trình hồi phục và suy yếu trên xảy ra nhưng đồng thời cùng trong thời gian nghỉ giữa các xung sóng Radio. Thời gian hồi phục T1 (còn gọi là thời gian thư duỗi dọc) là khoảng thời gian cần thiết cho 63% lượng từ hoá của mô đạt được theo hướng dọc của từ trường ngoài sau khi tắt xung Radio. Tỷ số hồi phục T1 của Proton Hydrogen thay đổi ở các mô khác nhau. Thời gian thư duỗi T1 của một mẫu tổ chức phản ánh tốc độ truyền năng lượng của sóng Radio từ Proton Hydrogen cho các cấu trúc mô lân cận nhanh hay chậm. Các mô có cấu trúc phân tử liên kết chặt chẽ như mỡ có thời gian T1 ngắn, ngược lại các mô có cấu trúc phân tử lỏng lẻo như dịch não tủy có thời gian T1 dài [1] [2].
Khi các xung tần số Radio nghỉ, lượng từ hoá ngang suy giảm do các Proton đang đảo đồng pha (cùng hướng và cùng tần số) bị lệch pha dần dưới tác động qua lại với từ trường hạt nhân xung quanh và vì vậy lượng từ hoá ngang trong một thời gian ngắn sẽ bằng O.
Thời gian cần thiết cho lượng từ hoá ngang suy giảm tới mức 37% giá trị ban đầu được gọi là thời gian thư duỗi ngang. Thời gian thư duỗi ngang T2 phản ánh từ lực tại chỗ trong các mẫu mô. Tổ chức mô đặc như cơ có cấu trúc phân tử cố định và từ trường của chúng mạnh làm cho các Proton nhanh chóng mất đồng pha (lệch pha) và vì vậy chúng có thời gian thư duỗi T2 ngắn. Ngược lại các phân tử trong chất lỏng có từ lực tại chỗ yếu, các mô men từ của Proton chậm mất đồng pha hơn, thời gian thư duỗi ngang T2 của chúng dài hơn [1] [2].
Tóm lại, trị giá T1 và T2 của một mẫu mô cho những chỉ dẫn về môi trường phân tử của các hạt nhân Hydrogen bên trong. Những khác biệt trị giá của T1 và T2 giữa mô lành và mô bệnh tạo khả năng phát hiện bệnh lý của kỹ thuật tạo ảnh cộng hưởng từ.
Kỹ thuật chụp cộng hưởng từ trong bệnh lý cột sống
Chụp cộng hưởng từ cột sống được thực hiện bởi một ảnh định hướng, tiếp theo đó thực hiện các ảnh theo trục đứng dọc và nằm ngang với các chuỗi T1W cho khả năng phân biệt rõ nhất về hình thái học cột sống và tuỷ sống. T2W cho phân biệt rõ nhất những thương tổn trong tuỷ sống, xương, đĩa đệm hay dây chằng rách trong khoang dưới nhện, đặc biệt cho phép đánh giá rõ nét bờ sau đĩa đệm và tĩnh mạch nền cột sống.
Hình ảnh CHT các cấu trúc bình thường cột sống cổ – tuỷ sống
Lớp cắt dọc
- T1 cắt dọc giữa
- Ống sống chứa dịch não tuỷ (DNT) và trung tâm là tuỷ sống có đường kính khác nhau tuỳ đoạn tuỷ.
- DNT có tín hiệu thấp thuần nhất (màu đen) nó phân biệt rõ với tuỷ sống có tín hiệu trung bình (màu xám).
- Tuỷ xương thân đốt sống có tín hiệu cao hơn phần vỏ do có chứa mỡ.
- Đĩa đệm có tín hiệu thấp và không có tương phản giữa nhân đĩa đệm với vòng xơ.
- T1 cạnh dọc giữa.
- Rễ thần kinh có tín hiệu thấp.
- Bờ sau của đĩa đệm nằm ở mức thấp hơn rễ thần kinh.
- T2
- Tuỷ sống có tín hiệu từ thấp đến trung bình tương phản với dịch não tuỷ có tín hiệu cao (màu trắng).
- Đĩa đệm có tín hiệu cao.
- Tuỷ xương của thân đốt sống có tín hiệu trung bình.
Lớp cắt ngang
Lớp cắt ngang thấy rõ mối liên quan giữa hình thể sau bên của đĩa đệm với túi màng cứng và các rễ thần kinh ở lỗ liên hợp.
- T1: vỏ xương đốt sống, thành phần cung sau và dây chằng có tín hiệu giảm nhẹ trong khi nhân đĩa đệm có tín hiệu trung bình tương phản với tín hiệu thấp của vòng xơ đĩa đệm. Các rễ thần kinh có tín hiệu thấp từ thấp đến trung bình
- T2: nhân đĩa đệm có tín hiệu cao tương phản tín hiệu thấp của vòng xơ, các rễ thần kinh có hình ảnh của cấu trúc có cường độ tín hiệu thấp.
MÔ TẢ THƯƠNG TỔN THEO ĐỊNH KHU
Tổn thương cột sống cổ cao bao gồm các tổn thương do chấn thương, bệnh lý và các tổn thương do dị dạng bẩm sinh gây ra.
Chấn thương cột sống cổ hiện nay khá phổ biến, kéo theo thương tổn tuỷ, nguyên nhân quan trọng của tử vong và tàn tật. Tại các nước phát triển, nguyên nhân chủ yếu do tai nạn giao thông, khi đó cột sống cổ di động, ít được bảo vệ. Đặc biệt trong chấn thương sọ não, khi bệnh nhân hôn mê khó xác định tổn thương cột sống cổ, vì vậy cần chụp Xquang cột sống cổ cho tất cả các bệnh nhân bị chấn thương sọ não [24].
Những trường hợp dị tật xương bẩm sinh hay tổn thương bệnh lý như: thiểu sản mỏm nha, khớp giả mỏm nha, thiểu sản đốt đội, viêm cột sống dính khớp có thể gây mất vững, hẹp ống sống và hạn chế sự mềm dẻo cột sống cổ cao. Những tổn thương này dễ bị tổn thương khi chịu những lực tác động như gập, ưỡn, xoay hoặc bị ép quá mức.
Tổn thương bản lề chẩm – đội
Vỡ lồi cầu chẩm được thông báo lần đầu tiên bởi Charles Bell vào năm 1817 khi giải phẫu tử thi và mổ tả lần đầu tiên trên Xquang năm 1962, trên cắt lớp vi tính năm 1983 [23].
Đây là thương tổn hiếm gặp, thường do chấn thương và tỉ lệ tử vong cao. Tần xuất cao hơn ở trẻ em khi bị tai nạn giao thông. Cơ chế thương tổn là do ưỡn quá mức gây tổn thương dây chằng chẩm – đốt đội, dây chằng dọc trước và dọc sau, dây chằng nối mỏm nha với rãnh trượt. Lồi cầu chẩm trượt trên C1 ra trước hoặc sau chèn vào hành tuỷ gây ngừng thở, dẫn đến tử vong. Đôi khi tổn thương chẩm – đốt đội do sự phối hợp của cơ chế gập và xoay [23],[24].
Xquang thường quy
Trên Xquang thường quy, tổn thương trật chẩm – đội biểu hiện tăng khoảng cách giữa mỏm nha và đáy sọ đánh giá dựa vào chỉ số Powers [24].
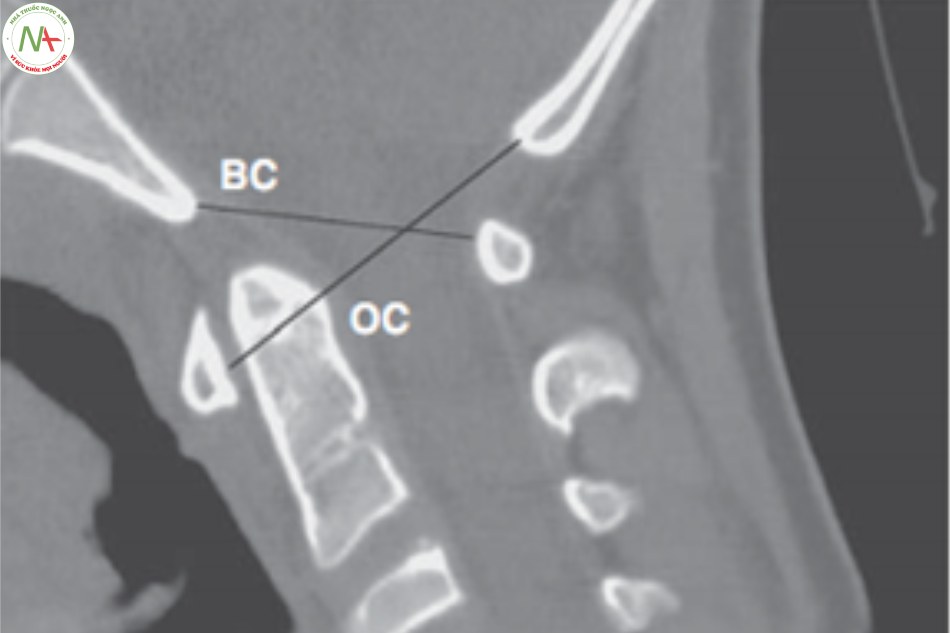
Chỉ số Powers được tính bởi tỷ lệ của khoảng cách giữa điểm B (Basion) bờ trước lỗ chẩm và bờ trước cung sau C1 (C) với khoảng cách giữa điểm O ở bờ sau lỗ chẩm (Opisthion) và điểm giữa bờ sau cung trước C1 (A) (BC/AO). Bình thường Powers trong khoảng
0,6 – 1,0, trung bình khoảng 0,8, Powers > 1,0 chẩn đoán xác định trật đội – chẩm [8],[17],[18],[24].
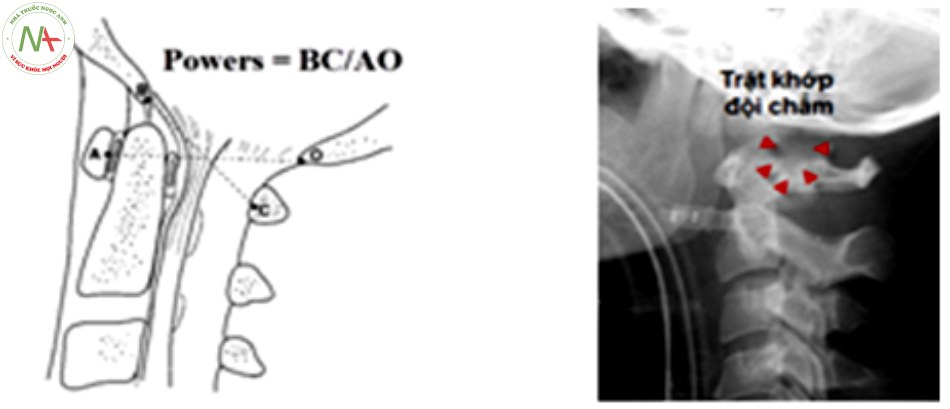
- Giá trị Xquang thường quy [23]:
- Thẳng: thường không quan sát thấy tổn thương.
- Thẳng há miệng: có thể thấy lồi cầu xương chẩm.
- Nghiêng: dấu hiệu phù nề phần mềm trước cột sống, thường không thấy tổn thương trên phim nghiêng trừ khi có trật chẩm – đội.
Chụp cắt lớp vi tính
Chụp cắt lớp vi tính và tái tạo hình ảnh là tiêu chuẩn vàng chẩn đoán xác định tổn thương trật chẩm – đội dựa vào chỉ số Powers.
Phân loại tổn thương giải phẫu theo Anderson và Montesano [5] [13] [20]:
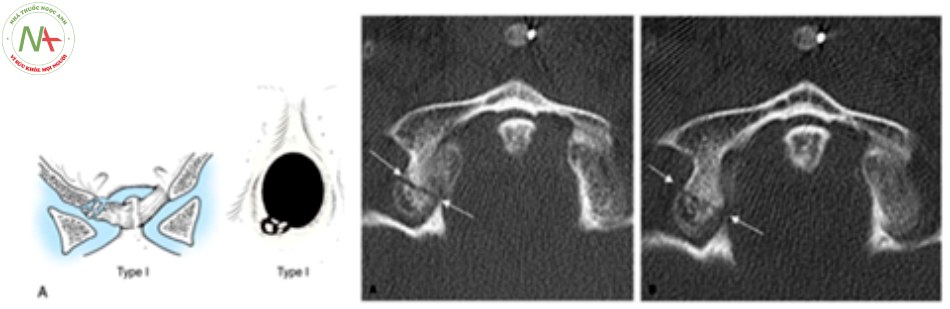
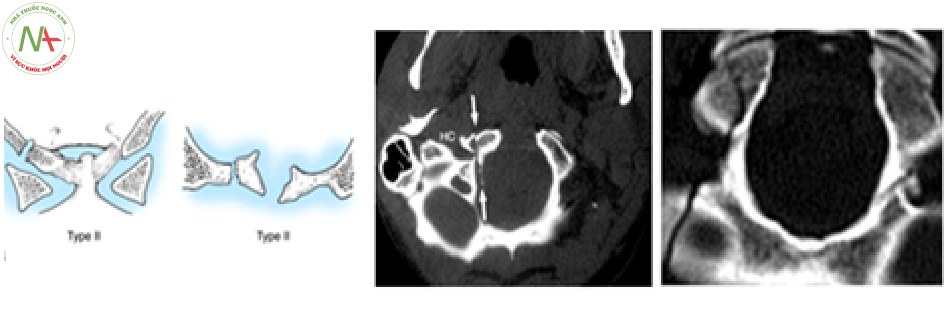
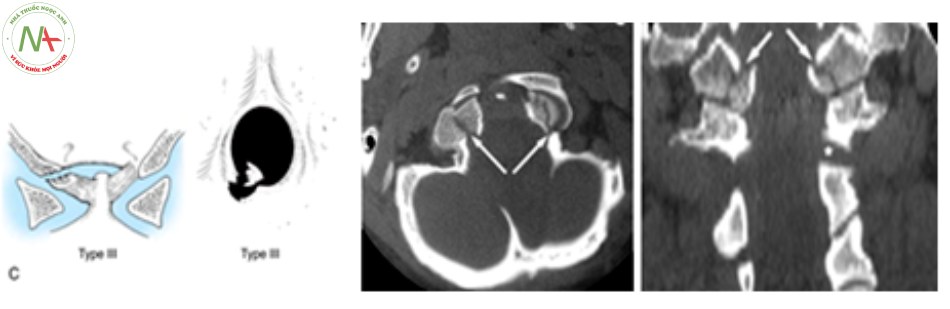
- Tổn thương mất vững khi [23]:
- Vỡ lồi cầu chẩm di lệch > 5 mm.
- T ổn thương loại 3.
- Vỡ lồi cầu xương chẩm 2 bên.
Cộng hưởng từ
Tổn thương trên hình ảnh cộng hưởng từ là hình ảnh tăng tín hiệu trên T2, và hình ảnh phù nề ngay phía trước của động mạch đốt sống [13].
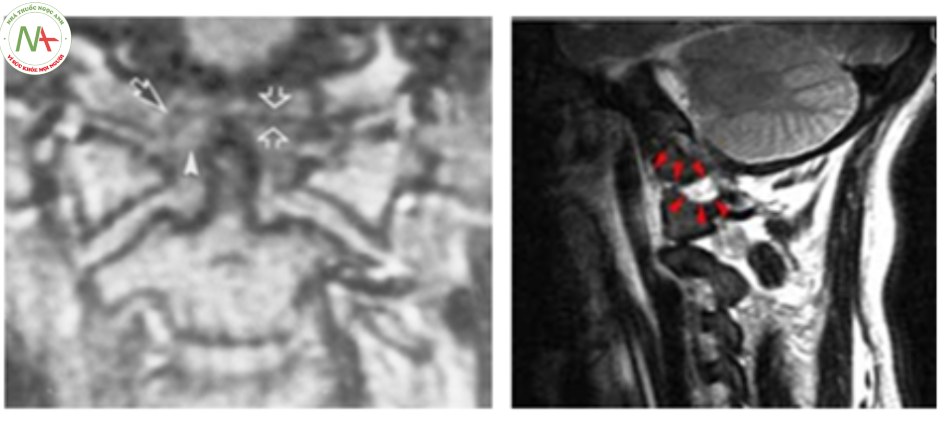
Đánh giá tổn thương hệ thống dây chằng, tình trạng tủy, không chẩn đoán xác định tổn thương.
Tổn thương đốt đội (C1) do chấn thương
Vỡ C1 gặp 1-2% trong các tổn thương gãy cột sống và chiếm tỷ lệ khoảng 15% gãy cột sống cổ. Năm 1822, Cooper lần đầu tiên mô tả gãy C1 sau khi mổ tử thi. Đến 1927, Jefferson mô tả tổn thương, từ năm 1822 đến năm 1938 chỉ có 99 thông báo đề cập đến tổn thương này [24].
Đây là loại thương tổn gây ra do lực nén theo trục ngang giữa lồi cầu chẩm và C2 tạo ra gãy cung trước và sau và mảnh vỡ di lệch sang bên. Thông thường di lệch sang hai bên, đôi khi di lệch một bên nếu đầu bị xoay khi bị sang chấn. Thường bệnh nhân không có tổn thương thần kinh [6] [12].
Xquang thường quy
- Nghiêng: phù nề tổ chức phần mềm trước cột sống vùng C1 khi có gãy cung trước, thường xuất hiện sau 6 giờ. Lưu ý, ở trẻ em khi khóc dấu hiệu này gặp khi chụp Xquang cột sống cổ [10] [24].
- Thẳng há miệng: đánh giá tình trạng của dây chằng ngang gián tiếp dựa trên chỉ số Spence.
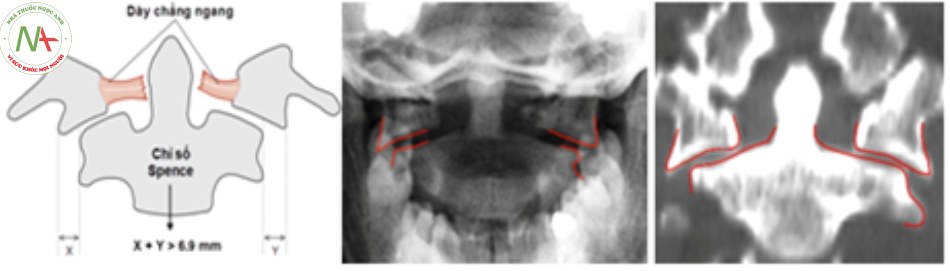
Khi chỉ số Spence > 6.9 chẩn đoán xác định đứt dây chằng ngang, tổn thương mất vững [6] [17] [24].
Chụp cắt lớp vi tính
Là tiêu chuẩn vàng trong chẩn đoán xác định và phân loại tổn thương giải phẫu vỡ C1. Theo phân loại của Levin và Edwards [10],[15],[18],[19],[25], vỡ C1 được chia ra 3 loại tổn thương giải phẫu cơ bản:
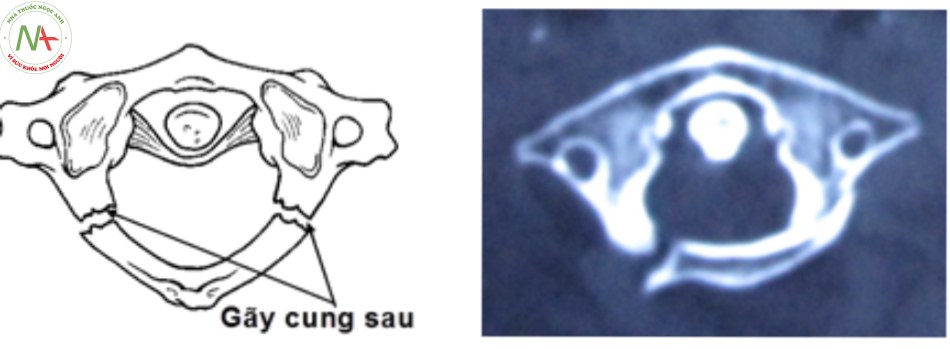
- Loại I: vỡ cung sau C1 đơn thuần, tổn thương thường gặp nhất, gãy vững, không tổn thương dây chằng ngang.
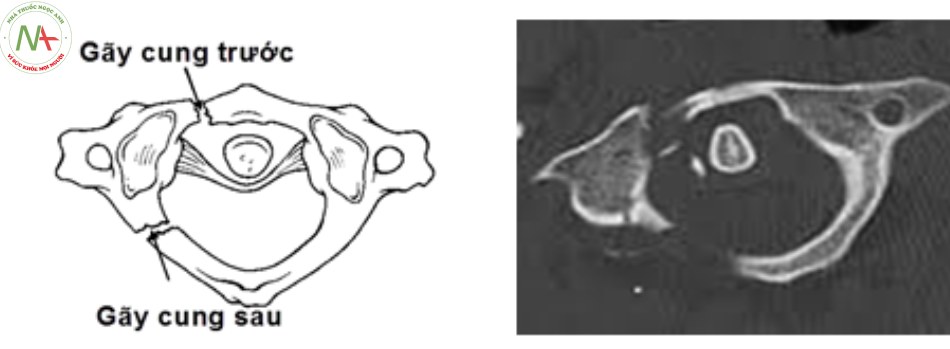
- Loại II: gãy kết hợp một cung trước và một cung sau do lực ép thẳng trục phối hợp với nghiêng đầu. Thương tổn ít gặp nhất của vỡ C1. Hậu quả làm bửa một khối bên C1.
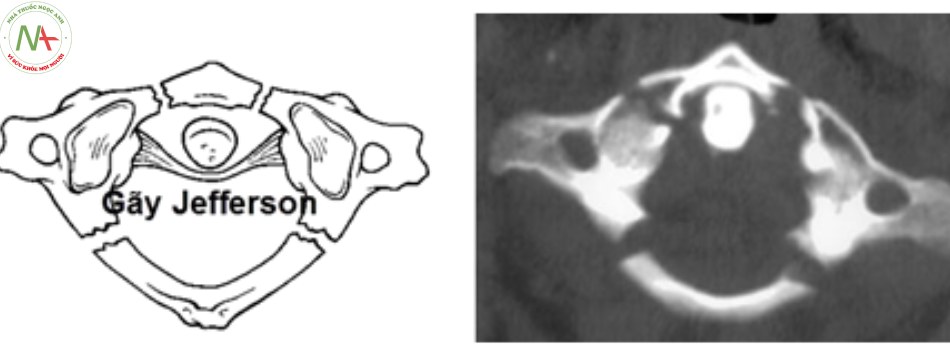
- Loại III: vỡ vụn C1 (gãy Jefferson). Tổn thương thường gặp sau gãy loại I, cơ chế do lực nén thẳng trục với tư thế đầu trung gian, tổn thương gãy 2 điểm cung trước và 1 hoặc 2 điểm ở cung sau.
Đánh giá tổn thương: dựa vào chỉ số Spence trên hình ảnh đứng ngang.
Khi chỉ số Spence > 6.9 chẩn đoán xác định đứt dây chằng ngang, tổn thương mất vững [6] [17] [24].
Chụp cộng hưởng từ
Dây chằng ngang là cấu trúc duy nhất để liên kết giữ hai khối bên không bị bửa ra [24]. Chẩn đoán xác định tổn thương dây chằng ngang dựa vào chụp cộng hưởng từ [11].
Bình thường dây chằng ngang giảm tín hiệu trên T1 và T2 (màu tối). Tổn thương dây chằng ngang khi có thay đổi tín hiệu trên hình ảnh cộng hưởng từ, thường ở một bên, ngay gần lồi củ khối bên C1 chỗ bám của dây chằng ngang hoặc có thể toàn bộ dây chằng, chẩn đoán xác định tổn thương ít nhất trên hai lát cắt, ngang và đứng ngang, và được chia ra 3 mức độ tổn thương [11]:
- Độ 1: tăng tín hiệu dưới 1/3 dây chằng trên một lát cắt, nhìn rõ ranh giới dây chằng.
- Độ 2: tăng tín hiệu từ 1/3-2/3 dây chằng trên một lát cắt, ranh giới dây chằng có thể còn hoặc mất.
- Độ 3: tăng tín hiệu trên 2/3 dây chằng trên một lát cắt, mất ranh giới dây chằng.
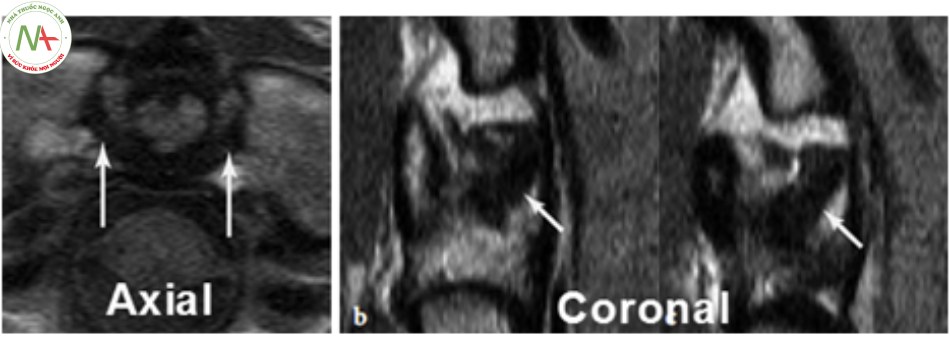
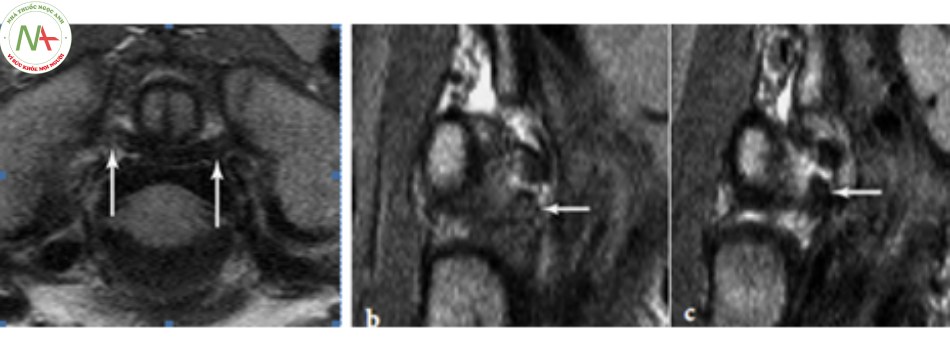
Ngoài ra, cộng hưởng từ còn đánh giá tổn thương tủy như: đụng dập tủy, chảy máu, phù nề tổ chức phần mềm bờ trước thân đốt sống C1 [11],[14],[23].
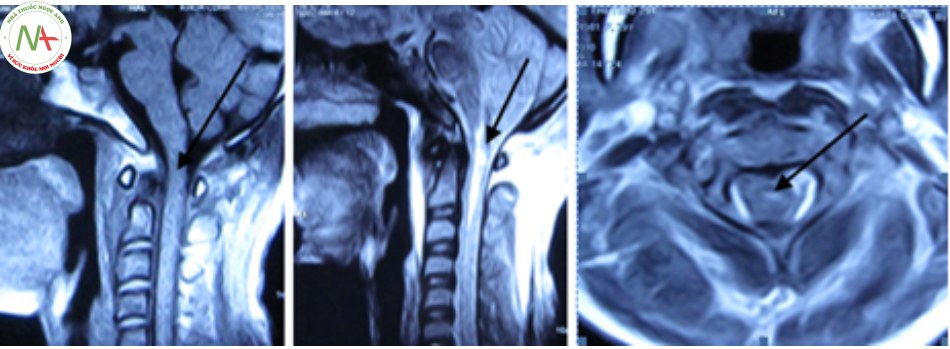
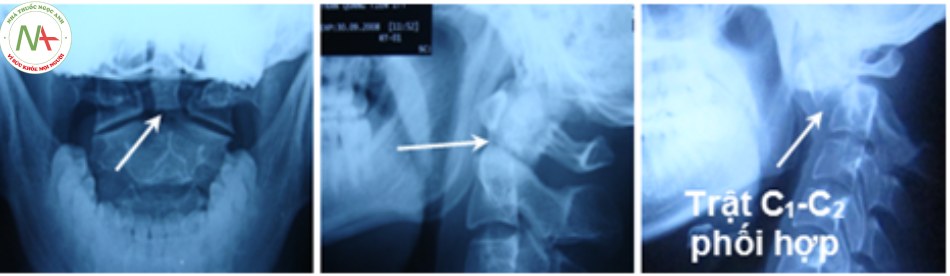
Trật C1-C2
Trật C1-C2 thường gặp trong chấn thương, viêm khớp dạng thấp và dị dạng bẩm sinh mỏm nha, là tổn thương mất vững.
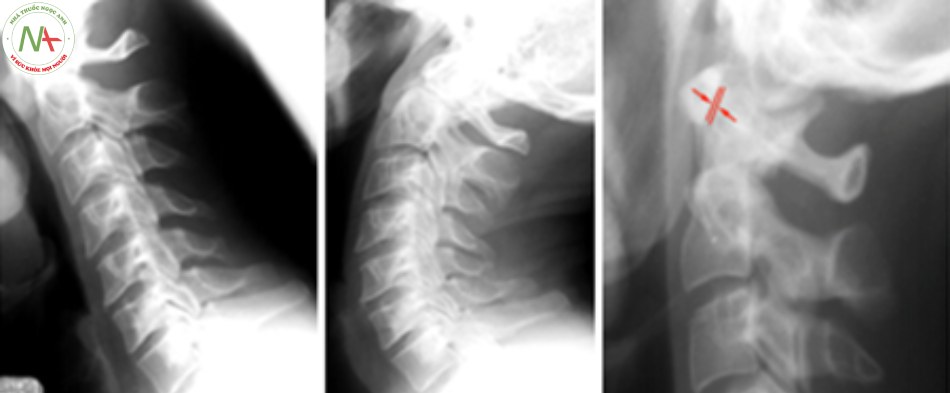
Levine và Edwards cho rằng trật C1-C2 và trật xoay C1-C2 hiếm khi xảy ra ở người lớn mà thường gặp ở trẻ em. Cơ chế cúi – ưỡn quá mức kết hợp với lực xoay. Thường phối hợp với gãy C1 và C2. Chẩn đoán dựa vào đo khoảng cách giữa bờ trước mỏm nha và bờ sau cung trước C1 (ADI – atlantodens interval), bình thường ADI < 3mm ở người lớn và ADI < 5mm ở trẻ em [14],[24].
Nguyên nhân thường gặp trật C1-C2 [7],[8],[16],[26]:
- Đứt dây chằng ngang đơn thuần do chấn thương hoặc viêm khớp dạng thấp.
- Gãy mỏm nha.
- Gãy Jeffeson mất vững.
- Mất vững cổ – chẩm (đứt dây chằng cánh).
- Khớp giả mỏm nha (chấn thương, thiểu sản mỏm nha).
Xquang thường quy
- Thẳng: không đánh giá được tổn thương vùng cột sống cổ cao.
- Thẳng há miệng:
- Mất cân xứng khoảng cách giữa hai khối bên C1 tới mỏm nha.
- Trật khớp đội – trục bên: bị tổn thương di lệch tùy theo mức độ xoay.
- Nghiêng:đánh giá chỉ số ADI.
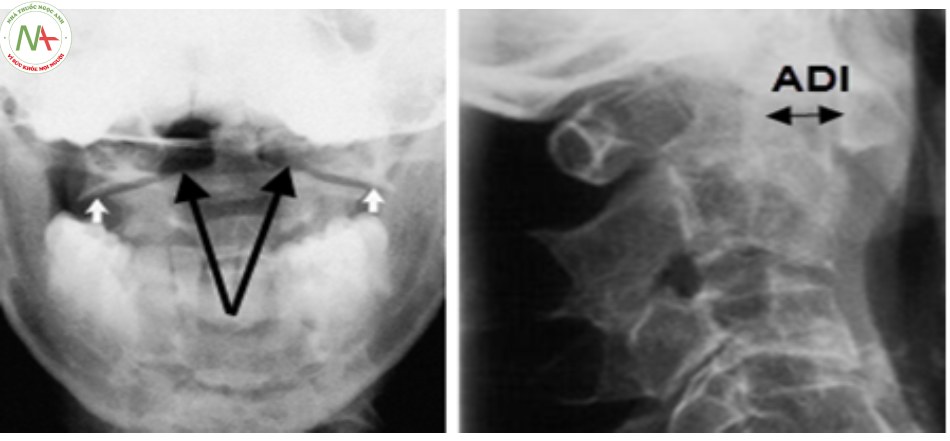
- Xquang động: áp dụng trong các tổn thương trật C1-C2 do bệnh lý, nghi ngờ khớp giả mỏm nha, đánh giá chỉ số ADI.
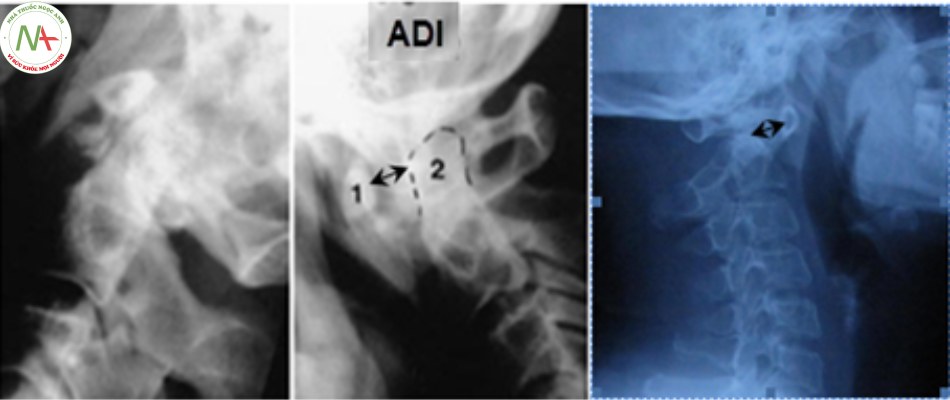
Chụp cắt lớp vi tính
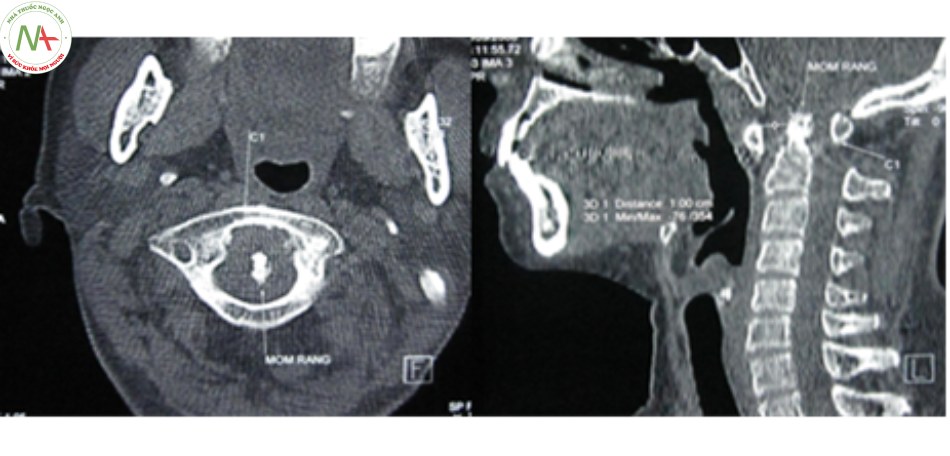
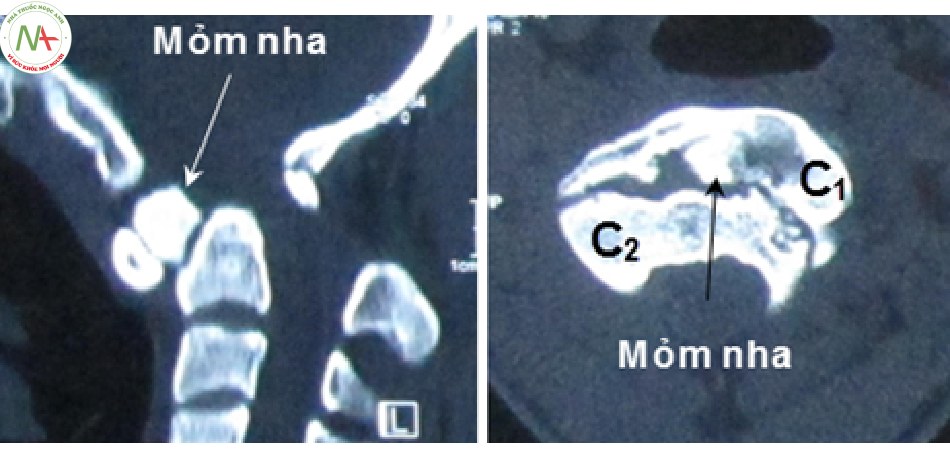
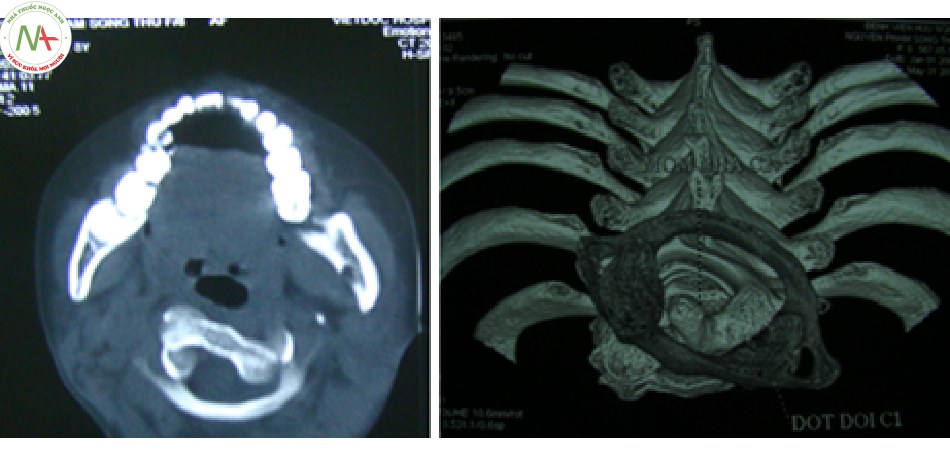
- Chẩn đoán xác định trật C1-C2, phân loại tổn thương giải phẫu, đặc biệt với chụp cắt lớp tái tạo hình ảnh trên không gian ba chiều.
- Đánh giá chỉ số ADI dựa trên hai lớp cắt ngang và đứng dọc.
- Chẩn đoán xác định các tổn thương xương kèm theo: vỡ diện khớp, khớp giả mỏm nha, thiểu sản mỏm nha, vỡ C1, C2…
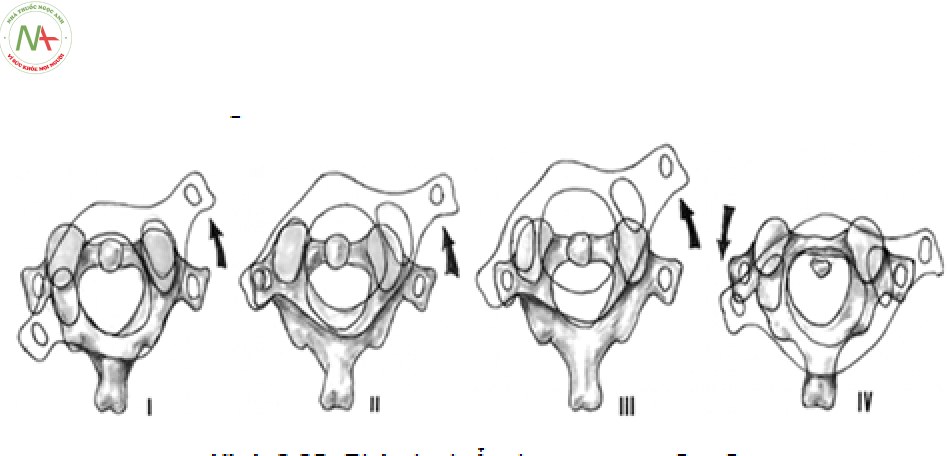
Dựa trên hình ảnh Xquang, cắt lớp vi tính và cơ chế tổn thương, Fielding chia trật C1-C2 thành 4 loại [24]:
- Loại 1: trật nhẹ diện khớp, ADI < 3mm.
- Loại 2: đứt dây chằng ngang, ADI 3 – 5mm.
- Loại 3: đứt dây chằng ngang, dây chằng cánh, ADI >5mm.
- Loại 4: trật C1 ra sau so với C2, thường phối hợp gãy mỏm nha hoặc vỡ cung trước C1.
Cộng hưởng từ
- Chẩn đoán tổn thương dây chằng ngang (theo mục 3.2.3)
- Tình trạng ống sống và tủy sống: hẹp, phù nề…
- Tổn thương tổ chức phần mềm và hệ thống dây chằng xung quanh [11],[14].
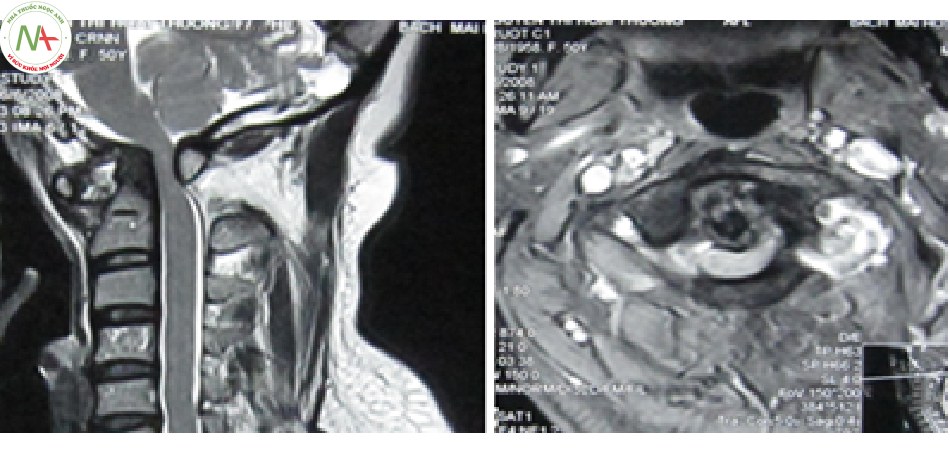
Các tổn thương đốt trục (C2)
Tổn thương mỏm nha
Gãy mỏm nha
Chiếm 10-15% tổn thương cột sống cổ và 75% chấn thương cột sống cổ ở trẻ em, gặp ở nhiều nhóm tuổi. Cơ chế tổn thương do ép đứng dọc phối hợp với lực di lệch ngang [14],[15], [19],[24].
Schatzker và cộng sự phân loại gãy mỏm nha đầu tiên năm 1971. Năm 1974, Anderson và D’Alonzo mổ tả tổn thương thành 3 loại dựa trên phân tích 60 bệnh nhân [24]:
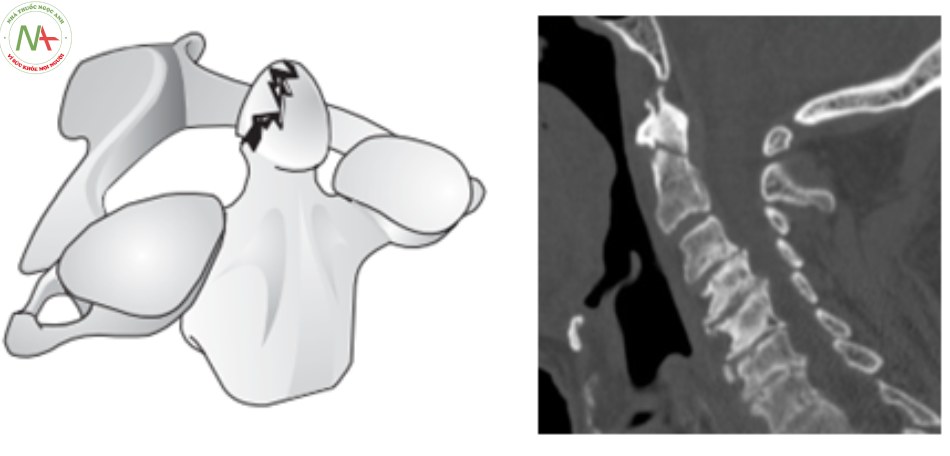
Loại 1: Gãy chéo qua mỏm nha
- Ít gặp và là loại gãy vững, điều trị bảo tồn
- Xquang thường quy khó phát hiện thương tổn
- Chụp cắt lớp vi tính chẩn đoán xác định thương tổn
Loại 2: Đường gãy qua nền mỏm nha, nơi tiếp giáp với thân C2
- Thường gặp nhất, loại gãy này tỉ lệ khớp giả cao khoảng 65%, nguyên nhân do vùng này cấp máu kém [14].
- Xquang thường quy
- Thẳng há miệng: đường gãy ngang tiếp giáp giữa mỏm nha với thân C2, tình trạng khớp đội – trục bên.
- Nghiêng: vị trí gãy, khoảng cách di lệch mỏm nha so với thân C2, có thể thấy trật đội – trục phối hợp.
- Cắt lớp vi tính: chẩn đoán xác định gãy mỏm nha, phân loại tổn thương giải phẫu, đo chính xác khoảng cách di lệch mỏm nha với thân C2 trên lát cắt đứng dọc.
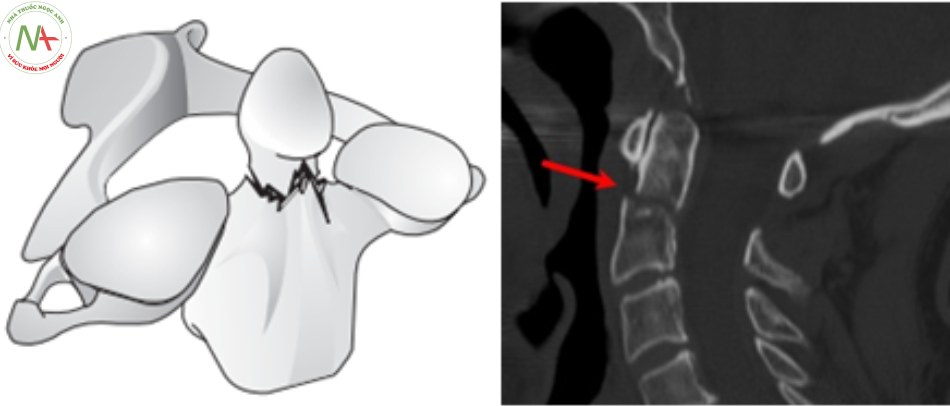
Loại 3: Đường gãy chéo thân.
- Tỷ lệ liền xương cao khi điều trị bảo tồn.
- Xquang thường quy.
- Thẳng há miệng: đường gãy chéo thân.
- Nghiêng: đường gãy chéo sau ra trước hoặc ngược lại, có thể phối hợp trật đội – trục theo hướng đường gãy.
- Cắt lớp vi tính: chẩn đoán xác định tổn thương.
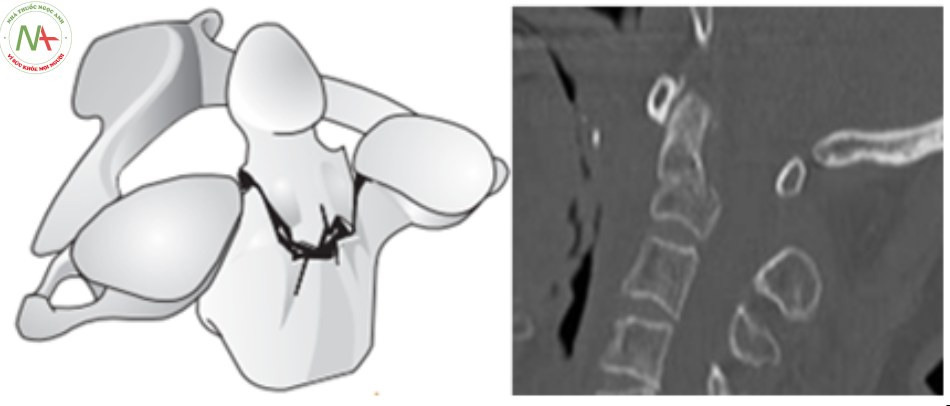
Cộng hưởng từ: đánh giá các tổn thương phần mềm và thương tổn tủy, tùy mức độ di lệch hay không di lệch C1-C2 mà hình ảnh cộng hưởng từ có hình ảnh chèn ép hay tổn thương tủy hoặc chỉ là hình tụ máu, phù nề quanh ổ gãy [11].
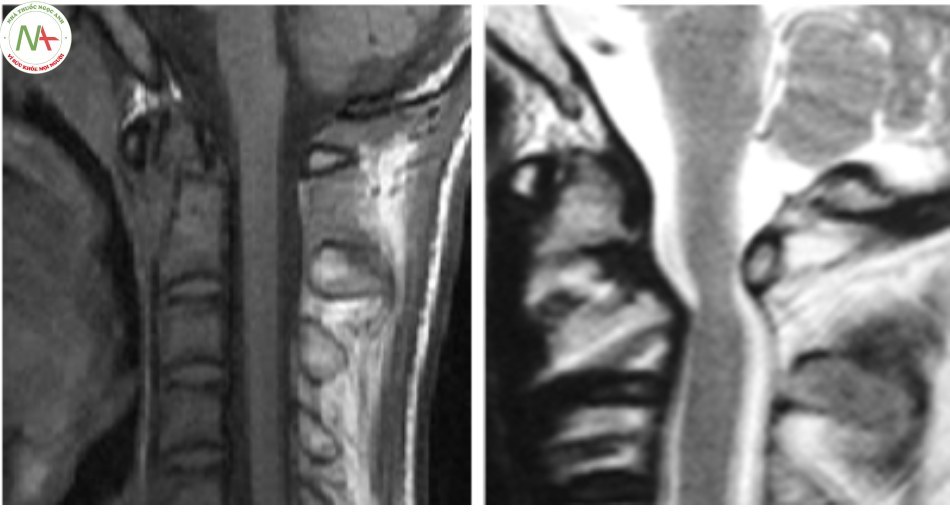
Dị tật bẩm sinh mỏm nha
Hiếm gặp, thường thấy ở những bệnh nhân mắc bệnh Down. Các dị tật bẩm sinh mỏm nha có thể dẫn đến mất vững đội trục, tổn thương thần kinh, thậm chí tử vong do chèn ép tủy [7] [28]. Phân loại dị tật mỏm nha chia ra:
Không có mỏm nha: là dị tật mỏm nha không phát triển, trên Xquang thường quy không có mỏm nha.
Thiểu sản mỏm nha: mỏm nha phát triển bán phần, có hình dạng khác nhau có thể là một mẩu ngắn hoặc có thể có kích thước gần như bình thường.
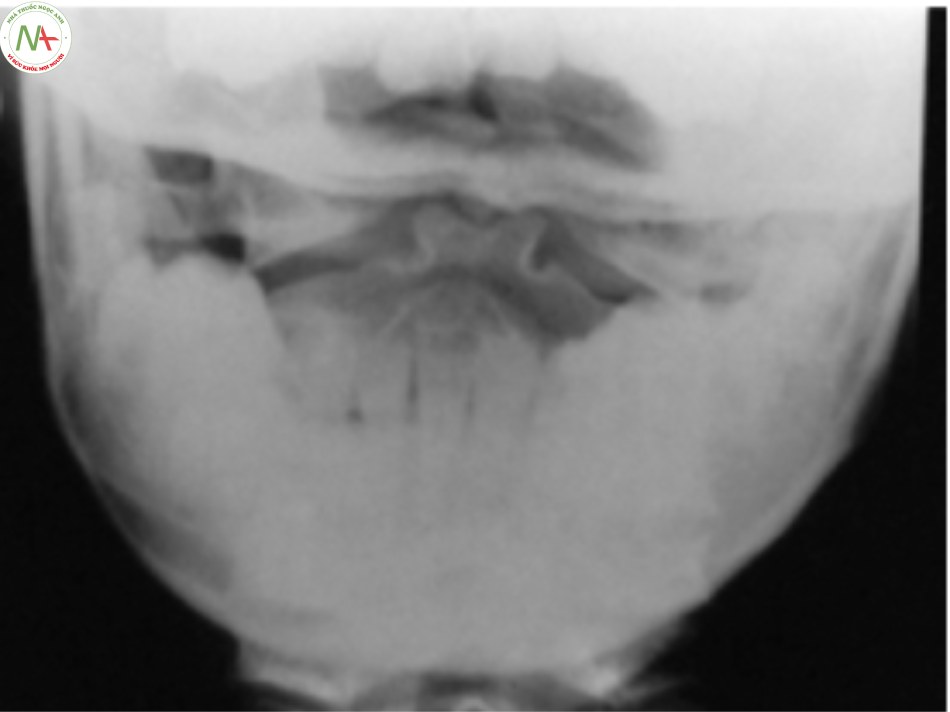
Khớp giả mỏm nha: Mỏm nha được chia làm 2 đoạn, trong đó có một đoạn tách rời.
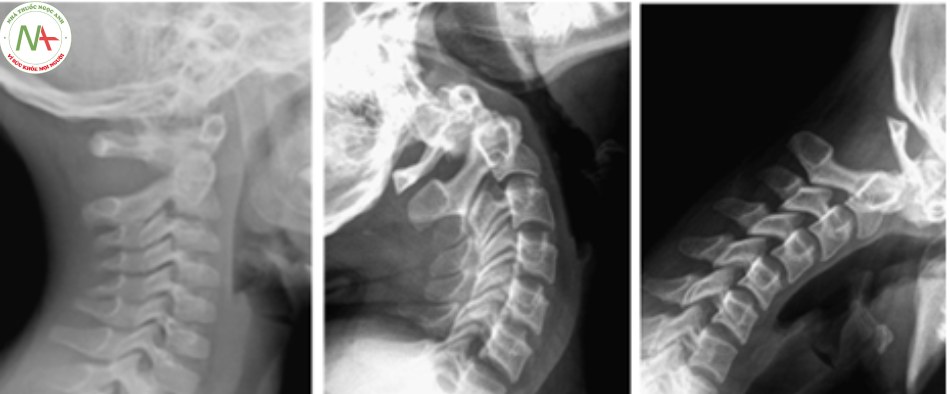
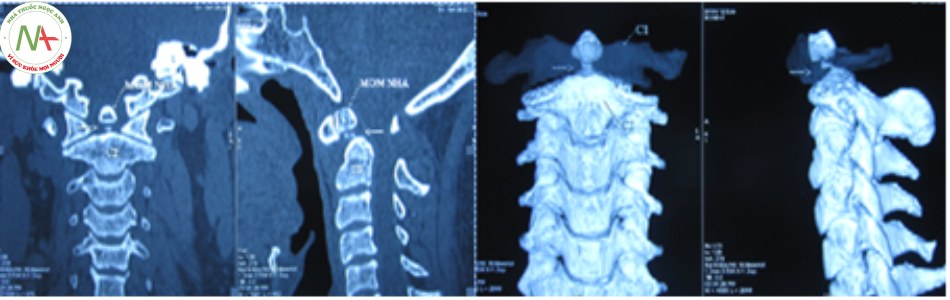
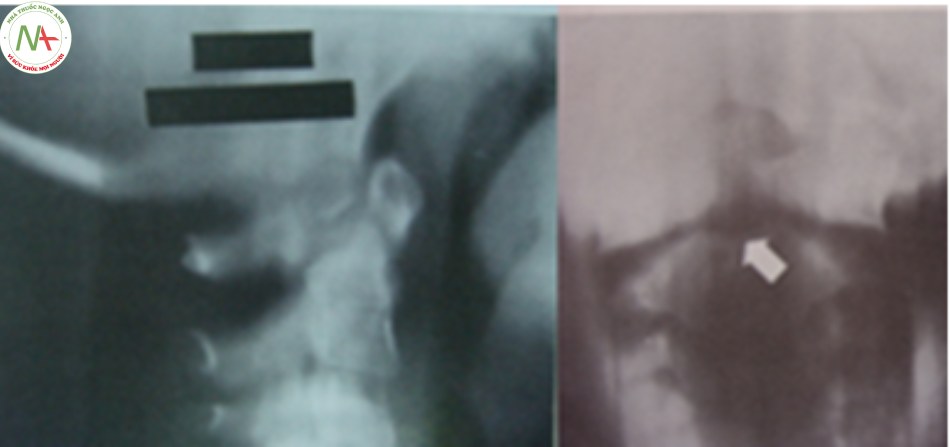
Gãy chân cuống hai bên của C2 (Hangman’s fracture)
Loại gãy này được Wood – Jones mô tả đầu tiên vào năm 1913 ở những nạn nhân bị kết án treo cổ. Vỡ C2 chiếm 12-18% trên tổng số gãy cột sống cổ, 25-40% trong số này chết sau tai nạn, số còn lại chỉ có từ 3-10% có tổn thương thần kinh. Tổn thương được tạo ra bởi cơ chế ưỡn quá mức và giật đứt gây gãy C2 ở chân cuống, cắt tuỷ gây tử vong. Trên thực tế cơ chế và tiên lượng loại gãy này có khác với cơ chế treo cổ [20],[24].
Gãy Hangman là sự phối hợp của cơ chế ưỡn quá mức và dồn ép chủ yếu do tai nạn giao thông, đường gãy qua 2 chân cuống với giật đứt C2. Khi cơ chế ưỡn chiếm ưu thế, dây chằng dọc trước bị rách kèm đứt kèm theo đứt mảnh xương nhỏ ở vành ngoài của C2 hoặc C3. Khi ưỡn nhiều hơn làm rách cả đĩa đệm và dây chằng dọc sau làm thân C2 trật ra trước và mất vững. Tuy nhiên cung sau C2 vẫn ở nguyên vị trí vì chân cuống bị gãy hai bên, ống tuỷ được mở rộng ra và không gây thương tổn tuỷ.
Xquang thường quy
- Thẳng: khó phát hiện tổn thương.
- Nghiêng: chẩn đoán xác định > 90% trường hợp gãy Hangman, tuy nhiên không phát hiện được tổn thương không di lệch.
- Phù nề, tụ máu phần mềm trước cột sống vùng C1-C3.
- Đường gãy thường chếch từ sau ra trước và từ trên xuống dưới.
Cắt lớp vi tính
Chẩn đoán xác định, phân loại tổn thương.
- Lát cắt ngang: xác định vị trí gãy cuống C2, tình trạng lỗ liên hợp, diện khớp và thân đốt sống.
- Lát cắt đứng ngang: thường không nhiều thông tin cho chẩn đoán, có thể phát hiện các tổn thương phối hợp liền kề.
- Lát cắt đứng dọc: xác định đường gãy, khoảng gian đĩa C2 – C3, mức độ di lệch cuống C2, đo được góc gãy của cuống C2.
- Tiêu chí đánh giá trên phim chụp cắt lớp vi tính:
- Di lệch > 3mm hoặc góc gãy cuống C2 > 150.
- Bất thường khoảng gian đĩa C2-C3.
- Trật C2-C3.
Có nhiều cách phân loại, theo Levine và Edwards phân chia gãy trật C2 ra làm 3 mức độ [6],[20],[24]:
- Loại I:
- Chiếm 65%, tổn thương vững.
- Đường gãy đi ngang qua diện khớp 2 bên hoặc ở trên hay dưới diện khớp, di lệch < 3 mm, góc gãy < 150, khoảng gian đĩa C2-C3 bình thường, C3 nguyên vẹn.
- Loại gãy này hay phối hợp với thương tổn khác như vỡ cung sau C1, gãy Jefferson, gãy mỏm nha.
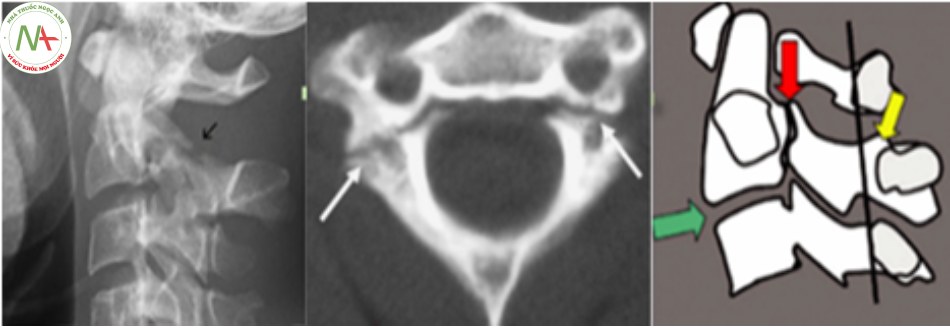
- Loại II:
- Chiếm 28%, tổn thương mất vững.
- Di lệch > 3mm hoặc góc gãy > 150 và bất thường khoảng gian đĩa C2-C3 .
- Loại IIA:
- Di lệch > 3 mm hoặc góc gãy > 150.
- Bất thường khoảng gian đĩa C2-C3.
- Trong loại này dây chằng dọc trước còn nguyên vẹn nhưng dây chằng sau và đĩa đệm bị rách hoàn toàn.
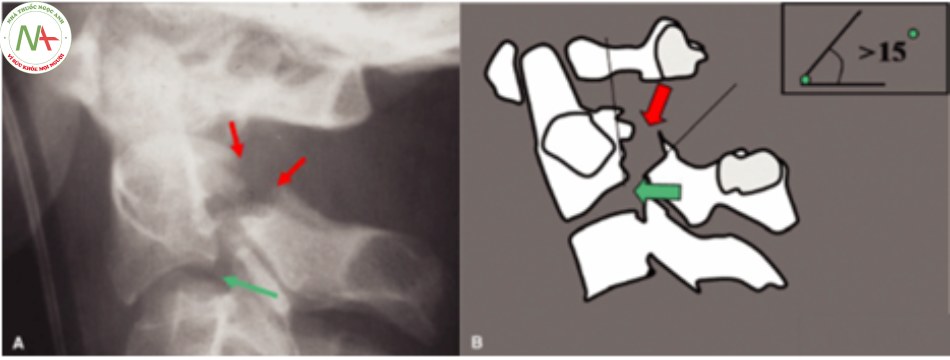
- Loại III:
- Chiếm 7%, tổn thương mất vững.
- Di lệch > 3mm, góc gãy >150, kèm trật khớp C2 – C3 một bên hay hai bên.
- Ở thể này, dây chằng dọc trước và dọc sau bị rách hoàn toàn.
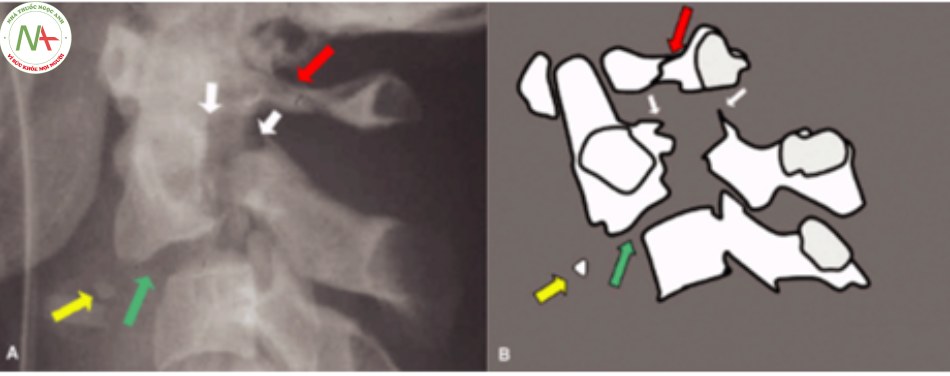
Cộng hưởng từ
Chụp cộng hưởng từ đánh giá tổn thương dây chằng, đĩa đệm C2-C3, phần mềm, tình trạng tổn thương tủy kèm theo [11].
TÀI LIỆU THAM KHẢO
- Hoàng Đức Kiệt (1997), “Kỹ thuật hình ảnh cộng hưởng từ. Tài liệu chuyên khảo 8-1997″.
- Gs Hoàng Kỷ (2005), “Chụp cắt lớp vi tính và tạo ảnh bằng cộng hưởng từ”, Bài giảng chẩn đoán hình ảnh. Nhà xuất bản y học.
- Hà Kim Trung (2005), “Nghiên cứu chẩn đoán và điều trị phẫu thuật chấn thương cột sống cổ có thương tổn thần kinh tại bệnh viện Việt Đức”, Luận văn Tiến sĩ y học, Trường Đại học Y Hà Nội.
- Howard S. An (2000), “Anatomy and Surgical Approaches to the spine”, Surgery of spine trauma, chapter 1: p. 10-11.
- Montesano Px Anderson Pa (1988), “Morphology and treatment of occipital condyle fractures”, Spine . 13: p. 731.
- Andrei F. Joaquim Md & Alpesh A. Patel Md (2010), “C1 and C2 Spine Trauma: Evaluation, Classification and Treatment”, Contemporary Spine Surgery, 11
- Asheesh Bedi Md & Robert N. Hensingert Md (2006), “Congenital Anomalies of the Cervical Spine”, the Spine, fifth Edition(chapter 39): p. 630-671.
- D. L. Daniels, A. L. Williams & V. M. Haughton (1983), “Computed tomography of the articulations and ligaments at the occipito-atlantoaxial region”, Radiology, 146(3): p. 709-16.
- Donal Schreiber Md (2009), “Spinal cord Injuries”, Emedicine, http://www.emedicine.medscape.com/article/793582-overview.
- Levine Am Edward Cc (1991), “Fracture of the atlas”, J. Bone Joint Surgery, 73: p. 680-691.
- J. W. M. Van Goethem, L. Van Den Hauwe & P. M. Parizel (2007), Spinal Imaging: Diagnostic Imaging of the Spine and Spinal Cord, Springer Berlin,
- Dickman Ca Hadley Mn, Browner Cm Et Al (1988), “Acute traumatic atlas fractures: management and long term outcome”, Neurosurgery 23:31-5.
- Julian A. Hanson, Anastasia V. Deliganis, Alexander B. Baxter, Wendy A. Cohen, Ken F. Linnau, Anthony J. Wilson & F. A. Mann (2002), “Radiologic and Clinical Spectrum of Occipital Condyle Fractures. Retrospective Review of 107 Consecutive Fractures in 95 Patients”, American Journal of Roentgenology, AJR ; 178:1261-1268.
- Anders Holtz & Richard Levi (2010), Spinal cord injury, Oxford University Press,
- T. E. Keats, M. K. Dalinka, N. Alazraki, T. H. Berquist, R. H. Daffner, A. A. Desmet, G. Y. El-Khoury, T. G. Goergen, B. J. Manaster, A. Newberg, H. Pavlov, R. H. Haralson, 3rd, J. B. Mccabe & D. Sartoris (2000), “Cervical spine trauma. American College of Radiology. ACR Appropriateness Criteria”, Radiology, 215 Suppl: p. 243-6.
- Randall Loder T (2004), “Congenital Anomalies of the Cervical Spine “, Adult & Pediatric Spine, The 3rd Edition.
- Spencer B. Gay Luke L. Yao Md, Md, Quan D. M. Vu Md, Mark W. Anderson, Md, Susan M. Powell, Md, Prakash N. Patel, Md (2000), “Imaging Evaluation of the Cervical Spine”, University of Virginia Health Sciences Center, Department of Radiology.
- Christopher P. Silvery, Mark C. Nelson, Alexander Vaccaro and Jerome M. Cotler (2000), “Traumatic Injuries of the Adult upper cervical spine”, Surgery of spine trauma, 7: p. 179-216.
- Jr. Paul R. Meyer (1997), “Cervical Spine Fracture: Changing Management Concepts”, The Textbook of Spine Surgery volume 2(chapter 96): p. 1679-1741.
- James H. Beaty S. Terry Canale, Cervical spinal injuries, in Campbell’s Operative Orthopaedics. 2007.
- A. Sasaki (1980), “Radiology of normal cervical spine (author’s transl)”, Nippon Seikeigeka Gakkai Zasshi, 54(7): p. 615-31.
- Paul E. Savas (2002), Biomechanics of the Injured Cervical Spine, in Fractures of cervical, thoracic and lumbar spine, Marcel Dekker, Inc,
- Eric D. Schwartz & Adam E. Flanders (2007), “Spinal Trauma: Imaging, Diagnosis, and Management”, 1st Edition, Lippincott Williams & Wilkins.
- Alexander R. Vaccaro (2002), Fractures of the cervical, thoracic and lumbar spine, Marcel Dekker, Inc,
- A. Wackenheim (1989), “Radiology of the cervical spine”, Radiologe, 29(4): p. 176-8.
- William F & Vincent Silvaggo (1997), “Surgery for Rheumatoid Arthritis of the Cervical Spine”, The Spinal Surgery, 82: p. 1439- 1455.
- P. B. Hanson, P. X. Montesano, N. A. Sharkey & W. Rauschning (1991), “Anatomic and biomechanical assessment of transarticular screw fixation for atlantoaxial instability”, Spine (Phila Pa 1976), 16(10): p. 1141-5.
- R. N. Hensinger, J. W. Fielding & R. J. Hawkins (1978), “Congenital anomalies of the odontoid process”, Orthop Clin North Am, 9(4): p. 901-12.
