Lisinopril
Biên soạn và Hiệu đính
Dược sĩ Xuân Hạo
Danh pháp
Tên chung quốc tế
Tên danh pháp theo IUPAC
(2S)-1-[(2S)-6-amino-2-[[(1S)-1-carboxy-3-phenylpropyl]amino]hexanoyl]pyrrolidine-2-carboxylic acid
Nhóm thuốc
Thuốc ức chế men chuyển angiotensin
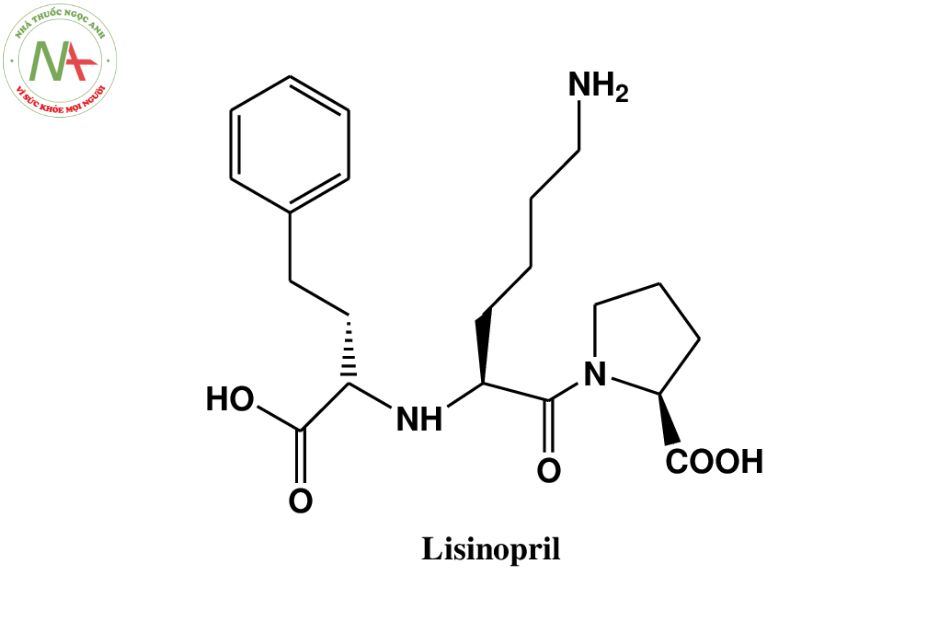
Cấu trúc phân tử
Công thức phân tử
C21H31N3O5
Phân tử lượng
405.5 g/mol
Cấu trúc phân tử
Không giống các thuốc ức chế men chuyển angiotensin có cấu trúc dicarboxyl khác, Lisinopril không được ester hóa. Do có cấu trúc khá thân nước, thuốc khó khuếch tán thụ động qua màng tế bào niêm mạc ruột. Cơ chế hấp thu qua đường tiêu hóa chủ yếu của Lisinopril là hấp thu chủ động. Do phân tử thuốc có cấu trúc gần giống một acid amin là L-lysine, nên Lisinopril sẽ được hấp thu nhờ các protein vận chuyển acid amin của cơ thể.
Dạng bào chế
Viên nén 2,5 mg, 5 mg, 10 mg, 20 mg và 40 mg lisinopril.
Dạng lisinopril phối hợp: Viên nén 20 mg lisinopril kết hợp với 12,5 mg hoặc 25 mg hydroclorothiazid.
Nguồn gốc
Lisinopril là một thuốc điều trị tăng huyết áp thuộc nhóm ức chế men chuyển angiotensin (ACEIs). Ban đầu đây là một sản phẩm được tạo ra bởi các nhà khoa học tại Merck, bằng cách thay đổi từng đơn vị cấu trúc của Enalaprilate một cách có hệ thống. Cái tên “Lisinopril” của thuốc cũng được bắt nguồn từ “Lysine”, do acid amin L-lysine là một phần trong cấu trúc của thuốc. Lisinopril được cấp bằng sáng chế năm 1978, được phê duyệt năm 1987 cho điều trị tăng huyết áp và năm 1993 cho điều trị suy tim sung huyết.
Tuy nhiên, sự ra đời của Lisinopril có thể làm ảnh hưởng đến doanh thu bán hàng của Enalapril, một thuốc ức chế men chuyển angiotensin khác của Merck. Điều này cuối cùng được giải quyết bằng một thỏa thuận trao quyền đồng tiếp thị Lisinopril cho Zeneca (sau này là AstraZeneca). Loại thuốc này sau đó trở thành thuốc “bom tấn” và mang về cho AstraZeneca 1.2 tỷ USD doanh thu năm 1999. Hiện tại, Lisinopril đã hết hạn bằng sáng chế và có sẵn dưới dạng thuốc generic.
Dược lý và cơ chế hoạt động
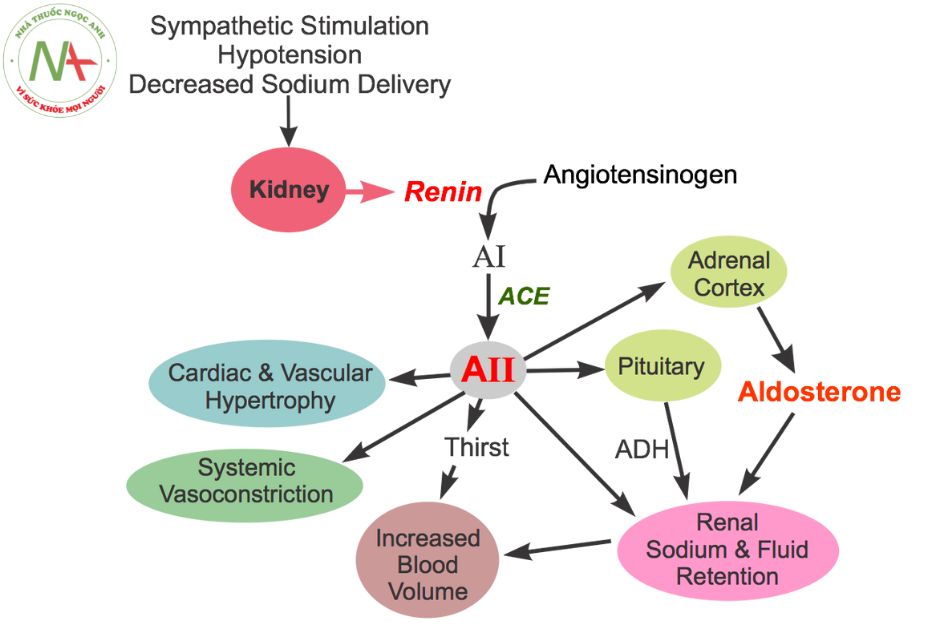
Thuốc ức chế một enzyme có tên gọi là ACE (angiotensin converting enzyme). Đây là enzyme đóng vai trò quan trọng trong hệ renin-angiotensin-aldosterone (RAA). Khi enzyme này bị ức chế, angiotensin I không thể chuyển được thành angiotensin II và do vậy hệ RAA bị ức chế. Khi hệ RAA bị ức chế, nó dẫn đến:
- Giãn mạch ngoại vi, từ đó hạ huyết áp.
- Giảm tiết aldosterone, từ đó giảm giữ muối và nước, giảm thể tích tuần hoàn, giảm tiền gánh và hậu gánh cho tim, hạ huyết áp.
- Giảm tái cấu trúc cơ tim, làm chậm quá trình xơ hóa tâm thất.
Ngoài ra, do ACE còn chịu trách nhiệm phá hủy bradykinin, nên khi bị ức chế, bradykinin không bị phá hủy và tích lũy gây giãn mạch và cũng góp phần hạ huyết áp. Sự tích lũy bradykinin cũng đồng thời gây ho cho bệnh nhân.
Ứng dụng trong y học của Lisinopril
Trong cao huyết áp
Lisinopril chuyển thường làm giảm huyết áp trừ khi tăng huyết áp do cường aldosteron tiên phát. Khi mới điều trị, sự thay đổi huyết áp liên quan chặt chẽ với hoạt tính renin huyết tương và nồng độ angiotensin II trong huyết tương trước khi điều trị. Tuy nhiên sau vài tuần điều trị, phần lớn người bệnh thấy giảm huyết áp khá mạnh và tác dụng giảm huyết áp lúc đó ít hoặc không liên quan đến hoạt tính renin huyết tương trước khi điều trị. Lisinopril là thuốc hạ huyết áp được ứng dụng rộng rãi trong lâm sàng.
Trong suy tim
Lisinopril làm giảm hậu gánh và giảm căng thành mạch ở thì tâm thu, làm tăng cung lượng và chỉ số tim, làm tăng sức co bóp của tim và tăng thể tích tâm thu. Làm giảm tiền gánh và giảm căng thành mạch tâm trương. Cải thiện được huyết động tốt hơn do đó tăng khả năng gắng sức và ức chế hệ thần kinh giao cảm mạnh hơn. Lưu lượng máu ở não và mạch vành vẫn duy trì tốt ngay cả khi huyết áp bị hạ.
Lisinopril được chỉ định dùng cho người bệnh giảm chức năng tâm thu, nhằm ngăn chặn hoặc làm chậm sự tiến triển của suy tim, giảm tỉ lệ đột tử và nhồi máu cơ tim, giảm tỉ lệ nằm viện và cải thiện chất lượng cuộc sống. Trừ trường hợp chống chỉ định, Lisinopril đều được dùng cho mọi người bệnh suy chức năng thất trái, có hay không có những triệu chứng suy tim rõ.
Trong nhồi máu cơ tim
Lisinopril cũng như Lisinopril khác là thuốc chuẩn trong điều trị người bệnh nhồi máu cơ tim, được dùng trong vòng 24 giờ sau khi bắt đầu cơn nhồi máu. Ngoài ra, thuốc cũng có tác dụng dự phòng nhồi máu cơ tim.
Trong bệnh thận do đái đường
Bệnh đái tháo đường kèm theo tăng huyết áp chắc chắn sẽ dẫn tới bệnh thận do đái tháo đường. Ðây là nguyên nhân chính gây suy thận giai đoạn cuối. Lisinopril và Lisinopril đã chứng tỏ làm chậm suy thận trong bệnh thận do đái tháo đường.
Thuốc ức chế enzym chuyển có thể làm chậm bệnh thận mạn tiến triển, như trong đái tháo đường. Do đó, trừ khi có chống chỉ định, người bị bệnh thận do đái tháo đường (dù huyết áp bình thường hay tăng) nên được điều trị bằng thuốc ức chế enzym chuyển.
Dược động học
Hấp thu
Sau khi uống, nồng độ đỉnh trong huyết thanh đạt được sau khoảng 7 giờ. Mức độ hấp thu trung bình là 25% (biến thiên trong phạm vi 6-60% trong khoảng liều 5-80 mg). Sinh khả dụng tuyệt đối giảm khoảng 16% ở bệnh nhân suy tim. Hấp thu thuốc không bị ảnh hưởng bởi thức ăn.
Phân bố
Lisinopril dường như không liên kết với protein huyết thanh trừ ACE trong tuần hoàn. Khả năng qua hàng rào máu não kém.
Chuyển hóa
Lisinopril không được chuyển hóa.
Thải trừ
Lisinopril được bài xuất hoàn toàn qua nước tiểu dưới dạng không đổi. Thời gian bán hủy khi dùng liều lặp lại là 12.6 giờ. Độ thanh thải của Lisinopril ở người khỏe mạnh khoảng 50 mL/phút.
Ở bệnh nhân xơ gan, hấp thu Lisinopril giảm khoảng 30%, nhưng phơi nhiễm tăng khoảng 50% do giảm thanh thải.
Ở bệnh nhân suy thận, bài xuất Lisinopril giảm, nhưng sự giảm này chỉ thực sự có ý nghĩa lâm sàng khi mức lọc cầu thận (GFR) < 30 mL/phút.
Cách dùng
Thuốc được dùng theo đường uống vào cùng một thời điểm trong ngày, dùng trước, trong hoặc sau bữa ăn đều được. Liều cần được cá thể hóa theo đáp ứng huyết áp.
Liều dùng:
- Tăng huyết áp: Liều khởi đầu khuyến cáo thông thường là 10 mg/ngày.
- Ở các bệnh nhân có hệ RAA được hoạt hóa mạnh như tăng huyết áp do nguyên nhân mạch máu thận, giảm thể tích tuần hoàn, mất bù tim, liều khởi đầu khuyến cáo là 2.5-5 mg/ngày.
- Liều duy trì thông thường là 20 mg/ngày. Nếu chưa đạt được hiệu quả điều trị sau 2-4 tuần với một mức liều, có thể xem xét tăng liều. Liều tối đa 80 mg/ngày.
- Ở các bệnh nhân đang được điều trị tăng huyết áp bằng thuốc lợi tiểu, nên cân nhắc ngừng lợi tiểu 2-3 ngày trước khi dùng Lisinopril, hoặc nếu không thể ngừng lợi tiểu, cân nhắc liều khởi đầu 5 mg/ngày. Theo dõi chức năng thận và nồng độ kali huyết thanh.
Hiệu chỉnh liều ở bệnh nhân suy thận:
-
- Thanh thải creatinine (CrCl) < 10 mL/phút (bao gồm cả bệnh nhân lọc máu): Liều khởi đầu 2.5 mg/ngày.
- CrCl 10-30 mL/phút: Liều khởi đầu 2.5-5 mg/ngày.
- CrCl 31-80 mL/phút: Liều khởi đầu 5-10 mg/ngày.
Liều dùng và tần suất dùng thuốc sau đó được hiệu chỉnh theo đáp ứng của bệnh nhân. Liều tối đa 40 mg/ngày.
Với trẻ em 6-16 tuổi, liều khởi đầu khuyến cáo là 2.5 mg/ngày với bệnh nhân có cân nặng từ 20 đến < 50 kg (liều tối đa: 20 mg/ngày) và 5 mg/ngày với bệnh nhân có cân nặng ≥ 50 kg (liều tối đa: 40 mg/ngày).
Suy tim có triệu chứng: Lisinopril được sử dụng như một liệu pháp bổ trợ. Liều khởi đầu 2.5 mg/ngày. Khi tăng liều Lisinopril:
- Lượng tăng không lớn hơn 10 mg.
- Khoảng thời gian không ngắn hơn 2 tuần.
- Liều tối đa 35 mg/ngày.
Điều chỉnh dựa trên đáp ứng lâm sàng của từng bệnh nhân.
Nhồi máu cơ tim cấp:
- Liều khởi đầu (3 ngày đầu sau nhồi máu): Bắt đầu điều trị bằng lisinopril trong vòng 24 giờ sau khi xuất hiện các triệu chứng. Không dùng thuốc khi huyết áp tâm thu < 100 mmHg. Liều khởi đầu của Lisinopril là 5 mg, tiếp theo là 5 mg sau 24 giờ, 10 mg sau 48 giờ, sau đó là 10 mg/ngày. Bệnh nhân có huyết áp tâm thu < 120 mmHg nên dùng liều khởi đầu 2.5 mg.
- Liều duy trì: 10 mg/ngày. Nếu xảy ra huyết áp thấp trong quá trình điều trị (huyết áp tâm thu < 100 mmHg), nên giảm liều duy trì xuống 5 mg/ngày và có thể giảm tạm thời xuống 2.5 mg/ngày nếu cần. Nếu hạ huyết áp kéo dài (huyết áp tâm thu < 90 mmHg trong hơn 1 giờ), nên ngừng Lisinopril.
Sau 6 tuần, bệnh nhân nên được đánh giá lại. Nếu các triệu chứng của suy tim vẫn còn, tiếp tục sử dụng Lisinopril.
Biến chứng thận đái tháo đường: Liều khởi đầu 10 mg/ngày, có thể tăng lên 20 mg/ngày nếu cần để đạt được huyết áp tâm trương khi ngồi < 90 mmHg.
Chú ý: Lisinopril không được khuyến cáo sử dụng ở trẻ em ngoại trừ chỉ định tăng huyết áp. Không sử dụng cho trẻ em < 6 tuổi hoặc suy thận nặng (GFR < 30 mL/phút/1.73 m2).
Độc tính của Eletriptan
Các tác dụng không mong muốn được báo cáo với tần suất khác nhau: Rất thường gặp (≥ 10%), thường gặp (≥ 1% và < 10%), không thường gặp (≥ 0.1% và < 1%), hiếm gặp (≥ 0.01% và < 0.1%), rất hiếm gặp (< 0.01%) hoặc không rõ.
Rối loạn hệ tạo máu:
- Hiếm gặp: Giảm hemoglobin và hematocrit.
- Rất hiếm gặp: Thiếu máu, giảm bạch cầu, giảm tiểu cầu, giảm bạch cầu đa nhân trung tính, mất bạch cầu hạt, thiếu máu tan máu, đau tủy xương, sưng hạch bạch huyết, bệnh tự miễn.
Rối loạn miễn dịch: Phản ứng phản vệ với tỷ lệ không rõ.
Rối loạn dinh dưỡng và chuyển hóa: Hạ đường huyết rất hiếm gặp.
Rối loạn thần kinh và tâm thần:
- Thường gặp: Chóng mặt và đau đầu.
- Không thường gặp: Thay đổi tâm trạng, dị cảm, rối loạn vị giác, rối loạn giấc ngủ, ảo giác.
- Hiếm gặp: Lú lẫn, rối loạn khứu giác.
- Tỷ lệ không rõ: Ngất hoặc gặp các triệu chứng của trầm cảm.
Rối loạn tim mạch:
- Thường gặp: Hạ huyết áp tư thế đứng.
- Không thường gặp: Hiện tượng Raynaud, nhịp tim nhanh, đánh trống ngực, nhồi máu cơ tim hoặc tai biến mạch máu não (có thể thứ phát sau hạ huyết áp quá mức ở các bệnh nhân có nguy cơ cao).
Rối loạn hô hấp, lồng ngực và trung thất:
- Thường gặp: Ho khan.
- Không thường gặp: Viêm mũi.
- Rất hiếm gặp: Co thắt phế quản, viêm xoang, viêm phế nang dị ứng, viêm phổi với tăng bạch cầu ưa acid.
Rối loạn tiêu hóa:
- Thường gặp: Nôn và tiêu chảy.
- Không thường gặp: Buồn nôn, đau bụng và khó tiêu.
- Hiếm gặp: Khô miệng.
- Rất hiếm gặp: Phù mạch ruột, viêm tụy, viêm gan, suy gan, vàng da, ứ mật.
Rối loạn da và mô dưới da:
- Không thường gặp: Ngứa và phát ban da.
- Hiếm gặp: Mày đay, vẩy nến, hói đầu, phù mạch ở tay chân, mặt, miệng, môi, lưỡi, thanh môn và thanh quản.
- Rất hiếm gặp: Hội chứng Stevens-Johnson, hội chứng Lyell, hồng ban đa dạng, giả lymphoma ở da, bệnh Pemphigus, đổ mồ hôi.
Một phức hợp các triệu chứng đã được báo cáo, có thể bao gồm một hoặc một số triệu chứng sau đây: Sốt, viêm mạch, đau cơ, viêm khớp, đau khớp, kháng thể kháng nhân (ANA) dương tính, tốc độ lắng hồng cầu tăng (ESR), tăng bạch cầu ưa acid và tăng bạch cầu nói chung, phát ban, nhạy cảm ánh sáng hoặc một số biểu hiện trên da khác.
Rối loạn thận – tiết niệu:
- Thường gặp: Rối loạn chức năng thận.
- Hiếm gặp: Tăng urea máu, suy thận cấp.
- Rất hiếm gặp: Thiểu niệu hoặc vô niệu.
Rối loạn nội tiết: Hội chứng SIADH (tiết hormone chống bài niệu không thích hợp).
Rối loạn vú và hệ sinh sản:
- Không thường gặp: Bất lực.
- Hiếm gặp: Nữ hóa tuyến vú.
Rối loạn khác:
- Không thường gặp: Mệt mỏi, suy nhược.
Cần điều tra thêm:
- Không thường gặp: Tăng urea máu, tăng creatinine huyết thanh, tăng men gan, tăng kali máu.
- Hiếm gặp: Tăng bilirubin huyết thanh, hạ natri máu.
Tính an toàn
- Quá mẫn cảm với các thuốc ức chế men chuyển angiotensin hoặc bất cứ thành phần nào của thuốc.
- Hẹp động mạch thận hai bên.
- Phụ nữ có thai.
- Tiền sử phù mạch trước đó khi sử dụng thuốc ức chế men chuyển angiotensin.
- Phù mạch di truyền hoặc vô căn.
- Phối hợp với Valsartan/Sacubitril. Không được sử dụng Lisinopril sớm hơn 36 giờ sau liều cuối cùng của Valsartan/Sacubitril.
- Phối hợp với Aliskiren ở bệnh nhân đái tháo đường hoặc suy thận (GFR < 60 mL/phút/1.73 m2).
Tương tác với các thuốc khác
Phối hợp Lisinopril với các thuốc sau làm tăng nguy cơ phù mạch: Valsartan/Sacubitril, Racecadotril, thuốc ức chế mTOR (Sirolimus, Everolimus, Temsirolimus) và Vildagliptin.
Phối hợp Lisinopril với các thuốc hạ huyết áp khác: Tăng tác dụng hạ huyết áp, đôi khi là hạ huyết áp quá mức, đặc biệt là thuốc lợi tiểu.
Không khuyến cáo sử dụng Lisinopril đồng thời với một thuốc ức chế hệ RAA khác do nguy cơ hạ huyết áp quá mức, tăng kali máu và tổn thương thận.
Phối hợp Lisinopril với các thuốc có thể gây tăng kali máu (Spironolactone, Co-trimoxazole, Heparin, Cyclosporin…) hoặc chế phẩm bổ sung kali: Tăng nguy cơ tăng kali máu. Các thuốc lợi tiểu làm mất kali (lợi tiểu quai, lợi tiểu thiazide) có thể cân bằng tác dụng gây tăng kali máu của Lisinopril.
Phối hợp Lisinopril với Lithium: Nồng độ Lithium trong huyết thanh có thể tăng và gây ngộ độc cho bệnh nhân. Phối hợp thêm với các thuốc lợi tiểu thiazide càng làm tăng thêm độc tính của Lithium. Không khuyến cáo sử dụng phối hợp này. Nếu không thể, theo dõi nồng độ Lithium huyết thanh cẩn thận.
Phối hợp Lisinopril với các thuốc chống viêm không steroid (NSAIDs): Tác dụng hạ huyết áp của Lisinopril giảm, đồng thời nguy cơ chức năng thận xấu đi tăng lên, đặc biệt ở những bệnh nhân có chức năng thận kém từ trước. Những tác dụng không mong muốn này có thể hồi phục. Phối hợp này nên được sử dụng thận trọng, đặc biệt ở người cao tuổi. Bệnh nhân cần được theo dõi chức năng thận sau khi bắt đầu điều trị phối hợp và định kỳ sau đó, đồng thời đảm bảo uống đủ nước.
Phối hợp Lisinopril với các thuốc hạ đường huyết đường uống hoặc Insulin làm tăng nguy cơ hạ đường huyết. Nguy cơ cao ở những tuần đầu tiên sau khi điều trị phối hợp và ở bệnh nhân suy thận.
Lưu ý và thận trọng khi sử dụng thuốc
Hạ huyết áp có triệu chứng dễ xảy ra ở các bệnh nhân giảm thể tích dịch như sử dụng thuốc lợi tiểu, ăn kiêng muối, lọc máu, nôn mửa, tiêu chảy, tăng huyết áp phụ thuộc renin hoặc suy tim. Ở những bệnh nhân có nguy cơ hạ huyết áp có triệu chứng, theo dõi chặt chẽ và hiệu chỉnh liều phù hợp.
Nếu hạ huyết áp xảy ra, nên cho bệnh nhân nằm ngửa và truyền nước muối sinh lý tĩnh mạch nếu cần thiết.
Với những bệnh nhân suy tim có huyết áp bình thường hoặc thấp, huyết áp có thể giảm thêm khi sử dụng Lisinopril và đây không phải là lý do để ngừng thuốc. Nếu hạ huyết áp có triệu chứng, có thể cần giảm liều hoặc ngừng Lisinopril.
Không sử dụng Lisinopril ở những bệnh nhân nhồi máu cơ tim cấp có nguy cơ suy giảm huyết động nghiêm trọng khi sử dụng thuốc giãn mạch (ví dụ: huyết áp tâm thu < 100 mmHg, sốc tim). Trong 3 ngày đầu tiên sau nhồi máu, nên giảm liều Lisinopril nếu huyết áp tâm thu ≤ 120 mm Hg. Liều duy trì nên giảm xuống 5 mg hoặc 2.5 mg tạm thời nếu huyết áp tâm thu ≤ 100 mm Hg. Nếu huyết áp tiếp tục hạ (huyết áp tâm thu < 90 mm Hg trong hơn 1 giờ), ngừng sử dụng Lisinopril. Sử dụng thận trọng Lisinopril và các thuốc ức chế men chuyển angiotensin khác trong hẹp van hai lá, tắc nghẽn đường máu đi ra khỏi thất trái như hẹp eo động mạch chủ hoặc bệnh cơ tim phì đại. Liệu pháp ức chế kép hệ RAA làm tăng nguy cơ tăng kali huyết thanh, hạ huyết áp quá mức và suy giảm chức năng thận, bao gồm cả suy thận cấp. Không khuyến cáo sử dụng liệu pháp này thường quy. Nếu bắt buộc phải phối hợp, cần có sự giám sát y tế chặt chẽ và theo dõi chức năng thận, kali huyết thanh cũng như huyết áp. Không dùng đồng thời Lisinopril và thuốc chẹn thụ thể angiotensin II (ARBs) trên bệnh nhân đái tháo đường. Thanh thải của Lisinopril giảm trong suy thận, cần hiệu chỉnh liều phù hợp. Cần chú ý bản thân Lisinopril cũng có thể gây giảm mức lọc cầu thận và làm nặng hơn tình trạng suy thận, nhưng thường với mức độ không đáng kể và có thể chấp nhận được do tác dụng bảo vệ thận của nó. Theo dõi định kỳ nồng độ kali và creatinine huyết thanh. Bệnh nhân có hẹp động mạch thận có hệ RAA được hoạt hóa để duy trì mức lọc cầu thận, sử dụng thuốc ức chế hệ RAA ở những đối tượng bệnh nhân này có thể gây ra giảm mức lọc cầu thận đột ngột và gây suy thận cấp. Chống chỉ định sử dụng Lisinopril trên hẹp động mạch thận hai bên và thận trọng trong hẹp động mạch thận một bên. Trong nhồi máu cơ tim cấp, không bắt đầu điều trị bằng Lisinopril khi bệnh nhân có rối loạn chức năng thận, cụ thể khi nồng độ creatinine huyết thanh > 177 µmol/L và protein niệu 24 giờ > 500 mg. Nếu rối loạn chức năng thận xảy ra trong quá trình điều trị bằng Lisinopril (nồng độ creatinine huyết thanh > 265 µmol/L hoặc tăng gấp đôi so với trước điều trị), cân nhắc ngừng sử dụng Lisinopril.
Phù mạch có thể xảy ra vào bất cứ thời điểm nào trong quá trình điều trị và trong những trường hợp như vậy, nên ngừng Lisinopril ngay lập tức. Ngay cả những trường hợp nhẹ như sưng lưỡi, không kèm theo suy hô hấp, bệnh nhân vẫn có thể cần được điều trị kéo dài vì thuốc kháng histamine H1 và Glucocorticoid có thể không đủ.
Phù thanh quản hoặc phù lưỡi rất hiếm khi gây tử vong. Những bệnh nhân bị phù lưỡi, thanh môn hoặc thanh quản có nguy cơ tắc nghẽn đường thở. Khi điều này xảy ra, bệnh nhân cần được sử dụng Adrenaline cấp cứu và áp dụng các biện pháp hỗ trợ duy trì đường thở.
Tỷ lệ phù mạch ở bệnh nhân da đen cao hơn đáng kể các chủng tộc khác.
Nguy cơ phù mạch tăng lên khi sử dụng phối hợp Lisinopril với Racecadotril, thuốc ức chế mTOR (Sirolimus, Everolimus, Temsirolimus) và Vildagliptin. Thận trọng khi sử dụng phối hợp thuốc này.
Phản ứng phản vệ đã được báo cáo ở những bệnh nhân lọc máu bằng màng thông lượng cao khi đang sử dụng Lisinopril. Ở những đối tượng bệnh nhân này, cân nhắc sử dụng nhóm thuốc hạ huyết áp khác, hoặc sử dụng loại màng lọc khác.
Mặc dù hiếm gặp, phản ứng phản vệ đe dọa tính mạng đã xảy ra ở bệnh nhân tách LDL huyết tương bằng dextran sulfate khi đang sử dụng Lisinopril. Điều này có thể tránh được bằng cách ngừng tạm thời Lisinopril trước mỗi lần thực hiện tách LDL huyết tương.
Phản ứng phản vệ đã được báo cáo ở những bệnh nhân giải mẫn cảm nọc độc Hymenoptera khi đang sử dụng Lisinopril. Điều này có thể tránh được bằng cách ngừng tạm thời Lisinopril, tuy nhiên chúng có thể xuất hiện trở lại khi dùng thuốc.
Vàng da ứ mật, viêm gan tối cấp, hoại tử gan và tử vong liên quan đến Lisinopril hiếm gặp. Cơ chế chưa rõ. Trong quá trình dùng thuốc, nếu bệnh nhân có tăng men gan hoặc vàng da rõ rệt, nên ngừng thuốc và theo dõi y tế.
Giảm bạch cầu trung tính, mất bạch cầu hạt, giảm tiểu cầu và thiếu máu đã được báo cáo khi sử dụng Lisinopril. Các tác dụng không mong muốn này hiếm khi xảy ra ở bệnh nhân bình thường và có thể hồi phục sau khi ngừng thuốc. Các yếu tố nguy cơ của các rối loạn huyết học trên là bệnh mạch máu collagen, sử dụng thuốc ức chế miễn dịch, Allopurinol hoặc Procainamide, hoặc kết hợp các yếu tố này, đặc biệt khi có suy giảm chức năng thận. Một số bệnh nhân trong số này có thể bị nhiễm trùng nghiêm trọng và không đáp ứng với kháng sinh. Nếu Lisinopril được sử dụng cho những bệnh nhân này, theo dõi định kỳ số lượng bạch cầu và hướng dẫn bệnh nhân báo cáo bất kỳ dấu hiệu nhiễm trùng nào.
Điều trị bằng thuốc ức chế men chuyển angiotensin ở các bệnh nhân da đen nói chung ít hiệu quả hơn do họ thường có hoạt tính renin huyết tương thấp hơn.
Ho khan có thể phát triển trong quá trình điều trị, không đáp ứng với các thuốc điều trị ho thông thường. Nếu ho gây khó chịu cho bệnh nhân, xem xét chuyển sang nhóm thuốc chẹn thụ thể angiotensin II.
Tăng kali máu có thể xảy ra khi sử dụng Lisinopril ở những bệnh nhân suy giảm chức năng thận, bổ sung kali, dùng lợi tiểu tiết kiệm kali (Spironolactone, Triamterene), Co-trimoxazole… Theo dõi kali huyết thanh trong quá trình điều trị.
Ở những bệnh nhân đái tháo đường được điều trị bằng thuốc hạ đường huyết đường uống hoặc Insulin, theo dõi chặt chẽ kiểm soát đường huyết trong tháng đầu điều trị bằng Lisinopril.
Không khuyến cáo kết hợp Lisinopril và Lithium.
Một số nghiên cứu và thử nghiệm lâm sàng
Thử nghiệm lâm sàng của nhóm nghiên cứu ATLAS về hiệu quả của Lisinopril liều thấp và liều cao trên tỷ lệ mắc bệnh và tử vong trong suy tim mạn
Thử nghiệm được thực hiện trên 3164 bệnh nhân có suy tim phân độ NYHA (Hiệp hội Tim mạch New York) II-IV và phân suất tống máu (EF) ≤ 30%. Các bệnh nhân được phân nhóm ngẫu nhiên, mù đôi, với 1596 bệnh nhân dùng Lisinopril liều thấp 2.5-5 mg/ngày và 1568 bệnh nhân dùng liều cao 32.5-35 mg/ngày trong 39-58 tháng, trong khi điều trị nền cho suy tim vẫn được tiếp tục.

Kết quả: Nhóm dùng liều cao có nguy cơ tử vong thấp hơn không đáng kể (8%, p = 0.128), nhưng có nguy cơ tử vong hoặc nhập viện vì bất cứ lý do gì thấp hơn đáng kể (12%, p = 0.002). Chóng mặt và suy giảm chức năng thận được quan sát thấy thường xuyên hơn ở nhóm dùng liều cao. Số lượng bệnh nhân yêu cầu ngừng thuốc là như nhau ở cả hai nhóm.
Kết luận: Bệnh nhân suy tim nhìn chung không nên duy trì liều thuốc ức chế men chuyển angiotensin rất thấp (trừ khi không thể dung nạp liều cao hơn) và sự khác biệt về hiệu quả giữa liều trung gian và liều cao (nếu có) có thể là rất nhỏ.
Thử nghiệm lâm sàng đối chứng ngẫu nhiên đánh giá Lisinopril ở bệnh nhân huyết áp bình thường có đái tháo đường phụ thuộc insulin và albumin niệu bình thường hoặc albumin niệu vi thể (nhóm nghiên cứu EUCLID) đưa ra kết luận: Lisinopril làm chậm tiến triển của bệnh thận ở những bệnh nhân này, mặc dù hiệu quả lớn nhất là ở những người có albumin niệu vi thể (tốc độ bài xuất albumin niệu [AER] ≥ 20 µg/phút). Lisinopril đồng thời cũng không làm tăng nguy cơ xảy ra các biến cố hạ đường huyết.
Tài liệu tham khảo
- Packer M, Poole-Wilson PA, Armstrong PW, Cleland JG, Horowitz JD, Massie BM, Rydén L, Thygesen K, Uretsky BF. Comparative effects of low and high doses of the angiotensin-converting enzyme inhibitor, lisinopril, on morbidity and mortality in chronic heart failure. ATLAS Study Group. Circulation. 1999 Dec 7; 100(23): 2312-8. doi: 10.1161/01.cir.100.23.2312.
- Randomised placebo-controlled trial of lisinopril in normotensive patients with insulin-dependent diabetes and normoalbuminuria or microalbuminuria. The EUCLID Study Group. Lancet. 1997 Jun 21; 349(9068): 1787-92.
- Drugbank, Lisinopril , truy cập ngày 27/02/2023
- Pubchem, Lisinopril , truy cập ngày 27/02/2023.
Thuốc trị tăng huyết áp
Thương hiệu: SaViPharm - Công ty Cổ phần Dược phẩm SaVi
Xuất xứ: Việt Nam
Thuốc trị tăng huyết áp
Thương hiệu: Công ty cổ phần dược phẩm Ampharco USA
Xuất xứ: Việt Nam