Trimethoprim
Danh pháp
Tên chung quốc tế
Tên danh pháp theo IUPAC
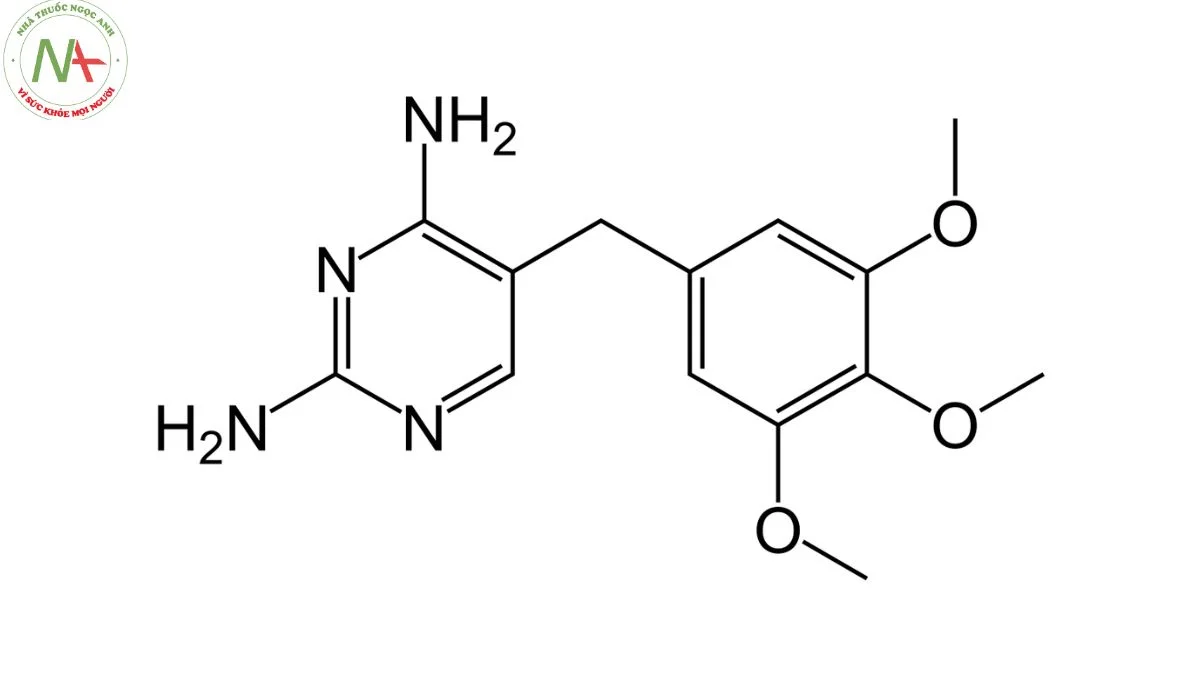
5-[(3,4,5-trimethoxyphenyl)methyl]pyrimidine-2,4-diamine
Nhóm thuốc
Trimethoprim nhóm nào? Kháng khuẩn
Mã ATC
J – Kháng khuẩn tác dụng toàn thân
J01 – Kháng khuẩn tác dụng toàn thân
J01E – Sulfonamide và Trimethoprim
J01EA – Thuốc Trimethoprim và các dẫn xuất
J01EA01 – Trimethoprim
Mã UNII
AN164J8Y0X
Mã CAS
738-70-5
Cấu trúc phân tử
Công thức phân tử
C14H18N4O3
Phân tử lượng
290.32 g/mol
Cấu trúc phân tử
Trimethoprim là kháng sinh aminopyrimidine có cấu trúc gồm các gốc pyrimidine 2,4-diamine và 1,2,3-trimethoxybenzen được liên kết bằng cầu methylene. Nó là dẫn xuất của methoxybenzen và aminopyrimidine.

Các tính chất phân tử
Số liên kết hydro cho: 2
Số liên kết hydro nhận: 7
Số liên kết có thể xoay: 5
Diện tích bề mặt tôpô: 106Ų
Số lượng nguyên tử nặng: 21
Các tính chất đặc trưng
Điểm nóng chảy: 199-203 °C
Điểm sôi: 405.2±55.0 °C ở 760 mmHg
Tỷ trọng riêng: 1.3±0.1 g/cm3
Độ tan trong nước: 400mg/L (25 °C)
Hằng số phân ly pKa: 7.12 (20 °C)
Chu kì bán hủy: 8 – 10 giờ
Khả năng liên kết với Protein huyết tương: 45%
Dạng bào chế
Viên nén: 100 mg; 200 mg.
Dung dịch uống: 50 mg/ml.
Thuốc tiêm: 20 mg/ml (dưới dạng lactat).
Độ ổn định và điều kiện bảo quản
Bảo quản viên nén và dung dịch ở 15 – 25 °C. Tránh ánh sáng.
Trimethoprim tiêm (có chứa lactat) không được trộn lẫn với các dung dịch kháng khuẩn khác bao gồm cả sulfonamid do tương kỵ. Dung dịch tiêm trimethoprim không được pha loãng trong dung dịch có chứa clorid do nguy cơ kết tủa trimethoprim hydroclorid, nhưng có thể pha loãng với dung dịch glucose 5% hoặc dung dịch natri lactat.
Nguồn gốc
Trimethoprim là thuốc gì? Trimethoprim là một loại kháng sinh được sử dụng để điều trị nhiều loại nhiễm trùng, đặc biệt là nhiễm trùng đường tiết niệu.
Trimethoprim được phát hiện và phát triển bởi các nhà khoa học George Hitchings và Gertrude Elion vào những năm 1960. Họ đã nghiên cứu cách ức chế quá trình tổng hợp axit folic của vi khuẩn, một chất dinh dưỡng cần thiết cho sự sinh trưởng và phân chia của chúng.
Họ đã tìm ra rằng trimethoprim có thể ngăn chặn hoạt động của một enzyme gọi là dihydrofolate reductase, làm giảm lượng axit folic trong vi khuẩn. Điều này làm cho vi khuẩn không thể sản sinh ra các protein và ADN cần thiết, dẫn đến chết vi khuẩn.
Trimethoprim được đưa vào sử dụng lâm sàng vào năm 1968 và được kết hợp với sulfamethoxazole (kháng sinh trimethoprim-sulfamethoxazole), một loại kháng sinh khác có cơ chế tương tự, để tăng hiệu quả điều trị. Kết hợp này được gọi là cotrimoxazole hoặc biseptol và được sử dụng rộng rãi cho đến nay.
Dược lý và cơ chế hoạt động
Trimethoprim là một chất kháng khuẩn thuộc nhóm diaminopyrimidin. Tùy theo điều kiện môi trường mà vi khuẩn sinh sống, chẳng hạn như trường hợp có mủ, hoạt tính của trimethoprim có thể bị ảnh hưởng do sự xuất hiện của thymine và thymidine.
Ở mức cơ chế hoạt động, Trimethoprim làm ức chế enzym dihydrofolat-reductase. Đặc biệt, thuốc này có khả năng kết hợp mạnh mẽ với enzyme của vi khuẩn hơn là của con người. Nhờ vào đó, trimethoprim ngăn chặn sự biến đổi của acid dihydrofolic trong vi khuẩn thành acid tetrahydrofolic – một yếu tố quan trọng trong quá trình tổng hợp acid amino, purine, thymidine và DNA thiết yếu.
Trimethoprim hiệu quả đối với Pneumocystis jiroveci và một số động vật nguyên sinh như Naegleria, Plasmodium và Toxoplasma. Nó được sử dụng đơn lẻ để điều trị các nhiễm khuẩn ở đường hô hấp, viêm tiền liệt tuyến, lỵ Shigella và nhiễm Salmonella, đặc biệt trong việc phòng và điều trị nhiễm khuẩn đường niệu.
Trimethoprim hoạt động mạnh mẽ khi kết hợp với sufonamid do cơ chế hoạt động bổ sung nhau, ảnh hưởng đến các bước chuyển hóa folate. Vì vậy, nó có thể được kết hợp với sulfonamide (như Cotrimoxazol hoặc trimethoprim/sulfamethoxazole thuốc).
Tuy nhiên, trong một số tình huống, việc sử dụng riêng rẽ Trimethoprim hiệu quả hơn. Ví dụ, trong đợt cấp của viêm phế quản mạn tính, trimethoprim có thể xâm nhập tốt vào các vùng viêm nhiễm, trong khi sulfamethoxazol lại không thể. Điều này ngụ ý rằng, để điều trị viêm phế quản mạn tính, việc chỉ dùng Trimethoprim có thể là lựa chọn tốt.
Phổ tác dụng
Trimethoprim hiệu quả đối với nhiều loại vi khuẩn Gram âm và Gram dương cũng như một số động vật nguyên sinh.
Đối với Gram dương, một số vi khuẩn nhạy cảm bao gồm: Staphylococcus aureus, Streptococcus pyogenes, viridans streptococci và Str. pneumoniae. Cần lưu ý rằng hiệu suất của thuốc giảm khi gặp vi khuẩn ruột có chứa folat. Một số vi khuẩn nhạy cảm khác trong nhóm này gồm Listeria, Corynebacterium diphtheria và các loại bacilli Gram dương.
Ở nhóm Gram âm, đa số vi khuẩn đường ruột đều phản ứng tốt với thuốc. Trong đó, một số chủng nhạy cảm nổi bật bao gồm: Citrobacter, Enterobacter, Escherichia coli, Hafnia, Klebsiella, Proteus mirabilis, Providencia, Salmonella, trong khi Serratia, Shigella và Yersinia chỉ ít phản ứng. Một số vi khuẩn Gram âm khác như Legionella, Vibrio, Haemophilus influenzae và H. ducreyi cũng nhạy cảm với thuốc.
Kháng thuốc
Vi khuẩn trở nên kháng lại Trimethoprim thông qua nhiều cơ chế. Trong thực tế lâm sàng, sự kháng thuốc thường xuất phát từ việc biến đổi dihydrofolat reductase, truyền qua plasmid. Gen này có khả năng tích hợp vào nhiễm sắc thể thông qua transposon.
Ngoài ra, sự kháng thuốc có thể xuất phát từ sự sản xuất dồi dào của enzyme dihydrofolat reductase, biến đổi khả năng thẩm thấu của tế bào vi khuẩn, hoặc do những biến thể vi khuẩn phụ thuộc vào nguồn thymin và thymidin từ ngoài để phát triển.
Dù có quan ngại về sự kháng thuốc khi chỉ sử dụng Trimethoprim, nhưng vẫn chưa có bằng chứng rõ ràng. Một số chủng vi khuẩn như Brucella, Neisseria và Norcadia thường có mức độ kháng thuốc khác nhau. Trong khi Mycobacterium tuberculosis kháng thuốc, M. marinum lại không. Pseudomonas aeruginosae cùng một số vi khuẩn khác cũng hiện kháng.
Ứng dụng trong y học
Trimethoprim thường được sử dụng để điều trị nhiều loại bệnh nhiễm khuẩn, như viêm niệu đạo, nhiễm trùng đường hô hấp và lỵ. Đặc biệt, nó thường được kết hợp với một loại kháng sinh khác gọi là sulfamethoxazole để tạo ra một loại thuốc phối hợp được gọi là Co-trimoxazole. Sự kết hợp này tạo ra một hiệu ứng hiệp đồng mạnh mẽ, làm tăng hiệu quả trong việc diệt khuẩn.
Một trong những ứng dụng đặc trưng của Trimethoprim là việc điều trị và phòng ngừa nhiễm Pneumocystis jirovecii, một loại nấm gây bệnh ở người có hệ thống miễn dịch yếu, như người nhiễm HIV. Sự kết hợp của Trimethoprim và sulfamethoxazole đã trở thành tiêu chuẩn vàng trong việc điều trị nhiễm Pneumocystis jirovecii.
Trimethoprim cũng hiệu quả trong việc điều trị một số bệnh nhiễm khuẩn khác như viêm màng não, viêm phế quản và nhiễm khuẩn đường tiết niệu, nhất là khi kháng sinh thông thường không phát huy hiệu quả.
Dược động học
Hấp thu
Sau khi được uống, Trimethoprim nhanh chóng và gần như hoàn toàn hấp thu từ hệ tiêu hóa. Chỉ trong khoảng 1-4 giờ, nồng độ thuốc trong máu có thể đạt đến 1 microgam/ml với liều lượng 100 mg.
Phân bố
Khoảng 45% lượng thuốc gắn liền với protein trong huyết tương. Trimethoprim lan tỏa đến nhiều mô và dịch trong cơ thể như thận, gan, phổi, dịch phế quản, nước bọt, dịch mắt, tuyến tiền liệt và dịch âm đạo. Đáng chú ý, thuốc cũng có thể vượt qua hàng rào nhau thai và xuất hiện trong sữa mẹ.
Chuyển hóa và thải trừ
Nửa đời của Trimethoprim ở người lớn khoảng 8-10 giờ, thời gian này ngắn hơn ở trẻ em nhưng lại kéo dài hơn ở trẻ sơ sinh hoặc những người mắc suy thận. Thuốc chủ yếu được đào thải qua đường thận, qua quá trình lọc tại cầu thận và bài tiết ở ống thận.
Đa số thuốc bài tiết ra ngoài trong dạng nguyên vẹn, chưa thay đổi. Trong vòng 24 giờ, từ 40-60% liều thuốc sẽ được loại bỏ qua thận. Ngoài ra, Trimethoprim còn có thể được lọc ra khỏi máu thông qua quy trình lọc máu.
Độc tính ở người
Tác dụng không mong muốn (ADR)
Các phản ứng không mong muốn thường xuất hiện ở da và hệ tiêu hóa, đặc biệt khi dùng thuốc với liều lượng cao và trong thời gian dài.
Thường xuất hiện (ADR > 1/100):
- Hệ tiêu hóa: Buồn nôn, nôn mửa, viêm lưỡi.
- Da: Cảm giác ngứa, nổi ban đỏ, viêm lưỡi.
Ít gặp (1/1 000 < ADR < 1/100):
- Toàn thân: Đau đầu, mất thị lực tạm thời, chóng mặt.
- Hệ huyết: Bạch cầu ưa eosin tăng, giảm tổng số bạch cầu.
- Hệ tiêu hóa: Chán ăn, tiêu chảy.
Hiếm gặp (ADR < 1/1 000):
- Gan: Tăng men gan, tăng mức transaminase, vàng da, tắc mật, suy gan hoại tử.
- Toàn thân: Sốt, phản ứng phản vệ, sưng mạch và các triệu chứng giống bệnh huyết thanh.
- Hệ tiết niệu và sinh dục: Tăng BUN, tăng creatinin, ure trong huyết thanh.
- Hệ tiêu hóa: Viêm đại tràng dạng màng giả, viêm lưỡi.
- Hệ thận: Tăng BUN và creatinin huyết thanh.
- Hệ huyết: Thiếu máu do tăng số lượng hồng cầu to lớn, giảm tiểu cầu, thiếu máu do tăng phân giải hồng cầu, giảm bạch cầu hạt và giảm tổng huyết cầu.
- Hệ thần kinh trung ương: Viêm màng não không do vi khuẩn, trạng thái trầm cảm, sốt.
- Da: Da bong tróc, Hội chứng Stevens-Johnson, hội chứng Lyell và quá nhạy cảm với ánh sáng.
Quá liều và xử trí
Ngộ độc cấp tính: Khi sử dụng liều lượng trimethoprim từ 1g trở lên, có thể gặp các triệu chứng quá liều như buồn nôn, nôn mửa, đau đầu, chóng mặt, lú lẫn và trầm cảm, thậm chí suy giảm chức năng tủy xương.
Biện pháp xử lý:
- Rửa dạ dày sớm.
- Thúc đẩy sự acid hóa của nước tiểu để tăng cường việc đào thải trimethoprim khỏi cơ thể.
- Thẩm phân máu được coi là phương pháp hiệu quả (trong khi thẩm phân màng bụng thường không mang lại kết quả tốt).
Ngộ độc mạn tính: Xảy ra khi sử dụng liều thuốc cao hoặc trong thời gian dài. Các dấu hiệu điển hình bao gồm: Suy giảm chức năng tủy xương (dẫn đến giảm bạch cầu, tiểu cầu và thiếu máu do tình trạng hồng cầu to bất thường).
Biện pháp xử lý:
- Ngừng việc sử dụng trimethoprim ngay lập tức.
- Tiêm leucovorin với liều từ 3-6 mg mỗi ngày trong khoảng 5-7 ngày, giúp khôi phục lại chức năng tạo máu ổn định của cơ thể.
Tính an toàn
Chống chỉ định:
- Người bệnh mắc bệnh suy gan hoặc suy thận ở mức nặng.
- Những người bị thiếu máu do tình trạng hồng cầu lớn bất thường, một dạng thiếu máu liên quan đến sự kém hấp thu acid folic.
- Những ai có tiền sử dị ứng với trimethoprim hoặc bất kỳ thành phần nào của thuốc.
- Ngoài ra, một số hãng sản xuất thuốc cũng khuyến nghị không sử dụng cho những người có chỉ số thanh thải creatinin dưới 15 ml/phút.
Lưu ý khi sử dụng ở phụ nữ mang thai: Từ các thử nghiệm trên động vật, khi dùng trimethoprim ở liều lượng cao có thể gây ra biến dị thai nhi do ảnh hưởng đến quá trình chuyển hóa acid folic. Do đó, việc dùng trimethoprim cho phụ nữ mang thai chỉ nên được thực hiện dưới sự chỉ định rõ ràng và sau khi đã cân nhắc kỹ lưỡng. Việc kiểm tra và bổ sung acid folic cho người mẹ trong giai đoạn này là vô cùng quan trọng.
Lưu ý khi sử dụng ở phụ nữ cho con bú: Trimethoprim có khả năng đi vào sữa mẹ. Vì thuốc có ảnh hưởng đến chuyển hóa acid folic, việc sử dụng trimethoprim cho những phụ nữ đang cho con bú cần được thực hiện với sự thận trọng.
Tương tác với thuốc khác
Trong trường hợp kết hợp với Phenytoin: Khi sử dụng Trimethoprim cùng Phenytoin, nửa đời sinh học của Phenytoin tăng thêm 50%. Đồng thời, độ thanh thải của Phenytoin giảm 30% vì Trimethoprim ức chế quá trình chuyển hóa Phenytoin tại gan. Trong tình huống này, người dùng cần quan sát kỹ lưỡng dấu hiệu nhiễm độc từ Phenytoin và điều chỉnh liều lượng Phenytoin khi cần thiết.
Kết hợp với Ciclosporin: Rủi ro về ngộ độc thận tăng cao khi dùng Trimethoprim đồng thời với Ciclosporin.
Đối với các chất đối kháng folat như Methotrexat và Pyrimethamin: Sự kết hợp này có thể dẫn đến tăng nguy cơ mắc bệnh thiếu máu do tình trạng hồng cầu lớn bất thường.
Tránh việc kết hợp với BCG và Dofetilide: Trimethoprim có khả năng tăng cường tác dụng của nhiều loại thuốc như ACE inhibitors, Amantadine và một số thuốc khác. Ngược lại, thuốc này có thể giảm hiệu quả của BCG và vắc xin thương hàn.
Tác động tăng cường: Trimethoprim khi kết hợp với Amantadine, Conivaptan, Dapson hoặc Memantine có thể củng cố tác dụng của những thuốc này.
Lưu ý khi sử dụng Trimethoprim
Đối với người có tiền sử dị ứng: Không nên sử dụng Trimethoprim. Khi xuất hiện dấu hiệu mẩn ngứa trên da, thuốc nên được dừng ngay lập tức.
Đối với người bị bệnh thận: Cần theo dõi chặt chẽ để tránh nguy cơ tích tụ thuốc và ngộ độc. Những người mắc bệnh thận nặng chỉ nên dùng khi nồng độ thuốc trong máu được giám sát chặt chẽ.
Đối với người bị bệnh gan nặng: Tính năng hấp thu và chuyển hóa của thuốc có thể bị ảnh hưởng, nên tiếp tục sử dụng thuốc với sự thận trọng.
Trong quá trình điều trị dài hạn: Nên thường xuyên kiểm tra chức năng máu. Nếu xuất hiện triệu chứng như sốt, ho, nổi mẩn, loét miệng, phát ban xuất huyết, bầm tím hoặc chảy máu, hãy tìm đến cơ sở y tế ngay lập tức. Tránh sử dụng cho người có vấn đề nghiêm trọng về huyết học.
Đối với người già và suy thận: Liều dùng cần được điều chỉnh phù hợp.
Đối với người có khả năng thiếu hụt folate: Đặc biệt trong trường hợp điều trị kéo dài với liều lượng cao, cần phải chú ý đến việc bổ sung folate.
Tác động lên các xét nghiệm: Trimethoprim có thể ảnh hưởng đến một số xét nghiệm, chẳng hạn như việc định lượng methotrexate trong huyết thanh hay phản ứng Jaffe’ đối với creatinin.
Đối với trẻ sơ sinh: Chưa có bằng chứng về sự an toàn cho trẻ dưới 2 tháng tuổi. Cũng chưa có chứng cứ về việc thuốc hiệu quả trong việc điều trị viêm tai giữa ở trẻ dưới 6 tháng tuổi.
Một vài nghiên cứu của Trimethoprim trong Y học
Điều trị viêm kết mạc Chlamydia ở trẻ sơ sinh: Đánh giá có hệ thống và phân tích tổng hợp
Bối cảnh: Với tỷ lệ nhiễm chlamydia cao liên tục trên toàn thế giới và nguy cơ lây truyền cao từ mẹ sang con trong khi sinh, nhu cầu về các liệu pháp an toàn và hiệu quả cho trẻ sơ sinh bị nhiễm chlamydia vẫn còn. Chúng tôi đã tiến hành đánh giá hệ thống và phân tích tổng hợp các phương pháp điều trị bằng kháng sinh, bao gồm erythromycin đường uống, azithromycin và trimethoprim đối với bệnh viêm kết mạc do chlamydia ở trẻ sơ sinh.
Phương pháp: Chúng tôi đã tìm kiếm Medline, Embase và Danh sách đăng ký thử nghiệm có đối chứng của Trung tâm Cochrane (CENTRAL) từ khi thành lập đến ngày 14 tháng 7 năm 2017. Chúng tôi đã đưa vào các nghiên cứu ngẫu nhiên và không ngẫu nhiên đánh giá tác dụng của erythromycin, azithromycin hoặc trimethoprim ở trẻ sơ sinh bị viêm kết mạc do chlamydia.
Một phân tích tổng hợp sử dụng phương pháp phương sai nghịch đảo chung tác động ngẫu nhiên đã được thực hiện và độ chắc chắn của bằng chứng được đánh giá bằng cách sử dụng phương pháp Phân loại Khuyến nghị, Đánh giá, Phát triển và Đánh giá (GRADE).
Kết quả: Chúng tôi tìm thấy 12 nghiên cứu (n = 292 trẻ sơ sinh) và có thể phân tích tổng hợp 7 nghiên cứu sử dụng erythromycin với liều 50 mg/kg thể trọng mỗi ngày trong 14 ngày. Khả năng chữa khỏi về mặt lâm sàng và vi sinh lần lượt là 96% (khoảng tin cậy 95% [CI], 94% -100%) và 97% (KTC 95%, 95% -99%), và các tác dụng phụ trên đường tiêu hóa xảy ra ở 14% (95% CI, 1%-28%) ở trẻ sơ sinh.
Tỷ lệ chữa khỏi vi sinh trong nghiên cứu đánh giá azithromycin ở liều 20 mg/kg mỗi ngày là 60% (KTC 95%, 27%-93%) khi dùng liều duy nhất và 86% (KTC 95%, 61%-100%) khi được thực hiện trong khóa điều trị 3 ngày.
Hai nghiên cứu báo cáo sự tuân thủ điều trị và 1 nghiên cứu báo cáo không có biến cố hẹp môn vị. Do nguy cơ sai lệch và số lượng trẻ sơ sinh được đưa vào nghiên cứu rất ít nên độ chắc chắn của bằng chứng ở mức thấp đến rất thấp. Không có nghiên cứu nào đánh giá trimethoprim.
Kết luận: Mặc dù bằng chứng cho thấy rằng erythromycin ở liều 50 mg/kg mỗi ngày trong 14 ngày mang lại tỷ lệ khỏi bệnh cao hơn azithromycin, việc tuân thủ và nguy cơ hẹp môn vị liên quan đến việc sử dụng chúng đối với các bệnh nhiễm trùng khác ở trẻ sơ sinh sẽ là yếu tố đưa ra khuyến nghị điều trị. Cần thêm dữ liệu để so sánh trực tiếp các phương pháp điều trị này.
Tài liệu tham khảo
- Drugbank, Trimethoprim, truy cập ngày 7 tháng 10 năm 2023.
- Pubchem, Trimethoprim, truy cập ngày 7 tháng 10 năm 2023.
- Zikic, A., Schünemann, H., Wi, T., Lincetto, O., Broutet, N., & Santesso, N. (2018). Treatment of Neonatal Chlamydial Conjunctivitis: A Systematic Review and Meta-analysis. Journal of the Pediatric Infectious Diseases Society, 7(3), e107–e115. https://doi.org/10.1093/jpids/piy060
- Bộ Y Tế (2012), Dược thư quốc gia Việt Nam, Nhà xuất bản Y học, Hà Nội

