Tin Tức
Cách đưa thuốc theo đường tiêm và lưu ý khi dùng thuốc tiêm
Xuất bản: UTC +7
Cập nhật lần cuối: UTC +7
Bài viết sau đây nhà thuốc Ngọc Anh xin chia sẻ về cách đưa thuốc và các lưu ý khi dùng thuốc đường tiêm.
Tóm tắt một số đặc điểm của thuốc tiêm
Đây là đường đưa thuốc có sinh khả dụng bảo đảm nhất và có thời gian xuất hiện tác dụng ngắn. Đường tiêm được dùng nhiều trong bệnh viện, nhất là những trường hợp bệnh nặng hoặc cấp cứu.
Về mặt bào chế, thuốc tiêm có thể là dạng dung dịch, hỗn dịch hay nhũ tương. Vì được đưa thẳng vào cơ thể, vượt qua các hàng rào bảo vệ như da, niêm mạc để đi vào máu nên thuốc tiêm cần phải vô khuẩn và đạt dộ tinh khiết cao so với các dạng thuốc khác, đặc biệt là thuốc tiêm – truyền tĩnh mạch.
Yêu cầu chung của thuốc tiêm là phải vô khuẩn; một số thuốc tiêm đặc biệt hoặc với thuốc tiêm dùng một lần từ 15 ml trở lên phải không được có chất gây sốt.
Thuốc tiêm dung dịch phải đạt độ trong quy định, thuốc tiêm hỗn dịch hay nhũ tương khi lắc kỹ phải tạo được hệ phân tán đồng nhất.
Thuốc tiêm phải có pH thích hợp để đảm bảo độ bền của dược chất và khi tiêm ít gây đau.
Thuốc tiêm truyền với khối lượng lớn, thường phải đẳng trương với máu.
Dung môi để hoà tan thuốc tiêm phải đạt yêu cầu “dùng pha tiêm” theo quy định.
Một số cách đưa thuốc theo đường tiêm
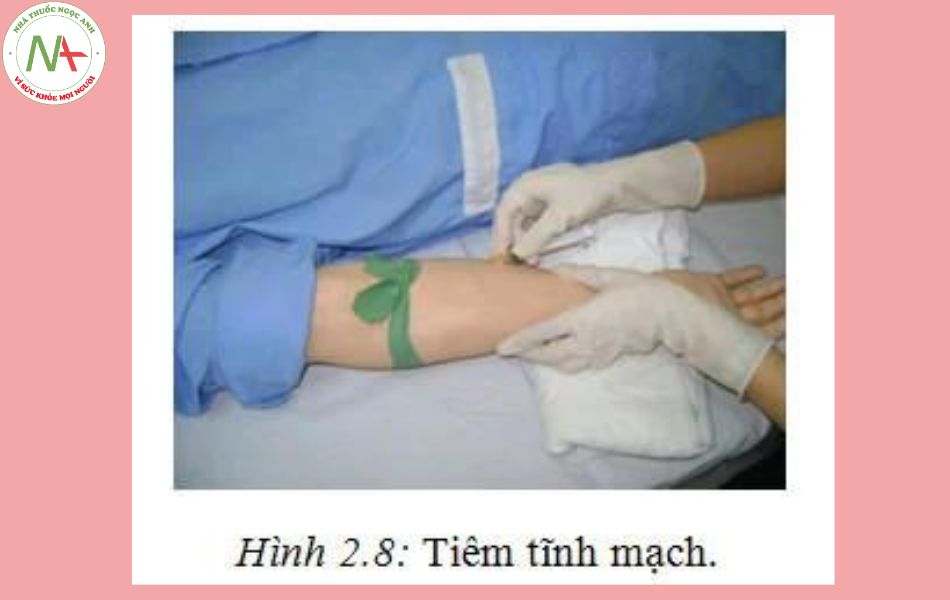
Đường tĩnh mạch (IV)
Ưu điểm
Thuốc tiêm hoặc truyền tĩnh mạch có ưu điểm nổi bật là sinh khả dụng bảo đảm (100%), tác dụng nhanh (gần như tức thì) rất cần cho các trường hợp cấp cứu. Đường tĩnh mạch là đường được lựa chọn nếu thuốc tiêm cần đưa liều lớn vì lúc này có thể truyền thuốc vào mạch (có thể đưa vào tĩnh mạch người lớn tới 3 lít dung dịch mỗi ngày). Nhược điểm của đường dưa thuốc này là phức tạp, dễ gây tai biến như viêm tắc tĩnh mạch (với các dung dịch ưu trương). Tai biến thường gặp là tụt huyết áp (thường do tiêm quá nhanh), tràn dịch ra ngoài mạch (nguy hiểm với các thuốc có thể gây hoại tử mô), nhiễm khuẩn huyết, tụ máu chỗ tiêm.
Những thuốc hay dùng qua đường tĩnh mạch
Các hoạt chất có dộ kích ứng cao, gây đau hoặc hoại tử cơ khi tiêm bắp như penicilin G, dung dịch calci clorid, các dung dịch ưu trương (như glucose 30%, trường hợp này tốt nhất là đưa qua tĩnh mạch trung tâm), các chất để bù thể tích dịch lưu hành (các loại dịch truyền tinh.thể, dung dịch gelatin, amidon, dextran, albumĩn), nhũ dịch lipid.
Những trường hợp không được đưa qua đường tĩnh mạch
- Các dung dịch dầu, hỗn dịch.
Các cách đưa thuốc vào tĩnh mạch
- Tiêm tĩnh mạch trực tiếp: Thuốc được dùng với một lượng nhỏ dung môi (5 – 10 ml) và được bơm thẳng vào tĩnh mạch trong khoảng thời gian 3 – 7 phút. Đây là cách dùng phổ biến của đường đưa thuốc này. Nhược điểm thường mắc phải là người tiêm ít chú ý đến tốc độ tiêm, thường tiêm quá nhanh (< 1 phút) nên dễ dẫn dến sốc.
- Truyền tĩnh mạch quãng ngắn: Thuốc được pha loãng trong khoảng 50 – 200 ml dịch truyền rồi truyền trong khoảng 30 – 60 phút. Mục đích của cách dùng này nhằm tránh tác dụng quá kích ứng lên thành mạch của một số thuốc (licomycin, gentamicin) dẫn đến tụt huyết áp.
- Truyền tĩnh mạch kéo dài: Mục đích là để duy trì nồng độ thuốc trong máu trong thời gian dài. Lượng dịch truyền dùng để pha thuốc có thể nhiều lít, tùy thuộc quãng truyền và nồng độ thuốc cần duy trì. Các thuốc kháng sinh hay truyền theo kiểu này là ampicilin, penicilin G.
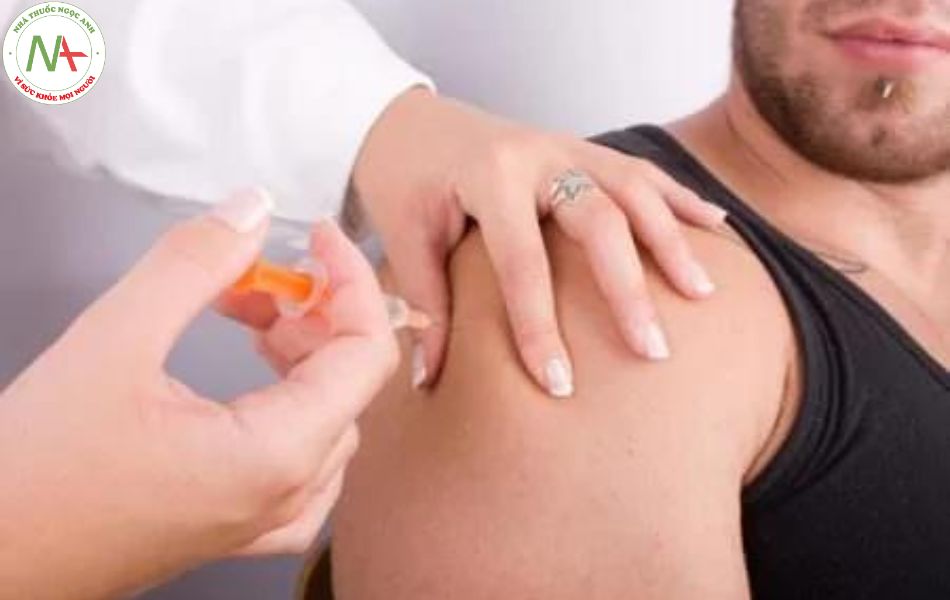
Tiêm bắp
Tiêm bắp là cách dùng phổ biến nhất so với các thuốc đưa ngoài đường tiêu hóa vì dễ thực hiện hơn so với các phương pháp tiêm khác. Hầu hết các thuốc ở dạng tiêm đều có thể đưa qua đường này, đặc biệt đây là đường ưu tiên cho các loại dung dịch dầu, hỗn dịch, các dạng thuốc tiêm tác dụng kéo dài (thường là các dạng muối không tan).
Những điểm cần lưu ý
- – Không được tiêm bắp:+ Những chất có tác dụng kích ứng mạnh tổ chức hoặc gây hoại tử, dung dịch ưu trương, dung dịch có pH quá acid hoặc quá kiềm.+ Nếu người bệnh đang sử dụng thuốc chống đông máu hoặc các thuốc tiêu fibrin.+ Những bệnh nhân đang ở trạng thái sốc, có hiện tượng giảm tưới máu ngoại vi.– Trong dung môi tiêm bắp: người ta thường cho thêm lidocain (0,5 – 0,8%) hoặc alcol benzylic (3%) trong trường hợp tiêm các thuốc có độ kích ứng mạnh, gây đau (thí dụ: kháng sinh nhóm cephalosporin, amoxicilin), những trường hợp này tuyệt đối không được đưa vào tĩnh mạch vì có thể dẫn đến ngừng tim
- – Không nên sử dụng đường đưa thuốc này cho trẻ sơ sinh vì cơ bắp của trẻ nhỏ chưa phát triển đầy đủ nên sự hấp thu thuốc sẽ thất thường, lại hay gây tổn thương cơ. Với đối tượng này, đường đưa thuốc ưu tiên là tiêm tĩnh mạch.
- – Không nên tiêm > 10 mỉ (với người lớn) vào một chỗ vì dễ gây áp-xe.
Nếu thuốc tiêm có dung môi không phải là nước thì không được để lâu trong bơm tiêm nhựa (piastic), trường hợp này tốt nhất nên dùng bơm tiêm thủy tinh.
Tiêm dưới da
Khả năng hấp thu thuốc của đường tiêm dưới da chậm hơn so với tiêm bắp và nồng độ thuốc trong máu cũng giữ được lâu hơn, do đó người ta thường lợi dụng với những trường hợp cần kéo dài tác dụng của thuốc, thí dụ tiêm morphin để giảm đau trong đau do ung thư, tiêm insulin, glucagon.
Kỹ thuật tiêm dưới da khó hơn so với tiêm bắp, vì vậy với một số thuốc phải tiêm dưới da thường xuyên như insulin, người ta thường chế ra các loại bơm tiêm đặc biệt (dạng ngòi bút) đổ dễ thực hiện.
Những điểm cần lưu ý
- Không nên tiêm > 1 ml vào dưới da.
- Không dùng cho bệnh nhân đang ở trạng thái sốc, có tổn thương mô dưới da, có hiện tượng kém tưới máu vào tổ chức da.
- Nén thường xuyên thay đổi vị trí tiêm: thí dụ tiêm Insulin để tránh tiêu tổ chức mỡ dưới da.
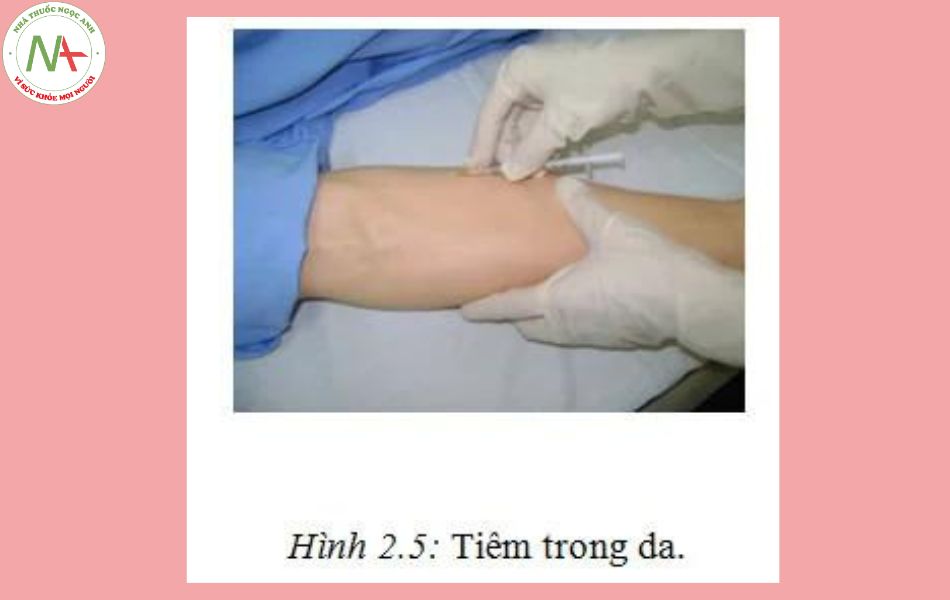
Tiêm trong da
Đây là cách tiêm để thử các phản ứng dị ứng thuốc (test penicilin), phản ứng dị ứng lao (tuberculin), tiêm chủng ngừa lao (BCG). Thuốc hấp thu theo đường này thường chậm. Vị trí được chọn để tiêm thường là mặt trước cánh tay, lưng.
Các đường tiêm khác
Các cách tiêm khác ít phổ biến hơn và chỉ dùng chuyên biệt cho một số loại thuốc.
Tiêm ngoài màng cứng (epidural):
- Thường dùng trong gây tê vùng, giảm đau sau phẫu thuật hoặc điều trị đau kéo dài.
- Thuốc thường dùng là lidocain 0,5 – 2%, bupivacain 0,25 – 0,5%, adrenalin lp. 100.000, Ip. 200.000.
Chống chỉ định: Nhiễm khuẩn toàn thân hoặc tại vùng tiêm, rối loạn thể dịch, giảm thể tích máu, có rối loạn dẫn truyền thất hoặc nhĩ-thất.
Tai biến có thể gặp: Tụt huyết áp, nhiễm khuẩn, bí tiểu tiện.
Tiêm vào khớp
- Thường dùng để giảm đau, chống viêm khớp.
- Thuốc thường dùng là các corticoid như triamcinolon acetonid (Kenacort retarđ 80), betamethason phosphat (Betnesol), hydrocortison acetat (Hydrocortisone Roussel).
- Chống chỉ định:
Các dung môi thường dùng trong thuốc tiêm
- Nước cất: Phải đạt tiêu chuẩn “Nước cất pha tiêm” được qui định trong dược điển. Đây là dung môi phổ biến nhất cho thuốc tiêm,
- Dầu :Dùng dầu thảo mộc để cơ thể dễ hấp thu, không dùng dầu khoáng. Các loại dầu hay được sử dụng là dầu lạc, dầu vừng, dầu hướng dương, dầu hạt bông…
- Ethanol :Dùng phối hợp với các dung môi khác (như nước cất, glycerin…) để dễ hoà tan dược chất.
- Propylen glỵcol và PEG 300-600: Do có khả năng hòa tan rộng nên được dùng để hoà tan một số dược chất khó tan trong nước và để hạn sự chế thủy phân của một số dược chất dễ bị thủy phân (như thuốc tiêm barbituric, thuốc tiêm oxytetracyclin…).
Ngoài dược chất và dung môi, thuốc tiêm còn chứa các chất phụ (để làm tăng độ tan, sát khuẩn, chống oxy hoá…) trong đó có những chất phụ đáng lưu ý khi sử dụng:
- Natri sulfit, natri metabisulfit: Là những chất phụ chống oxy hoá nhưng dễ gây sốc khi tiêm.
- Lidocain: Là chất phụ để giảm đau khi tiêm bắp, rất nguy hiểm nếu đưa vào tĩnh mạch.
- Thuốc tiêm bắp có chất phụ sát khuẩn (phenol, clocresol, clobutol, thủy ngân phenyl borat, thiomersal, benzalkonium clorid…) không được đưa vào tĩnh mạch hoặc tuỷ sống.
Ưu điểm của thuốc tiêm
- Tránh được sự phá hủy thuốc do các yếu tố ở đường tiêu hóa: dịch vị, men tiêu hóa.
- Tránh được tác động của vòng tuần hoàn đầu (với những thuốc bị phân hủy mạnh bởi men gan).
- Tránh được sự hao hụt khi phải vận chuyển trong ống tiêu hóa.
- Tránh độc tính lên niêm mạc tiêu hóa (một số thuốc chống ung thư ức chế sự phát triển của niêm mạc ống tiêu hóa)
Chính vì vậy, đây là đường đưa thuốc tối ưu với những thuốc không hấp thu khi uống (aminosid, heparin), bị phân hủy bởi men tiêu hóa (insulin) hoặc bị phá hủy gần
100% bởi vòng tuần hoàn đầu (estrogen).
Nhược điểm của thuốc tiêm
- Đòi hỏi điều kiện vô trùng nghiêm ngặt và sự giúp đỡ của cán bộ chuyên môn nên bệnh nhân khó có thể tự sử dụng.
- Chi phí cao vì thêm tiền bơm, kim tiêm; hơn nữa thuốc tiêm thường đắt hơn thuốc uống.
- Độ an toàn thấp hơn so với các đường đưa thuốc khác vì dễ gây sốc (tiêm tĩnh mạch), gây đau, thậm chí áp~xe (tiêm bắp), dễ bị nhiễm trùng.
Những lưu ý khi sử dụng thuốc tiêm
- Dạng bào chế: Thuốc tiêm dung dịch được hấp thu nhanh hơn thuốc tiêm hỗn dịch hay nhũ tương. Tốc độ hấp thu của thuốc tiêm hỗn dịch phụ thuộc vào kích thước tiểu phân, độ nhớt môi trường phân tán. Dựa vào kích thước tiểu phân phân tán, người ta đã chế các thuốc tiêm hỗn dịch có tác dụng kéo dài (như thuốc tiêm insulin), nhất là khi dùng dầu làm chất dẫn.
- Nơi tiêm thuốc: Tiêm dưới da thuốc hấp thu chậm hơn tiêm bắp sâu, vì dưới da hệ mạch và lưu lượng máu ít hơn ở mô bắp. Thuốc tiêm dầu hay thuốc tiêm nước có độ nhớt cao, thường được tiêm bắp sâu để đỡ đau cho người bệnh.
- Nếu có nhầm lẫn thì gây tác hại mạnh hơn thuốc uống, do đó phải được dùng thận trọng.
Tài liệu tham khảo
Intravenous Line (IV) (for Parents) – Nemours KidsHealth, Kids Health, truy cập ngày 11/7/2023.
Xem thêm: Nguyên tắc sử dụng kháng sinh dự phòng nhiễm khuẩn trong phẫu thuật